Pek çok kadının aile öyküsünde kan bağı olan bir akrabasının meme kanseri öyküsü olabilir. Bunların çoğu sadece rastlantısal bir durumdur. Bazı nadir kadınların ise, anne veya baba tarafı olmak üzere aynı kan bağı kolundan birden çok meme kanseri olan yakını olabilir. Bu durumda, ailenin kadınlarının, uzun dönemde meme kanserine yola açan bozuk bir geni taşıması olasıdır. Ailesel meme kanseri denilen bu durum tüm meme kanserleri arasında ancak % 5 kadarından sorumludur. Bu bozuk geni taşıyan ailelerin tüm kadınlarının kan testleri ile mevcut risklerinin değerlendirilmesi koruyucu hekimlik açısından önemlidir.
Ailesinde meme kanseri öyküsü olan her kadın ailesel meme kanseri grubuna girmez. Soy ağacının aynı kolunda birden fazla meme ve yumurtalık kanseri olması, bu kişilere 40 yaşından önce meme kanseri tanısı konması, ailede erkeklerde de görülmesi hep ailesel meme kanserini akla getirmelidir.

Çok sık meme kanseri görülen ailelerde bunun nedeninin bazı genlerin bozukluğu olduğu bilinmektedir. Ailesel meme kanseri tanısı için meme kanserine neden olan bozuk genlere bakmak gerekir. Meme kanseri riskini arttıran değişik gen bozuklukları olabilir ancak bunlardan ikisi tam olarak gösterilmiş ve klinik uygulamaya alınmıştır: şu anda hastaların BRCA1 ve BRCA2 genlerini incelemek mümkündür. Bu genler pozitif çıkan herkes meme kanseri olacak anlamına gelmez. Bu iki genden birisinin bozuk olduğunun anlaşılması durumunda, hastanın yaşam boyu meme kanserine yakalanama riski % 85’dir. Bozuk geni taşıyan kadınların yarısı, 50 yaşına gelene kadar meme kanseri olmaktadır.
Bu testi meme kanseri tanısı konmuş ve bu kanserin, “ailesel meme kanseri” olabileceği kuşkusu hastaya uygulamak gerekir. Eğer bu kişide test pozitif çıkarsa, yani ailenin genetik yatkınlığı olduğu saptanırsa, o ailenin tüm kadınları bu testlerle incelenir. BRCA1 veya BRCA2 negatif olan kadınlar veya kızlar meme kanseri açısından toplumla aynı riski taşırken, testi pozitif çıkanlar yüksek risk taşıyor anlamına gelmektedir.
Ailesel meme kanseri riski taşıyan kadınların daha yoğun meme takipleri ve meme kanserini önleyici tedaviler yönünden mutlaka aydınlatılması gerekir.

Kadınlar arasında en sık rastlanan kanser türü, meme kanseridir. Kadınlarda görülen tüm kanserlerin yüzde 16’sını oluşturan meme kanseri, önceleri gelişmiş ülkelerin hastalığı olarak kabul edilirken günümüzde gelişmekte olan ülkelerde de görülme sıklığını artırıyor. Tüm dünyada yılda 1 milyon kişi meme kanserine yakalanıyor ve bunun 580 bini gelişmiş ülkelerde görülüyor.

Meme kanseri ne kadar erken evrede yakalanırsa tedavi şansı o kadar yüksektir. Kabul gören tedavi, kanserli dokunun cerrahi yoldan çıkarılmasıdır. Kanserin evresine ve operasyonun şekline göre cerrahi tedaviye radyoterapi ( şua, ışın ) ve kemoterapi (ilaç) eklenebilir.
Meme Kanseri erken teşhis ile tedavinin gücü belirgin yükselmektedir.

Meme kanseri kadınların korkulu rüyası olmayı sürdürmesine rağmen tedavide özellikle son 10 yılda kat edilen mesafeler, başarılar ve alınan müthiş sonuçlar, hem biz doktorların hem de siz hastaların yüzünü güldürüyor ve güldürmeye devam edecek. Ama yine de amaç önce “korunma” sonra da “erken tanı” olmalı. Bu kesin!
Konu korunma olunca Prevention dergisinde yayınlanan bir yazıyı size aktarmam lazım. Bence bu yazı mutlaka kesip saklanmalı ve iki-üç ayda bir “hatırlamak için” tekrar tekrar okunmalı. İşte o yazı…
Bazı kadınların meme dokusu daha yoğundur. Bazılarının ise büyük memeleri olmasına rağmen içerdiği yağ doku çok ama meme dokusu pek azdır.
Yapılan incelemeler gösteriyor ki, meme dokusu yoğun ve fazla olan kadınların kanser riski diğerlerine göre 6 kat fazladır. Yoğun meme dokunuzu değiştiremezsiniz ama standart mamografi ile yetinmeyip daha ileri tetkikler yaptırmak elinizde.
Egzersiz yapmak her şeyden önce kilonuzu korumanıza destek olur, yağlanmanızı engeller. Yağ doku çoksa kanser riski de çoktur. Çünkü meme kanserinin tetikçisi olan östrojen menopozdan önce yumurtalıklarda üretilir, menopozdan sonraysa yağ dokudan salınır. Haftada üç gün 1-2,5 saat arasında tempolu yürüyüş yapan bir kadının meme kanseri riski yüzde 18 azalır.
Meme kanserlerinin yüzde 5-10’u kalıtımsaldır. Üstelik de yalnızca anne tarafı değil, baba tarafı da aynı oranda risk içerir. BRCA1 ve 2 gibi genlerin varlığı, meme kanseri riski açısından çok önemlidir. Aile öykünüzü bilirseniz bu tür ileri tetkikleri isteyebilecek bilgiye ulaşırsınız. BRCA gen mutasyonu olan kadınlarda kanser olasılığı diğerlerinden 5 kat fazladır.
Şaşırtıcı ama mamografi kanser riskini artırır. Çünkü mamografide kullanılan iyonize radyasyon, hücrelerde DNA mutasyonlarına yol açar. Elbette söylediğimiz şey mamografi çektirmeyin demek değildir. Ancak gereklilik konusu hep gündemde tutulmalıdır.
Göğüs bölgesinin ışınlanmasını gerektiren kanser türlerine yakalanan kadınların da meme kanseri riski artar.
Daha yüksek doz, daha erken yaşta tedavi, daha yüksek risk anlamına gelir.
Kadın Sağlığı İnisiyatifi’ne göre uzun süre östrojen-projesteron içeren ilaçları kullanmak, meme kanseri riskini yüzde 24 artırıyor.
Riskiniz olmasa da jinekoloğunuzla birlikte menopozun konfor bozan sıcak basmaları, uykusuzluk, baş ağrısı gibi etkileri için hormon tedavisini planlarken, en düşük doz ve en kısa süreyi hedefleyin.
Amerikan Klinik Beslenme Dergisi, bebeğini ilk 6 ay düzenli emziren kadınların emzirmeyenlerden yüzde 10 daha düşük meme kanseri riski olduğunu bildiren bir çalışma yayımladı.
Emzirdiği sürece yumurtalıkları östrojen üretimini asgaride tutan anneler, adet de görmediğinden vücutlarının östrojene maruz kaldığı süre daha kısa oluyor.
Harvard’lı araştırmacıların son yayınlarından birinde, karotenoid içeren gıdaları çok tüketen kadınların diğerlerinden yüzde 19 daha düşük meme kanseri riski taşıdığı belirtiliyor.
Havuç, yeşil yapraklı besinler, kırmızı biber gibi gıdalarda bolca bulunan karotenoid gibi, karnabahar, brokoli ve lahanada depolanan sülforafan, domatesin aklımıza ilk getirdiği madde olan likopen de önemli kansersavar antioksidanlardır.
Özellikle daha saldırgan ve ciddi seyirli olan östrojen reseptörü negatif meme kanserlerinde, bu antioksidanlar vücudu savunur. Alkol ise kullananın meme kanseri riskini kullanmayana göre 1,5 kat artırıyor.
Amerikan Kanser Cemiyeti’ne göre erken teşhis edilip tedavisi planlanan meme kanserlerinin 5 yıllık sürvi oranları yüzde 99 daha yüksektir.
Meme kanseri taramalarının ilk basamağı olan klinik muayene ve görüntülemelerin de başlangıcı olan ultrason ve mamografi sıklığı için farklı görüşler var.
Koruyucu tıp uzmanları eğer ailenizde meme kanseri yoksa, 50 yaşından itibaren her yıl ya da iki yılda bir klinik muayene ve mamografi öneriyor. Amerikan Kanser Cemiyeti de dahil olmak üzere başka bazı kuruluşlar ise 40 yaşından itibaren mamografiye gerek olduğu görüşündeler.
Hem aile öykünüzde kanser olguları hem de BRCA geniniz varsa, Angelina Jolie gibi hemen radikal bir kararla mastektomi yaptırmak tek seçeneğiniz değildir.
Jinekoloğunuzla sonucu paylaşıp düzenli kontrollerinizi planlayabilirsiniz. Diğer risk gruplarından daha sık ve daha ayrıntılı incelemelerle takip edilebilirsiniz.
Bazı görüşler tomoksifen gibi ilaçları bir tür koruyucu tedavi olarak hemen başlatmayı öneriyor. Son söz doktorunuzun önerileriyle sizin…
Yukarıdaki önlemler aslında her kadının yaşam tarzı olmalı.
Kontrollerin sıklığı ve içeriği ise doktorunuzun önerileriyle sizin alacağınız karardır.
Eğer tamoksifen gibi bir ilaç önerildiyse kullanma süresini de doktorunuzla tartışmalısınız.
Amerikan Klinik Onkoloji Derneği, son yayınlarında tamoksifeni 5 yıl yerine 10 yıl kullananlarda tekrarlama riskinin daha az olduğunu bildirdi.
Sonuç olarak, sağlık kontrollerinizi yalnızca meme kanseri ile sınırlamamalısınız.
Diğer sistemlerinizin de gerekli aralıklarla kontrollerini yaptırmalı ve sonuçları uzmanlarla paylaşıp önerileri uygulamalısınız.
Meme kanseri tedavisi hastalığın evresine, hastanın özelliklerine ve genel sağlığına bağlı olarak tedavi seçenekleri bir veya birden fazlasını içerebilir.
Genellikle kanserle savaşın ilk aşamasıdır. Çoğu hastanın tedavisi kanserli dokunun cerrahi olarak çıkarılması ile başlar. Sentinel lenf (bekçi lenf nodu) biyopsisi yapılarak beraberinde gerekiyorsa koltukaltı lenf bezleri de temizlenir.
Günümüzde meme kanserinin tedavisinde, cerrahi girişimin birkaç farklı uygulaması vardır. Bu uygulamalar temel olarak, memenin alınmadan korunmasına yönelik olanlar ve memenin tümünün çıkartılmasına yönelik olanlar olarak iki ana gruba ayrılmaktadır. Son dönemdeki medikal gelişmeler ışığında sadece kanserli bölgenin çıkarılması ve memenin korunması , koltukaltı lenf bezlerinden ise örnekleme yapılması sayesinde hastalarda benzer başarılı sonuçlar alınabilmekte ve aynı gün evlerine gidebilmektedirler. Memenin tümünün alınması gerektiği durumlarda ise plastik cerrahi teknikler ile yeniden meme rekonstrüksiyonu yapılması mümkündür.
Işın tedavisi, X-ışınlarının (röntgen ışınları), meme bölgesine ve koltuk altına uygulanmasıyla, cerrahi girişimden sonra kalma olasılığı olan kanser hücrelerinin yok edilmesini sağlamak amacı ile yapılır.
En sık kullanılan yöntem harici ışınlama (external beam radiation) yöntemidir. Operasyondan sonra 4-6 hafta süreyle uygulanır. Özel bir lineer akseleratör kullanılmak suretiyle, harici olarak, tüm meme ve bazen de koltukaltı hedeflenerek ışınlanır. Işın genellikle 4-6 hafta boyunca, haftada 5 gün olarak verilir.
Radyoterapinin yan etkileri; Bu tedaviyi gören kadınların çoğu halsizlikten yakınırlar. Memede şişme ve ağırlık hissi ortaya çıkabilir. Tedavi edilen bölgedeki deri, güneş yanığı rengini alabilir. Bu yan etkiler yaklaşık bir yılda kendiliğinden kaybolur. Merkezimizde kullanılan Novalis destekli TrueBeam STx isimli lineer akseleratör ile sağlıklı dokuya minimum oranda zarar verilerek bu yan etkiler en aza indirilir.
Kanser hücrelerini öldürücü ilaçlarla yapılan tedavidir. Bu ilaçlar ağızdan veya damardan verildikten sonra tüm vücuda yayılır. Genellikle, aynı anda birkaç ilaç birlikte verildiğinde daha etkili olduklarından, değişik kombinasyonlar halinde verilirler. Kemoterapi, kürler halinde verilir. 4-6 kür planlanır. Her kür arası yaklaşık 3 haftadır. Bu da toplam 3 ile 5 aylık toplam kemoterapi süresi demektir.
Bazı olgularda yapılan cerrahi tedaviye ek olarak, ilaç tedavisi de eklemek gerekebilir.
Hastalarda cerrahi tedavi sonrası yapılan tetkiklerde, herhangi bir bölgede kanser kalmamış olsa bile, koruyucu önlem olarak bir süre ilaç tedavisi yapılabilir. Bu tedaviye adjuvan kemoterapi denir.
Neoadjuvan kemoterapi ise Evre 3 kanseri olan hastalarda mevcut tümörün boyutlarını küçültmek ve cerrahiye uygun hale getirmek amacıyla yapılır. Neoadjuvan kemoterapinin bir faydası da yapılan kemoterapinin tümör üzerine etkinliğinin izlenmesidir.
Bazı meme kanseri hücreleri, içerdikleri hormon reseptörleri (algılayıcıları) aracılığı ile östrojene duyarlı olabilir. Yani, östrojen hormonu bu kanser hücrelerinin büyümelerine ve artmalarına neden olabilir. Hormon tedavisinde amaç, bu şekilde östrojen reseptörü içeren ve bu hormona duyarlı olan kanser tiplerinde, östrojen etkisinin ortadan kaldırarak kanserin gelişmesinin önlenmesidir.

İşte Gerçek
Meme kitlelerinin yalnızca küçük bir yüzdesi kansere dönüşür. Ancak memenizde yeni ve kalıcı bir kitle fark ederseniz veya meme dokusunda herhangi bir değişiklik fark ederseniz, asla göz ardı edilmemelidir. Klinik meme muayenesi için bir doktora görünmeniz çok önemlidir . Bu kitlenin endişe verici olup olmadığını belirlemek için muhtemelen meme görüntüleme çalışmaları istenebilir.
Rutin kendi kendine meme muayeneleri yaparak, doktorunuzla sürekli iletişim kurarak, yıllık klinik meme muayenesi yaptırarak ve rutin tarama mamogramlarınızı planlayarak sağlığınızın sorumluluğunu üstlenin.
İşte Gerçek
Tam tersine, her yıl yaklaşık 2.190 erkeğe meme kanseri teşhisi konacağı ve 410’unun öleceği tahmin edilmektedir. Bu yüzde hala küçük olsa da, erkekler de duştayken kendi kendine meme muayenesi yaparak ve değişiklikleri doktorlarına bildirerek periyodik olarak kendilerini kontrol etmelidir .
Erkeklerde meme kanseri genellikle meme başı ve areola altında sert bir kitle olarak tespit edilir. Erkekler, kadınlardan daha yüksek bir ölüm oranına sahiptir, çünkü öncelikle erkekler arasındaki farkındalık daha azdır ve bir kitlenin meme kanseri olduğunu varsayma olasılıkları daha düşüktür, bu da tedavide gecikmeye neden olabilir.
İşte Gerçek
Bir mamogram veya memenin röntgeni, meme kanserinin erken teşhisi için şu anda altın standart olmaya devam etmektedir. Mamografi çekerken meme kompresyonu kanserin yayılmasına neden olamaz. Ulusal Kanser Enstitüsüne göre, “Ancak, mamografinin faydaları neredeyse her zaman radyasyona maruz kalmanın potansiyel zararından daha ağır basar. Mamogramlar çok küçük dozlarda radyasyon gerektirir. Bu radyasyona maruz kalmanın zarar görme riski son derece düşüktür.”
Standart öneri, 40 yaşından itibaren kadınlar için yıllık mamografi taramasıdır. Kararınızı doktorunuzun tavsiyesine dayandırın ve kalan tüm sorularınızı veya endişelerinizi mutlaka doktorunuzla tartışın.
İşte Gerçek
Ailesinde meme kanseri öyküsü olan kadınlar daha yüksek risk grubundayken meme kanseri olan kadınların çoğunda aile öyküsü yoktur. İstatistiksel olarak meme kanseri teşhisi konan bireylerin sadece %10’unun ailesinde bu hastalık öyküsü vardır.
Meme kanseri olan birinci derece bir akrabanız varsa : 50 yaşın altında meme kanserine yakalanmış bir anneniz, kızınız veya kız kardeşiniz varsa, akrabanızın yaşından 10 yıl önce başlayarak bir tür düzenli tanısal meme görüntülemeyi düşünmelisiniz. Teşhis.
Meme kanseri olan ikinci derece bir akrabanız varsa : Meme kanseri teşhisi konmuş bir anneanneniz veya teyzeniz varsa riskiniz biraz artar ancak birinci derece akraba meme kanseri olanlarla aynı risk kategorisinde değildir.
Ailenin aynı tarafında birden fazla kuşakta meme kanseri teşhisi konmuşsa veya birinci derece akraba olan birden fazla birey varsa veya 50 yaşın altında teşhis edilmiş birkaç aile üyesi varsa meme kanseri olma olasılığı artar.
İşte Gerçek
Meme kanserine yakalanamazsınız veya başkasının vücuduna aktaramazsınız. Meme kanseri, meme içindeki diğer dokulara yayılmaya başlayan mutasyona uğramış hücrelerin kontrolsüz hücre büyümesinin sonucudur. Bununla birlikte, sağlıklı bir yaşam tarzı uygulayarak, risk faktörlerinin farkında olarak ve erken teşhis planı izleyerek meme kanseri ortaya çıkarsa erken teşhis edilmesini sağlayarak riskinizi azaltabilirsiniz.
İşte Gerçek
Ulusal Kanser Enstitüsüne göre, BRCA1 veya BRCA2 taşıdığı bilinen ailelerle ilgili olarak, “bu ailelerdeki her kadın zararlı bir BRCA1 veya BRCA2 mutasyonu taşımaz ve bu ailelerdeki her kanser, bunlardan birinde zararlı bir mutasyonla bağlantılı değildir. Ayrıca, zararlı bir BRCA1 veya BRCA2 mutasyonu olan her kadın meme ve/veya yumurtalık kanseri geliştirmeyecektir. Ancak, BRCA1 veya BRCA2’de zararlı bir mutasyonu miras alan bir kadının meme kanserine yakalanma olasılığı, böyle bir mutasyona sahip olmayan bir kadına göre yaklaşık beş kat daha fazladır.” Zararlı mutasyona sahip olduklarını keşfeden insanlar için, riski azaltmak için yapılabilecek çeşitli proaktif önlemler vardır. Bunlar arasında Tamoksifen adı verilen bir hormonal tedavi almak veya bilateral profilaktik mastektomiler olan cerrahi önleme yaklaşımı almaya karar vermek, genellikle yeniden yapılanma ile yapılır. Yumurtalık kanseri gelişiminin erken evreleri için güvenilir bir tarama testi olmadığı için çoğu kadında yumurtalıklar ve fallop tüpleri de çıkarılır.
İşte Gerçek
Ulusal Kanser Enstitüsü’ndeki (NCI) araştırmacılar, koltuk altı terlemeyi önleyici veya deodorantların kullanımı ile daha sonra meme kanseri gelişimi arasında bağlantı kuran herhangi bir kesin kanıt bulamamıştır.
Günümüzde kadınlarda en sık rastlanan kanser olan meme kanserinin taraması mamografi ile yapılmaktadır. Meme MRG si ve tomosentez de meme kanseri taramasında sıklıkla kullanılmaktadır. Görüntüleme metodları ile elde edilen imajların yüksek boyutlu ve karmaşık yapısından dolayı içeriğinin değerlendirilmesi zor ve zaman alıcıdır. Radyologların meme filmlerini okumadaki verimliliğinin ve doğruluğunun artırılması için bilgisayar destekli bir çok yazılım geliştirilmiştir.
Radyolojide görüntüler aslında sadece birer imaj değil aslında o imajın temelini oluşturan dijital verilerdir Derin öğrenme algoritmasının görüntü analizindeki yüksek başarısıyla, mamogramlarda meme kanserinin yakalanması için olan yazılımların geliştirilmesi son yılarda katlanarak artmıştır.
Derin öğrenmenin diğer makine öğrenme sistemlerine en temel üstünlüğü sistemin etiketlenmiş imajlar yardımı ile kendi kendine öğrenebilmesidir. Yani derin öğrenme ile bilgisayarların görüntü özelliklerini kendilerinin öğrenmesi aşamasına geçilmiştir.
Bilgisayar destekli tanı (Computer Aided Detection-CAD) yazılımları 1990’ların başlarında mamografide meme kanseri tespiti için geliştirilmiştir.
CAD sistemleri mamografide gözden kaçan veya yanlış yorumlanan lezyonların azaltılması için önemlidir. yeni nesil derin öğrenmeyi kullanan CAD sistemleri meme kanseri tarama programlarının hassasiyetinin artırılmasına yardımcı olmaktadır. Araştırmalar meme radyologlarının, tek başına mamografi okumaya kıyasla, yapay zeka ile geliştirilmiş karar destek sistemi yardımı ile daha yüksek bir tanı performansına sahip olduğunu göstermektedir.
Yapay zeka kesinlikle radyolojiyi diğer tıbbi alanlardan çok daha hızlı bir şekilde etkileyecektir. Sadece son birkaç yılda meme görüntülemesi gibi belirli görüntü tanıma görevlerinde insan performansına erişen ve hatta bunları aşan çok sayıda uygulama geliştirilmiştir. Artık kliniğimizde kullanmakta olduğumuz Transpara yapay zeka sistemi ikinci mamografi bir okuyucusu olarak tüm mamografileri okumakta ve radyoloğa yol gösterici olmaktadır.
Gelecekte derin öğrenmeyi kullanan yapay zeka sistemleri meme radyoloğunun günlük tanı işlerindeki verimliliği artırarak, meme radyologların hastanın kliniğine daha çok yönelmesine olanak sağlayacak zamanı radyologlara kazandıracaktır.

Belirli bir tür kansere yakalanma olasılığını arttırdığı saptanan nedenler risk faktörü olarak tanımlanırlar. Günümüzde tıp alanında yapılmış olan çalışmalarla henüz meme kanseri nedenleri tespit edilememiş olmasına rağmen, belirlenen bazı risk faktörlerinin meme kanserine yakalanma olasılığını arttırdığı görülmektedir. Risk faktörleri kesin olarak bilgi vermese de kişiye özgü risk durumununun ortaya konmasına ve yüksek riskli hastaların belirlenmesine yardımcı olur. Diğer yandan, bireylerin risk faktörlerini taşımaları, mutlaka ve %100 meme kanserine yakalanacakları anlamına da gelmez. Meme kanseri risk faktörlerine sahip olan birçok kadın, meme kanserine yakalanmamakta, aynı zamanda hiçbir risk faktörü taşımayan kadınlar meme kanseri olabilmektedir. Kısacası, meme kanserine sebep olan etkenler kesin olarak bilinememektedir ve risk faktörlerinin de meme kanserini ne derecede etkileyeceği kişiden kişiye değişiklik göstermektedir. Risk faktörlerinin her hastada neden olduğu etki ve sonuçlarının öngörülebilmesinin kolay olmadığı söylenebilir.
Cinsiyet: Kadınlarda, erkeklere oranla meme kanseri görülme ihtimali çok daha fazladır. Erkeklerde de meme kanseri görülebilmektedir, ancak kadınların meme kanserine yakalanma riski erkeklere göre 100 kat daha yüksektir. Bunun en temel sebebi ise kadınlarda östrojen ve progesteron üretiminin daha fazla olmasıdır. Uzun bir süre östrojene maruz kalmak meme kanseri riskini arttırmaktadır.
Yaş: Kadınlar yaşlandıkça meme kanserine yakalanma riski de artış göstermektedir. İnvaziv meme kanseri tanısı alan hastaların %12’si (8 meme kanserinden biri) 45 yaş altında iken, %67’si (3 meme kanseri hastasından 2’si) 55 yaş üstündedir.
Genetik Faktörler: Meme kanseri olgularının yaklaşık %5-10’u genetik (herediter) geçişlidir. Genetik geçiş demek, mutasyon adı verilen, genlerde oluşan defektlerin doğrudan sorumlu olduğu ve aileden kalıtsal olarak aktarılabilen demektir. Doğrudan genetik geçişin sorumlu olduğunu gösterebildiğimiz böylesi meme kanseri hastalarının oranı bölüm başında da belirttiğimiz gibi tüm meme kanserlerinin ancak %5-10’luk kısmını içerir. Bu konu önemlidir, çünkü böylesi genetik mutasyonları taşıdığı bilinen aile bireylerinin yakınlarının taranması ve yüksek riskli kabul edilerek genetik danışmanlık verilmesi gereklidir.
Meme Kanserinde BRCA 1 ve BRCA 2 genleri: Genetik meme kanserinin bilinen en sık nedeni BRCA 1 ve BRCA 2 genlerinde meydana gelen mutasyondur. Normal hücreler içerisinde bu genler protein üretimi gerçekleştirerek, hücrenin anormal olarak gelişmesini engelleyerek kanseri önlemektedir. Bu genlerin birinde oluşan ya da aileden geçen genetik mutasyon ile meme kanserine yakalanma riski otomatik olarak artış gösterir. Genetik mutasyona uğrayan kadınlarda, diğer kadınlara göre meme kanserine yakalanma yaşı daha da düşmekte ve meme kanserinin her iki memede olma riski de normal meme kanseri hastalarına göre çok daha fazla artmaktadır.Bu hastalarda aynı zamanda özellikle yumurtalık kanseri başta olmak üzere diğer kanserlerin de gelişme riski daha yüksektir. BRCA 1 mutasyonu taşıyan bazı ailelerde yaşam boyu meme kanserine yakalanma riski %80 lerde olmasına karşın, ortalama riskin %55- 65 dolaylarında olduğu söylenebilir. BRCA 2 mutasyonu taşıyan kadınlarda meme kanserine yakalanma riski biraz daha düşüktür ve %45 düzeylerindedir.
Diğer Genlerde Meydana Gelen Değişiklikler: Çok daha nadir olarak karşılaşılan, başka genlerde meydana gelen mutasyonlarda meme kanserine yakalanma riskini arttırabilmektedir. Nadir görülen bu gen mutasyonları BRCA genleri kadar yüksek oranlarda meme kanseri oluşumunda etkili olmamaktadır.
ATM Geni: ATM geni, normal şartlar altında zarar gören DNA’nın onarılmasını sağlamaktadır. Bu genin genetik mutasyona uğrayan bir kopyası bazı ailelerde meme kanserine sebep olabilmektedir. Bu genin 2 kopyasında oluşan mutasyon, ataksi-telenjektazi adlı genetik geçişli hastalığın oluşumunda rol oynar.
TP53 Geni: Bu gen, anormal hücre gelişiminin engellenmesi için p53 proteininin üretilmesini sağlamaktadır. Bu genin genetik mutasyona uğraması sonucunda Li Fraumeni sendromu ortaya çıkabilmektedir. Li Fraumeni sendromu ise birçok kanser türüne (lösemi, beyin tümörü, kemik ve yumuşak doku sarkomları gibi) olduğu gibi meme kanserine de sebebiyet verebilmektedir. Ancak bu gen sebebiyle oluşmuş olan meme kanseri vakaları oldukça azdır.
CHEK2: Lİ Fraumeni sendromu bu gende de mutasyon meydana gelmesi sonucu oluşabilmektedir. Gen mutasyona uğradığında herhangi bir rahatsızlık görünmese de meme kanseri riski 2 katına çıkmaktadır.
PTEN: Bu gen, normalde hücre büyümesinin düzenlenmesinde etkili olan bir gendir. PTEN geninde bir mutasyon meydana gelmesi Cowden hastalığına yol açabilmektedir ve meme kanseri riskini otomatik olarak arttırmaktadır. Cowden hastalığında ayrıca sindirim sistemi, tiroid, uterus ve over tümörleri sıklığı da artar.
CDH1: Bu gende meydana gelen mutasyon normal mide tümörlerinden farklı olarak daha erken yaşlarda kendini gösteren ve herediter diffüz mide kanseri olarak adlandırılan tümöre neden olmaktadır. CDH1 adlı mutasyona sahip kadınlarda ayrıca invaziv lobüler meme kanserine yakalanma oranı yükselmektedir.
STK11: Bu gendeki defekt normalde Peutz-Jeghers sendromuna neden olur. Bu sendroma sahip hastalarda dudaklarda, ağızda pigmente lekeler oluşur. Üriner sistem ve sindirim sisteminde juvenil polip adı verilen polipler oluşur. Aynı zamanda STK11 gen mutasyonu diğer genlerde olduğu gibi meme kanseri riskini de arttırmaktadır.
Ailesinde yakın akrabalarında meme kanseri görülmüş olan kişilerin meme kanserine ve yumurtalık kanserine yakalanma ihtimali daha yüksek olmaktadır. Özellikle anne, kız kardeş veya kızı gibi 1. dereceden akrabalarında meme kanseri görülen kişilerin, meme kanserine yakalanma oranı diğer kadınlara göre 2 kat yüksektir. Birinci dereceden yakın akrabalarda 2 kişinin meme kanserine yakalanmış olması, riski 3 katına çıkarmaktadır. Aynı zamanda ailesinde baba ya da erkek kardeşinde meme kanseri olan kadınların, meme kanserine yakalanma riski bulunmaktadır. Ancak yapılmış olan araştırmalara göre, meme kanseri vakaları içerisinde ailesinden aldığı genler sebebiyle meme kanserine yakalanan kadınların oranı sadece % 15’dir. Bir başka deyişle, meme kanseri hastalarının %85’inin ailesinde meme kanseri öyküsü bulunmamaktadır. Bu nedenle ailesinde meme kanseri bulunan kişiler kesinlikle meme kanseri olacaklarını düşünmemelidir. Ailesinde meme kanseri olan kadınlar, tüm kadınlar gibi kontrollerini yaptırmalıdır. Bu noktada kişiye özel tarama tetkikleri uygulanabilir. Amaç, gelişebilecek meme kanserinin tanısını erkenden koymaktır. Meme kanserinde erken tanı için taramanın önemi akıldan çıkarılmamalı, ailesel riskin zaten toplumda oldukça yüksek ve kadınların en sık görülen kanseri olan meme kanserinde riski bir miktar daha arttırdığı hatırlanmalıdır. Kadınlar taramalarını, aile öyküsü nedeniyle değil, kadınların en sık görülen kanseri meme kanseri olduğu için önemsemelidirler.
Meme kanserinde, aile geçmişinin yanı sıra, kişisel geçmişte oldukça önemli olmaktadır. Daha önce bir memesinde kanser tespit edilmiş olan bir kadının, aynı memesinde ya da diğer memesinde kanser oluşumu hiç meme kanserine yakalanmamış olan kadınlara göre 3-4 kat daha yüksektir. Bu nedenle daha önce meme kanseri tedavisi görmüş olan kadınların da düzenli meme kontrollerini ihmal etmemeleri gerekmektedir.
Memenin yapısını yağ dokusu, fibröz doku ve glandüler doku oluşturur. Yoğun bir meme dokusu ise glandüler ve fibroz dokunun yağ dokusundan daha fazla olması anlamına gelmektedir. Yoğun bir meme dokusuna sahip olan kadınların meme kanserine yakalanma riski daha fazla olmaktadır. Yoğun meme dokusu radyolojik incelemelerde ve çekilen mamogramlarda kesin sonuç alınmasına da engel teşkil etmektedir. Meme dokusunun yoğunluğunu,
Bazı selim (iyi huylu) meme lezyonlarına sahip kadınlarda meme kanseri riskinin arttığı düşünülür. Genellikle selim (iyi huylu) meme hastalıklarını, meme kanseri ile olan ilişkileri ve oluşturdukları risk açısından 3 gruba ayırarak inceleyebiliriz;
Proliferatif olmayan lezyonlar:
Bu durumlar meme dokusunu oluşturan hücrelerde sıradışı bir büyümenin olmadığı durumlardır. Meme kanseri riskini arttırmadıkları veya dikkate değer ölçüde etkilemedikleri düşünülür.
Proliferatif olmayan meme değişimleri şunlardır;
Bu durumlarda memenin süt bezlerinde veya süt kanallarında sıradışı / aşırı hücre büyümesi görülür. Meme kanseri riski normale göre 2 kata kadar artış gösterebilir.
Atipili proliferatif lezyonlarda memeyi oluşturan süt bezleri veya kanalları düşeyen hücrelerde normal olmayan değişimler mevcuttur. Bu durumlarda meme kanseri riski artar. Risk normale gore 3.5-5 kat daha yüksektir. Atipili proliferatif lezyonlar şunlardır;
Ailesinde meme kanseri öyküsü bulunan ve hiperplazi / atipik hiperplazi saptanan kadınların meme kanserine yakalanma riskleri daha yüksektir.
Lobüler karsinom, oluştuğu yerle sınırlı kalan ve kanser hücreleriyle benzerlik gösteren bir durumdur. Lobüler karsinom, genellikle süt üretilen meme bezlerinde gelişir ve lobüllerin duvarına doğru büyüyerek yayılım özelliği göstermez. Sıklıkla invaziv olmayan ve duktal karsinoma in situ denilen kanser türü ile birlikte sınıflandırılır. Duktal karsinoma in situdan farklı olarak tedavi edilmediği takdirde invaziv kansere dönüşüm göstermesi beklenmez. Lobüler karsinoma in situ saptanan kadınlarda meme kanseri gelişme riski 7-11 kat daha yüksektir. Bu nedenle düzenli mamografi çekimleri önemsenmeli ve doktor kontroleri ihmal edilmemelidir.
Menstrüel siklüs sayısı daha fazla olan kadınlarda meme kanseri riskinin bir miktar arttığı söylenebilir. Daha uzun süreli adet görme ile, ilk adet yaşının 12 yaşından önce, menopoz yaşının 55 yaşından sonra olması kastedilir. Artan riskin, yaşam boyunca daha uzun süreyle östrojen ve progesteron hormonuna maruz kalmaktan kaynaklandığı düşünülür.
Göğüs Duvarına Uygulanan Radyoterapi Meme Kanserine Neden Olur mu?
Meme kanseri dışında başka bir kanserin (Hodgkin hastalığı veya non-Hodgkin lenfoma) tedavi edilmesi için göğüs kısmından radyasyona maruz kalmış olan kişilerin de ne yazık ki meme kanserine yakalanma riskleri oldukça fazladır. Bu risk genellikle hastanın radyasyonu aldığı yaşa göre değişiklik gösterebilmektedir. Hastaya radyasyon ile birlikte kemoterapi de verildiyse, kemoterapi over üretimini kısa bir süre durdurduğu için hormon üretimi de durmakta ve risk azalmaktadır. Göğüs bölgesine uygulanan radyasyon tedavisinin memelerin gelişme dönemine denk geldiği durumlarda meme kanseri gelişme riski en yüksek düzeye çıkmaktadır. Bununla birlikte eğer hasta 40 yaş sonrasında göğüs bölgesinden radyasyon tedavisi gördüyse, meme kanseri riski herhangi bir şekilde artmamaktadır.
Hiç doğum yapmamış ya da 30 yaşından sonra doğum yapmış olan kadınlarda, meme kanserine yakalanma oranında bir miktarda olsa artış meydana gelmektedir. Çok fazla hamilelik geçiren, erken yaşlarda doğum yapan kadınlarda ise yaşam boyu toplam adet sayısında bir azalma meydana geldiği için tam tersi bir şekilde meme kanseri riskinde bir azalma söz konusu olmaktadır. Aynı zamanda erken yaşta yani 12 yaşından önce adet olan ve 55 yaşından sonra menopoza giren kadınlarda da meme kanseri riskinde bir artış gözlemlenmektedir.
Yapılan araştırmalara göre, bebeğini emziren annelerin meme kanseri yakalanma riski bir miktar düşmektedir. Özellikle 1,5- 2 yıl civarı emziren anneler için risk oranı oldukça düşüş göstermektedir.
Doğum kontrol hapı kullanan kadınların, hiç kullanmayan kadınlara göre meme kanseri riski çok küçük de olsa arttığı söylenebilir. Ancak doğum kontrol hapı kullanımı sebebiyle ortaya çıkan bu risk, hapın kullanımının bırakılması ile ortadan kaybolmaktadır. Doğum kontrol hapı kullanımının üzerinden 10 yıl gibi bir süre geçmesi hapın sebep olduğu riski tamamen ortadan kaldırmaktadır. Doğum kontrol hapı kullanmak isteyen kadınlar, diğer risk faktörlerine de sahiplerse, hekimleri ile bu konuyu detaylı bir şekilde konuşmalıdırlar.
Depo-medroksiprogesteron asetat (DMPA; Depo-Provera®): Progesteron hormonunun enjektabıl formudur. Gebelikten korunma amacıyla 3 ayda bir uygulanır. Çok az sayıda çalışma ile DMPA ile meme kanseri ilişkisi incelenmiştir. DMPA kullanımı sırasında az da olsa meme kanseri riskinin arttığı bildirilse de, 5 yıldan uzun kullanılmadığı durumlarda risk artışı bulunmamaktadır.
Menopoz şikayetlerinin iyileştirilmesi ve osteoporozun önlenmesi için östrojen hormonu (sıklıkla progesteron ile kombine edilir) yıllarca kullanılmıştır. Eski çalışmalarda sağlıkla ilgili diğer yararları olabileceği de belirtilse de daha iyi planlanan güncel çalışmalarda bu yararlar gösterilememiştir. Bu tedavi şekli yıllarca postmenopozal hormon tedavisi, hormon replasman tedavisi, menopozal hormon tedavisi gibi çeşitli isimlerle adlandırılmıştır.
Genel olarak 2 tür hormon tedavisi mevcuttur. Uterusu (rahim) yerinde duran kadınlarda östrojen ve progesteronun birlikte kullanıldığı ve kombine hormon tedavisi olarak adlandırılan tedavi şekli tercih edilir. Östrojen tek başına uterus (endometrium) kanseri riskini arttırdığından progesteron ile birlikte kullanılır. Rahim ameliyatı ile birlikte (histerektomi) uterusu alınan kadınlarda böylesi bir risk sözkonusu olmayacağı için tek başına östrojen kullanılabilir ve bu tedavi şekli östrojen replasman tedavisi veya östrojen tedavisi olarak adlandırılır.
Menopoz sonrasında kombine hormon kullanımı meme kanseri riskini arttırır. Aynı zamanda meme kanserinden ölüm riskini de arttırır. Bu risk artışı en az 2 yıl kullanım ile ortaya çıkar. Kombine hormon tedavisi ayrıca meme kanseri tanısının daha ileri evrede konulma olasılığını da yükseltir.
Kombine hormon tedavisine bağlı bahsedilen risk artışı, ilaç kullanım sırasında sözkonusudur. Meme kanseri risk artışı, menopoz sonrası kullanılan kombine hormon tedavisinin kesilmesinden 5 yıl sonra normal popülasyon düzeyine iner.
Normalde insanlarda bulunan hormonlara benzer kimyasal yapıda olan ve “bioidentik – biyobenzer” olarak adlandırılabilecek östrojen ve progesteron benzeri preperatlar mevcuttur. Bu hormonlar, menopoz belirtilerini ve şikayetlerinin tedavisini ortadan kaldırmak amacıyla pazarlanmaktadır. Biyobenzer, doğal ve sentetik hormonları karşılaştıran az sayıda çalışma mevcut olsa da, aynı amaç için pazarlanan bu ilaçların / ürünlerin etkinlik ve güvenlik açısından birbirlerinden çok farklı oldukları söylenemez. Biyobenzer hormonların, sağlık açısından diğer hormon türleriyle benzer riskleri taşıdığı kabul edilmelidir.
Tek başına östrojen hormonu kullanımı, meme kanseri riskini arttırmaz. Hatta bazı çalışmalarda daha öncesinde uterusu ameliyatla alınan (histerektomi) ve östrojen kullanan kadınlarda meme kanseri riskinin daha düşük olduğu gösterilmektedir. Östrojen kullanan kadınlarda inme ve kanın pıhtılaşmasıyla ilgili problemler daha sık olmakdır. Ayrıca, bazı çalışmalarda östrojen tedavisinin
10 yılın üzerinde kullanımı ile yumurtalık (over) kanseri riskinin arttığı bildirilmiştir.
Menopoz bulgularının kısa süreli iyileştirilmesi dışında, gerek kombine hormon tedavisi, gerek östrojen tedavisinin menopoz sonrasında kullanımını destekleyecek az sayıda güçlü nedenler bulunmaktadır. Meme kanseri riskinin artışı yanında, kombine hormon tedavisi kalp hastalığı, inme ve kan pıhtılaşması gibi riskleri de arttırmaktadır. Kombine hormon tedavisi, kalın barsak kanseri (kolorektal kanser) ve kemik erimesi (osteoporoz) risklerinde azalma sağlar. Günümüzde osteoporoz önlenmesi ve tedavisinde etkin diğer seçeneklerin varlığı da dikkate alınarak olası kar / zarar analizi yapılmalı ve karar öylece verilmelidir. Tek başına östrojen tedavisinin, meme kanseri riskini arttırmasa da, inme ve kan pıhtılaşma problemlerine yol açabileceği de hatırdan çıkarılmamalıdır.
Menopoz sonrasında hormon replasman tedavisi için, menopoz şikayetlerinin şiddeti ile kalp hastalığı, meme kanseri ve osteoporoz gibi diğer risk faktörlerinin varlığı dikkate alınır, hasta ve doktoru tedavinin yarar ve zararlarını tartışır ve karar böylece verilir. Menopoz bulgularının iyileştirilmesi amacıyla hormon tedavisi kararı verilen durumlarda, şikayetleri iyileştiren en düşük doz uygulanmalıdır ve tedavinin mümkün olan en kısa surede kesilmesi amaçlanmalıdır.
Yukarıda saydığımız tüm nedenlerin dışında meme kanseri nedenleri arasında,
Alkol ve sigara kullanımı,
Yağ oranı yüksek besinler tüketmek,
Fazla kilolu olmak,
Hareketsiz bir yaşam tarzına sahip olmak gösterilebilmektedir.
Alkol tüketimi ile meme kanseri arasında açık bir ilişki olduğu belirlenmiştir. Meme kanseri risk artışı, tüketilen alkol miktarı ile ilişkilidir. Alkol tüketmeyenlere göre, günde bir kadeh alkol tüketen kadınlarda meme kanseri risk artışı oldukça düşüktür. Günde 2 ila 5 kadeh alkol tüketen kadınlarda, alkol kullanmayan kadınlara gore 1.5 kat meme kanseri risk artışı sözkonusudur. Aşırı alkol tüketiminin diğer birçok kanser türüyle de ilişkili olduğu bilinmektedir.
Menopoz sonrasında fazla kilolu veya obez olmak, meme kanseri riskini arttırır. Menopoz öncesinde, östrojenin çoğu yumurtalıklarda, az bir miktarı da yağ dokuda üretilir. Yumurtalıkların çalışmasının durduğu menopoz sonrasında, vücutta üretilen östrojenin büyük bölümü yağlı dokudan oluşturulur. Menopoz sonrasında yağlı doku miktarı daha fazla olan şişman kadınlarda, üretilen östrojen miktarının yüksek olmasına bağlı olarak meme kanseri riski artar. Ayrıca, fazla kilolu olan kadınlarda kan insulin seviyeleride daha yüksektir. Daha yüksek insulin düzeyleri, meme kanseri dahil bazı kanserlerle ilişkili bulunmuştur.
Ancak, meme kanseri ve kilolu olmak arasındaki ilişki göründüğünden daha karmaşıktır. Erişkin yaşta kilo alan kadınlarda risk artışı sözkonusu iken, çocukluğundan itibaren kilolu olan kadınlarda benzeri bir risk artışı görülmemektedir. Ayrıca, bel bölgesindeki yağlı doku fazlalığı, kalça ve uyluktakine gore daha fazla risk artışına neden olmaktadır. Araştırmacılar vücudun çeşitli bölgelerindeki yağ hücrelerinin dağılım farklılığının bu durumu açıklayabileceğini düşünmektedirler.
Düzenli yapılan egzersiz şeklindeki fiziksel aktivitenin meme kanseri riskini azalttığına dair bulgular her geçen gün artmakatdır. Bu noktada en önemli soru, “ne kadar ve nasıl bir egzersiz meme kanseri riskini azaltmada en fazla etkindir” şeklindedir. Women’s Health Initiative’in yaptığı bir çalışmada, haftalık 1.25 – 2.5 saatlik yürüyüş şeklindeki egzersizin (brisk walking) meme kanseri riskinin %18 azalttığını bildirmişlerdir. Haftalık 10 saatlik yürüyüş ile riskin biraz daha fazla azaltılabileceği belirtilmiştir.
Diyet ve vitamin alımı
Birçok çalışmada beslenme ve meme kanseri ilişkisi sorgulanmıştır ve sonuçlar bu konuda net bir karar verilebilecek düzeyde değildir. Bazı çalışmalar beslenme şeklinin meme kanserinde oldukça önemli olabileceğine işaret etmesine karşın, birçok çalışmada beslenme şekli ile meme kanseri arasında bir ilişki gösterilememiştir. Çalışmalarda beslenme ile alınan meyve, sebze ve et miktarı ile yağ oranı değerlendirilmiş ve meme kanseri ile beslenme şekli arasında doğrudan açık bir ilişki saptanamamıştır.
Çalışmalar, vitamin düzeyleri ile meme kanseri arasındaki ilişkileri de sorgulamıştır. Çalışmaların bir kısmında bazı beslenme ürünleri ile meme kanseri arasında ilişki gösterilmiş olsa da vitamin kullanımı ile meme kanseri riskinin azalması yönünde doğrudan bir ilişki saptanmamıştır. Burada bir noktaya dikkat çekmek gereklidir; Meme kanseri ve beslenme arasında doğrudan bir ilişkiyi gösteren kanıt düzeyi yüksek çalışmaların olmaması nedeniyle “sağlıklı beslenmek önemsizdir” gibi bir çıkarımda bulıunmamalıdır. Düşük yağ oranı, kırmızı et ve işlenmiş gıda miktarının azaltılması, daha fazla sebze ve meyve tüketilmesi her durumda sağlıklı bir yaşamın vazgeçilmesi olacak beslenme şeklidir ve bu durum akıldan çıkarılmamalıdır.
Birçok çalışmada total yağ miktarı düşük, çoklu satüre olmayan yağ oranı düşük ve satüre yağ oranı düşük gıdalarla beslenen ülkelerdeki meme kanseri oranlarının düşük olduğu gösterilmiştir. Bununla birlikte Amerika Birleşik Devletleri’nde yapılan bazı çalışmalarda, diyetteki yağ oranı ile meme kanseri riski arasında ilişki gösterilememiştir. Çalışmacılar halen araştırmalardaki bu ikilemi izah edememektedirler. En azından beslenme şekli, vücut ağırlığını etkiliyor olabilir. Ayrıca, diyet ve meme kanseri riskini karşılaştıran farklı ülkelerden yayınlanan çalışmalarda, genetik faktörler, aktivite ve egzersiz sıklığı, beslenmede kullanılan diğer ürünler gibi çalışma sonuçlarını etkileyecek pekçok faktörün de sonuçları etkileyebileceği düşünülür.
Meme kanseri riski ile beslenmede kullanılan yağ türlerini ve miktarını sorgulayan daha çok çalışmalara ihtiyaç vardır. Buna karşın, yağ oranı, alınan total kalori miktarı ile doğrudan ilişkilidir. Yağlı beslenme, kilolu veya obez olma durumuna zemin hazırlar. Fazla kilolu / obez olmak bilinen meme kanseri risk faktörlerindendir. Diyetteki yüksek yağ oranının, birçok başka kanser türü ve kalp hastalıkları riskini de arttırdığı bilinmektedir.
Çevresel faktörler ve kimyasallar
Östrojen benzeri özellikler gösteren bazı maddeler için meme kanseri riskini arttırabileceğine dair iddialar ortaya atılmıştır. Bazı plastikler ve kişisel bakım ürünleri, pestisidler (DDE gibi), bifenil polikorür örnek olarak gösterilebilir. Bu ürünlerin teorik olarak meme kanseri riskini arttırdığı söylenebilir. Bu konunun halk sağlığını ilgilendiren bir durum olduğunu söyleyebiliriz. Günümüze kadar çalışmalar, meme kanseri riskinin bu tür maddeler ile arttığını gösterememişlerdir. Bu maddelerin etkilerinin araştırıldığı toplum bazlı çalışmaların yapılması kolay değildir.
Sigara
Yıllarca, sigara ve meme kanseri arasında doğrudan bir ilişki gösterilememiştir. Günümüzde, uzun sureli yuğun sigara içenler ile artmış meme kanseri riski arasında ilişki bulunmuştur. Bazı çalışmalar, sigaraya başlama yaşının daha erken olması ile artmış kanser riski ilişkisi olduğunu bildirmişleridir. Uluslararası Kanser Araştırmaları Ajansının raporlarına göre, sigara içimi ile meme kanseri arasındaki ilişkiyi gösteren bulgular sınırlı olarak bildirilmiştir.
Gece çalışma (Night work)
Bazı çalışmalar, hemşirelik gibi gece nöbeti şeklindeki çalışma şekillerinin meme kanseri riskini arttırabildiğini bildirmişlerdir. Sıklıkla melatonin düzeyi ile ilişkinin kurulduğu bu çalışmalar göreceli olarak yeni kabul edilebilir, diğer hormonların etkilerinin de sorgulandığı araştırmalara gereksinim duyulmaktadır.
Tartışmalı faktörler
Aşağıdaki faktörlerin meme kasseri riskini arttırdığına dair bilgiler bulunmamaktadır. Gazete ve internet dünyasında bir söylenti şeklinde konuşulan bu etkenlere yönelik risk artışını gösteren bulgular mevcut değildir.

Meme kanseri, dünyada her yıl 1 milyon 700 binden fazla kadını etkiliyor. Ülkemizde de durum çok farklı değil, zira her 8 kadından biri; hayatının bir döneminde meme kanserine yakalanıyor.
Meme kanseri hiçbir kadının aklına bile getirmek istemediği bir sağlık sorunu. Birçok kadın da bu nedenle belirtileri gözden kaçırabiliyor. Aslında meme kanseri bazı sinyaller vererek geliyor. Bunları göz ardı etmek ise hayatı tehlikeye atmak dışında bir işe yaramıyor.
Meme kanserinin erken tanısı için rutin kontroller asla ihmal edilmemeli. Ayrıca erken tanı için 20 yaşından sonra her kadın ayda bir kez kendi kendine meme muayenesi yapmalı. Böylelikle meme kanseri ileri aşamalara ulaşmadan fark edilebilir.
1- Memede kitle varlığı
Meme kanserinin en büyük sinyali; memede veya koltukaltında ele kitle gelmesi. Kanserli kitleler, diğer şişliklerden sert yapılı, düzensiz kenarlı ve pürtüklü yüzeyi ile ayırt edilebiliyor. Bunun için en etkili yöntem ise; yatağa uzanarak elle muayenenin gerçekleştirilmesi. Bir elinizi başınızın altına yerleştirin. Ardından öteki elinizin işaret ve orta parmağıyla diğer göğsünüze dokunun. Aynı işlemi diğer taraf için de yapın. Meme başından çevresine doğru dairesel hareketler uygulayın. Ardından koltukaltlarına da aynı işlemi tekrarlayın.
2- Meme başı akıntısı
Sıkmadığınız halde, tek memeden veya tek kanaldan kanlı ya da şeffaf renkli akıntılar geliyorsa, nedeninin mutlaka araştırılması gerekiyor. Bu tür meme başı akıntılarına, meme kanseri veya meme kanseri riskini artıran bir lezyon olan ‘intraduktal papillom neden oluyor.
3- Meme başındaki şekil bozuklukları
Aynanın karşısına geçip kendinizi incelediğinizde meme başlarınızda içe doğru çekilme, çökme veya şekil bozukluğu fark ediyorsanız, hemen bir doktora görünmenizde fayda var.
4- Meme başı derisinde değişiklikler
Aynanın karşısında kendinize bakarken meme başı derisinde soyulma ve kabuklanma gibi belirtiler gördüyseniz, bunların da bir uzman tarafından değerlendirilmelidir.
5- Memede büyüme ya da şekil bozukluğu
Memede büyüme ya da şekil bozukluğunu en iyi aynanın karşısına geçerek görebilirsiniz. Ellerinizi belinize koyun ve bakın bakalım her iki memeniz simetrik mi? Memelerde bir büyüme var mı?
6- Meme cildinde yara veya kızarıklık
Eğer bir yere çarpıp yaralanmadıysanız, meme cildinde aniden ortaya çıkan kızarıklık ve yaralar ciddiye alınması gereken belirtilerin başında geliyor.
7- Memede ödem, şişlik ve içe doğru çekinti
Her ödem ve şişlik, meme kanserinin belirtisi değil. Bunlar regl ve hamilelik dönemlerinde de kadınların sıkça yaşadıkları sıkıntıların başında geliyor, ancak tabloya meme cildinde içe doğru çekintiler, portakal kabuğu gibi pürüzlü bir görünüm eşlik ediyorsa, hiç zaman kaybetmeden bir doktora başvurmak gerekiyor.
ELLE MEME MUAYENESİNİ ALIŞKANLIK HALİNE GETİRİN!
Mamografik ve ultrasonografik tarama yöntemleri sayesinde meme kanseri erken teşhis ediliyor ve kişiye özel yaklaşımlar sayesinde tedavideki başarı oranları artıyor. Kadınların özellikle 40 yaşından sonra tarama periyodlarını sıklaştırmalı ve erken tanı için elle muayenenin alışkanlık haline getirilmelidir.
Her ne kadar meme ağrısı kadınlarda endişeye yol açsa da, her zaman ciddi bir hastalığın belirtisi değildir.
Meme ağrısı (mastalji) her yaş kadında görülebilen bir belirtidir. Meme ağrısını adete bağlı ve adete bağlı olmayan diye iki şekilde ele almak gerekir. Her ikisinin de tedavisi mümkündür. Her iki tip ağrı tek memede, her iki memede birden veya memenin sadece bir bölümünde olabilir.
Meme ağrısı tek başına nadiren meme kanseri belirtisi olmakla beraber yine de doktora gitmek ve ağrının nedenini mutlaka araştırmak gerekir.
Genellikle adetten önceki bir haftalık dönemde hissedilir ve adet ile birlikte kaybolur. En sık 30-40 yaşlarında görülür. Hormon tedavisi gören menopozdaki kadınlarda da ağrı olabilir? Ağrının tam olarak nedeni bilinmemekle birlikte yumurtlama döneminden sonra memede meydana gelen hücresel değişikliklerin gerginliğe ve ağrıya neden olduğu düşünülmektedir.
Doğum kontrol haplarının ve bazı depresyon ilaçlarının da ağrıya neden olduğu bilinmektedir. Esansiyel bir yağ asidi olan GLA’nın (gamolenik asit) vücutta az olması da ağrıya neden olabilmektedir?
Ağrının ilaçlardan kaynaklandığı düşünülüyorsa ve şiddeti kişiyi rahatsız edecek derecedeyse, ilaçların daha düşük dozları denenmeli veya kesilmelidir. Doğum kontrol yöntemi olarak spiral gibi farklı yöntemler tercih edilmelidir?
Ağrı yapan ilaçların azaltılması veya kesilmesi mümkün değilse, GLA yağ asidini içeren primrose (çuhaçiçeği) yağı kullanılması, kahve ve çikolata tüketiminin azaltılması, yeterince sebze ve meyve tüketilmesi ve memeleri tam saran, sıkmayan ve destek veren bir sütyen kullanımı faydalı olabilir.
Ağrı çok fazla olduğunda antienflamatuar ilaç gurubu fayda sağlar. Daha ciddi ağrılarda östrojen hormonunu baskılayan ilaçlar faydalı olabilir. Ancak bu ilaçların yan etkileri olduğundan, sadece uzun süreli ve şiddetli ağrılarda doktor kontrolünde kullanmak gerekir?
Bu ağrı doğrudan meme ağrısı olabileceği gibi, kas-eklem ağrısı, kalp ağrısı gibi ağrıların memeye yansıması şeklinde de olabilir. Başka organlardan yansıyan ağrılar dışındaki meme ağrılarının nedeni tam olarak bilinmemektedir. Her yaşta bu ağrılar görülebilir. Tedavisi adete bağlı ağrı tedavisi ile aynıdır.
Unutmamak gerekir ki ender de olsa meme kanseri kendini ilk önce ağrı ile belli edebilir. Özellikle, sadece tek bir memede, yeni ve sürekli bir ağrı oluşmaya başladıysa ve ağrı sebepsiz yere artıyorsa doktora görünmenizde fayda vardır.
Burada önemli olan ağrının altında yatan önemli bir neden varsa atlanmamasıdır. Meme ağrısı sanılan bazı ağrılar başka organlardaki önemli hastalıkların da belirtisi olabilir ve doktora başvurarak, varsa bu tür bir hastalığa da erken evrede tanı konmasını ve tedavi edilmesini sağlayabilirsiniz.
En sık görülen belirti memede ele kitle gelmesidir ve çoğunlukla hasta kendi fark eder. Tüm bu belirtiler meme iltihabı, meme kisti gibi selim meme hastalıklarının da belirtisi olabilirler ancak bunun ayırımı için mutlaka doktor kontrolü gerekir.
Memedeki kitle ve diğer belirtileri nasıl farkedilebilir?
Bazı özellikleri taşıyan kadınlarda, meme kanserinin daha sık görüldüğünü biliyoruz. Bu özelliklere risk faktörleri diyoruz. Bu risk faktörlerini taşıyan kişilerin mutlaka meme kanserine yakalanacakları söylenemez. Sadece, bu faktörleri taşımayanlara göre, daha fazla meme kanserine yakalanma olasılıkları olduğunu biliyoruz. Bu faktörleri taşımayan kişiler de meme kanserine yakalanabilirler. Meme kanserine yakalanan kadınların yarısı, bu risk faktörlerini hiç taşımamaktadır. Bu nedenle, risk faktörlerinin taşımayan kişilerinde olağan kontrollarını düzenli yaptırmaları önemlidir.
Birinci derece akrabada (anne, kızkardeş ve kızı) meme kanseri varlığı en önemli risk faktörüdür. Örneğin, kız kardeşi veya annesi meme kanserine yakalanan bir kadının, ömür boyu meme kanserine yakalanma riski % 12-14 den (% 12-14 tüm kadınlar için ömür boyu risk) % 18-20 ye çıkmaktadır. Bu durumda olan kadınlar daha sık ve dikkatli izlenmelidir, riskin büyüklüğüne göre bu durumda olan kadınlarda tarama başlangıç yaşı ve tarama metodlarında değişiklerler söz konusudur. Bu durumda olan kadınlar tarama programlarının düzeni için ilgili radyolog veya klinisyenlerine başvurmalıdır.
Birden fazla birinci derece akrabalarında meme kanseri bulunan kadınlar, meme kanseri genetik danışmanlığının yapıldığı kliniklere baş vurarak risklerini hesaplattırmaları gerekir. Eğer aile geçiş riski yüksek bulunursa, genetik test yapılabilir.
Meme kanserine yakalanma riskini artıran en önemli ikinci faktör yaştır. İleri yaş önemli bir risk faktörüdür. Yeni meme kanseri tanısı konan kadınların % 70’i, 50 yaş üzerindedir. Diğer bir deyimle, yaşı 50 yaş üzerinde olan kadınlarda meme kanseri görülme sıklığı, yaşı 50 yaşın altında olan kadınlardan 4 kat daha fazladır.
Kişisel meme kanseri hikayesi: Daha önce meme kanseri geçirmiş ve tedavi olmuş kadınlarda, diğer memede kansere gelişme olasılığı normal kadınlara göre 3-4 kat daha fazladır.
Daha önce meme biopsisi yapılmış olması: Memede bir kitle nedeni ile biopsi yapılmış ve iyi huylu bir tümör saptanmış olabilir. Bazı kanser olmayan iyi huylu tümörlerin bulunması, kanser gelişme riskini değişik oranlarda artırabilmektedir. Bu, tümörün hücresel yapısına göre değişir. Örneğin, yapılan bir biopside, çıkartılan kitlenin patolojik incelemesi sonucu atipik hiperplazi tanısı konmuş kadınlarda ( bu tamamen iyi huylu bir tümördür), meme kanseri gelişme oranı normal kadınlara göre daha fazladır.
Diğer daha önemsiz risk faktörleri ise aşağıdaki gibidir:

Kişinin kendi kendini elle muayenesinin meme kanserini erken yakalanması için iyi bir yöntem olmadığı çeşitli araştırmalarda gösterilmiştir. Ancak kişide bir meme kanseri bilinci oluşmasına yardımcı olmaktadır. Eğer kişinin kendi kendine muayenesi sizde anksiyeteye (evham’a) neden oluyorsa yapmayabilirsiniz. Ruh sağlığınızın tedavisi daha güç olabilir.
Her ay kendisini düzenli olarak kendisini muayene eden bir kadın, memesinde ortaya çıkan bir kitleyi daha erken farkedebilir.
Muayene için aydınlık bir ortamda aynanın karşısında dik durarak kollar vücudun iki yanına sarkıtılır. Bu pozisyonda memelerin bir ay önceki durumuna göre büyüklük ve biçim açısından aynı olup olmadığı, deri yüzeyinde ve meme başında değişiklik görülüp görülmediği incelenir. Ayrıca bir yerinde kızarıklık, ele gelen bir kitle, özellikle meme başında içe çökme yada çekilme olup olmadığı araştırılmalıdır. Daha sonra kollar yukarı kaldırılıp memenin biçimi, büyüklüğü ve yüzeyi kontrol edilir.
Yatarak yapılan elle muayenede memeyi düzleştirip göğüs kaslarını germek için kol başın üzerine kaldırıldıktan sonra koltuk altı sınırından meme başına ve göğüs kemiğinden meme başına doğru enine bir paralel çizgi izlenir. Meme dokusunda saptanan her değişiklik tümör değildir. Normal olarak meme dokusu küçük yumrulardan oluşur. Bu yumrular adet kanamasından önce belirginleşir yada düzensizleşir. Herhangi bir kuşku durumunda mutlaka hekime başvurulmalıdır.

Tıp henüz meme kanserini önleyebilecek bir yaşam tarzı, ilaç veya aşı bilmemektedir. Bununla birlikte meme kanseri erken yakalandığında tedavi edilebilen bir hastalıktır. Erken tanı sayesinde, meme kanserinin getirdiği sorunlar büyük oranda çözülebilmektedir. Bu sayede hastalığın yaptığı hasar en aza indirilebilir, yaşam süresi ve kalitesi önemli ölçüde arttırılabilir. Erken teşhis için bilinen en iyi ve etkili çözüm, kadınların risk durumlarına göre belirlenmiş olan tarama programına uyarak mamografilerini ve gerekli diğer tetkikleri düzenli yaptırmasıdır.
Meme kanserinde şu şikayetler ve belirtiler olabilir:
Memedeki bir çok değişiklik çoğu kez kansere bağlı olmasa da yukarıdaki belirtilerden herhangi biri varsa ve özellikle ele bir kitle geliyorsa doktora başvurmak gerekir. Mamografi ve ultrason sonucunuz normal dahi olsa doktorunuza danışın.
Tedaviler kişiden kişiye göre farklılık göstermekle birlikte bu gibi durumlarda erken teşhis çok önemlidir.

Son yıllarda görülme sıklığı giderek artan meme kanserinin özellikle genç kadınları da tehdit ettiği görülüyor. Kadınların meme kanserine karşı en büyük silahı ise bilinçli olmak ve erken teşhis. Kontrollerin aksatılmaması, kendi kendine meme muayenesinin rutin olarak yapılması ve yaşam tarzı düzenlemeleri ile meme kanseri erken teşhis edilebiliyor.
Bu hatalı kullanım gereksiz zaman kaybı, iş yükü ve gereksiz istenilen tetkiklere neden olmaktadır: ‘’Meme‘’ kelimesi yerine yanlış ve yaygın bir alışkanlıkla ‘’göğüs’’ kelimesinin kullanılması, hastaların konu ile ilgi olmayan branşlara başvurmasına neden olmaktadır. Göğüs; gövdenin üst yarısı, bir başka değişle vücudun boyun ile karın arasında kalan bölümüdür. Göğüs hastalıkları ve göğüs cerrahisi uzmanları, akciğer hastalıkları ve ameliyatları ile ilgilenirler, meme hastalıkları ile doğrudan bir ilgileri yoktur. Özellikle kadınların %80‘inin hayatlarının bir bölümünde meme ağrısı şikayetiyle karşılaşacakları düşünülecek olursa, hastanın doğru bölüme başvuru yapması vakit kaybetmemek açısından çok önemlidir.
Meme hastalıklarının değerlendirilmesinde mamografi halen ‘’altın standart’’ görüntüleme yöntemidir. Günümüzde dijital mamografi sayesinde tarama ve tanısal amaçlı düşük dozda radyasyon miktarı ile yüksek görüntü kalitesi sağlamaktadır. Mamografi bu sayede memede kitle oluşturmayan meme kanseri odaklarını dahi tespit edebilmekte üstün bir görüntüleme yöntemi olma özelliğini korumaktadır. Mamografide alınan radyasyon miktarı genellikle şu örnekle değerlendirilmektedir: Londra’dan kalkan bir uçaktaki hostesin Avustralya’ya kadar uçuşunda atmosferin inceliği nedeniyle maruz kaldığı radyasyon miktarının mamografiden daha yüksek olduğu düşünülürse mamografideki doz önemsenmeyecek kadar azdır. Ancak gerekli hastaya gerekli algoritma ile düzenlenmesi ve yapılan planlamanın tıbbi gerçekliğe uygun olması şarttır.
Mamografinin doğru zamanlamada planlanması hasta uyumu açısından son derece önemlidir. Adet dönemine yakın planlanacak bir mamografi seansında, hastanın memesinin en dolgun ve hassas döneminde ağrı nedeniyle rahatsız olabileceği ve bu denli önemli bir görüntüleme tetkikinden kaçar hale gelebileceği akılda tutulmalıdır. Dolayısıyla mamografi amacıyla en ideal zaman, adet kanamasını takip eden 3-4. gün olmalıdır.
Günümüzde tüm meme kanserlerinin yaklaşık %5-10’unun genetik geçişli olduğu bilimsel olarak ortaya konulmuş olup, genetik hasarın nedeni olan bazı gen mutasyonları tanımlanmıştır. Hatta aile öyküsü yüksek, seçilmiş hasta gruplarında BRCA1 ve BRCA2 olarak isimlendirilen genlerdeki gen mutasyonlarının günümüzde kan analizi ile saptanabileceğini bilmelidir. Meme kanserinde aile öyküsü risk gruplarının ortaya konmasında son derece önemlidir. Bireyin düzenli olarak meme kanseri cerrahisi ile ilgilenen bir genel cerrahi uzmanı tarafından ve doktorunun belirlediği takip süreleri ile kontrollerini yaptırması çok önemlidir. Genetik geçişleri ortaya konan bu olguların dışında ailesinde meme kanseri olmasına karşın kendisinde meme kanserinin görülmediği pek çok hasta grubu da mevcuttur. Öte yandan bir kadının ailesinde meme kanseri vakasının olmaması hiçbir zaman için bu kişide meme kanseri riskinin olmayacağı anlamına gelmemektedir.
Günümüzde genç meme kanseri sayısı artmaktadır. Yirmili yaşlara gelmiş her kadının meme kanseri açısından risk taşıdığını bilmesi gereklidir. 20-30 yaş gurubunda adet kanamasının takip eden 3. günde meme muayenesini yapması gerekmektedir. 35-40 yaş arasında yıllık genel cerrahi uzmanı kontrolü ve meme dokusunun ultrasonografik olarak değerlendirilmesi önemlidir. 40 yaşına gelmiş bir kadının rutin mamografik takiplerine başlaması gerekmektedir.
Tüm kadınların 40 yaşından önce de mamografi çekilebileceğini bilmesi gerekmektedir. Amerikan Kanser Cemiyeti’nin önerisi ile bir kadının 1. derece akrabalarında meme kanseri vakasının olması durumunda akrabasına tanı konulan yaşın 10 yıl öncesinde bu kadın için mamografik takibin başlaması gerekir. Annesine 43 yaşında meme kanseri tanısı konulmuş bir kadına 10 yıl öncesinde yani 33 yaşında mamografik takibe başlanmalıdır. Aile öyküsü olmadığı bazı seçilmiş olgularda da mamografiden yardım alındığını bilmekte fayda var.
Meme hastalıklarının ortaya konmasında altın standart meme mamografisidir. Meme MR’ı bilimsel olarak endikasyonları belirlenmiş sınırlı bir hasta grubunda planlanan bir görüntüleme yöntemidir.
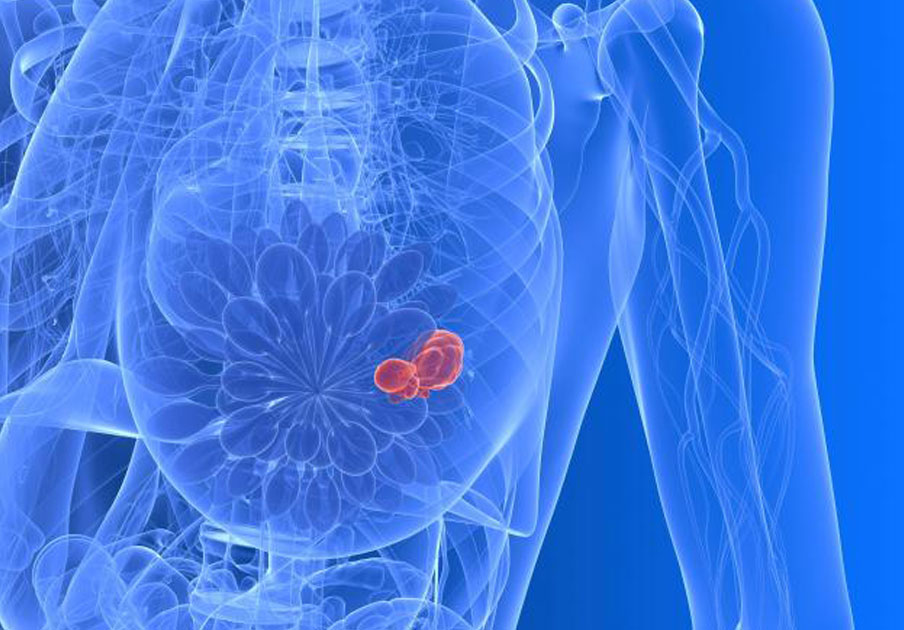

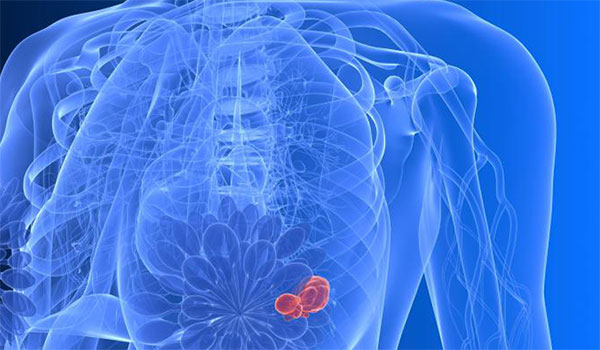
Meme, süt bezleri ve burada üretilen sütü meme başına taşıyan kanallardan oluşur. Bu süt bezleri ve kanalları döşeyen hücrelerin, kontrol dışı olarak çoğalmaları ve vücudun çeşitli yerlerine giderek çoğalmaya devam etmelerine meme kanseri denir.
Bir kadının ömür boyu meme kanserine yakalanma riski yaklaşık 1/10 dur. Meme kanseri kadınlarda görülen kanserlerin %33’ünü oluşturuyor. Tüm kanser hastalarının ise %20’sini tehdit ediyor. Günümüzde ise artık her 8 kadından 1’i hayatı boyunca meme kanseriyle karşı karşıya kalma riskiyle yaşıyor. Meme kanseri kadınlara oranla erkeklerde çok nadir görülmektedir. Ancak hastalık geliştiğinde seyri kadınlarda görülen meme kanserine göre daha hızlı ve kötüdür. Her 100 meme kanserinin 1’i erkeklerde görülmektedir. Meme kanserinin nedeni tam olarak bilinmese de kalıtım, beslenme şekli, sosyo-ekonomik durum, regl durumu, doğumlar, doğum kontrol hapları gibi birçok faktörden bahsedilebilir.
Kanser, meme içinde zaman içinde büyür. Erken safhada herhangi bir belirti vermezken daha sonra memede ele gelen sertlik, meme ucunda veya ciltte çekinti, meme ucundan kanama gibi belirtiler verebilir. Sonrada aynı taraftaki koltuk altı lenf bezlerine ilerler ve bu bezlerin büyümesine sebep olur. Daha ileri evresinde beyin, karaciğer, akciğer gibi hayati organlara atlar ve ölüme neden olur.
Meme kanserinin görülme sıklığı yaş ilerledikçe artar. En çok 50-70 yaş aralığında görülen meme kanserinde risk ailede meme kanseri öyküsü bulunduğunda artmaktadır. Anne ya da kardeşte meme kanseri görüldüğünde hastalığın riski 3 kat artar. Bu nedenle aile hikâyesinde meme kanseri olan kişilerin kontrollerini özellikle 40 yaş ile birlikte sık sık yaptırmaları gerekmektedir. BRCA1 ve BRCA2 genlerinde bozulma yani mutasyon var olan kişilerin hem meme hem de yumurtalık kanserine yakalanma ihtimali riski yüksektir. Menopoz sürecinde 5 yıldan fazla hormon ilacı kullanmak da meme kanseri riskini artıran faktörlerden biridir.
Meme kanseri belirtilerini bilmek meme kanserini erken evrede yakalamak ve tedavinin başarıya ulaşması için çok önemlidir. Meme kanseri belirtileri arasında en çok rastlanan sonuç, elle yapılan muayene sonucu, kitleye elle rastlanmasıdır. Aşağıdaki değişiklikler fark edildiğinde, gecikmeden bir hekime başvurulmalıdır.
Meme kanseri belirtilerini tanımak meme kanserinin ilerlemesine engel olabilmek adına çok önemlidir. Bu nedenle kişinin kendi meme yapısını tanıması ve risk faktörlerini bilmesi gerekir. Meme kanseri belirtilerini fark edebilmek için her kadın 20 yaşından sonra kendi meme muayenesini yapmaya başlamalıdır. Kendi kendine meme muayenesi adet bitiminden 5-7 gün sonra; adet görmeyen kadınlar ise ayda bir belirdikleri yapılmalıdır.

Basitçe kendine kendine meme muayenesi aşağıdaki şekilde yapılmalıdır. Daha ayrıntılı meme muayenesi için tıklayınız.
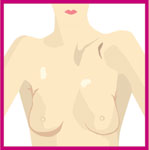
Muayeneye önce ayna karşısında başlanır. Eller bele konularak önce memelerin simetrik olup olmadığı kontrol edilir. Memelerde görünür bir kitle araştırılır, meme derisinde herhangi bir çöküntü veya renk değişikliği olup olmadığına bakılır.
Eller yukarı kaldırılarak aynı incelemeler tekrarlanır.
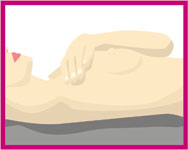
Daha sonra yatarak muayeneye geçilir. Muayeneye önce sağ memeden başlanır. Daha rahat muayene edebilmek için sağ omuz-sırt altına küçük bir yastık konulur. Sağ el başın arkasına yerleştirilir.
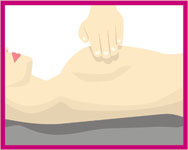
Muayene sol elin 2-3 parmak ucu ile gerçekleştirilir. Memebaşı çevresinden başlayarak ve meme dokusuna hafifçe bastırarak saat yönünde halkasal hareketler ile herhangi bir duyarlılık veya kitle olup olmadığı kontrol edilir. Tüm meme muayene edildikten sonra koltukaltına bakılır. Sol meme ve koltukaltı da benzer şekilde değerlendirilir.

Günümüzde meme kanserinin tedavisinde, cerrahi girişimin birkaç farklı uygulaması vardır. Bu uygulamalar temel olarak, memenin alınmadan korunmasına yönelik olanlar ve memenin tümünün çıkartılmasına yönelik olanlar olarak iki ana gruba ayrılmaktadır. Meme kanseri erken evrede yakalanabildiğinde memenin alınmadığı meme koruyucu cerrahiler uygulanabilmektedir.
Meme kanserinin erken yakalandığı durumlarda memenin alınmadığı cerrahi uygulamalar ile hastalığın psikolojik travması en aza indirilmektedir. Bunlara ek olarak alınan memenin yerine, plastik cerrahi teknikler ile yeniden meme rekonstrüksiyonu yapılması gibi ameliyatlar da vardır.
Meme koruyucu cerrahi yöntemi, zaman zaman kısmı (segmental) mastektomi olarak da adlandırılır. Bu cerrahide sadece memenin etkilenmiş kısmı alınır. Ancak, alınacak kısım tümörün büyüklüğüne, yerine ve başka diğer faktörlere bağlıdır. Hastaya cerrahi sonrası radyoterapi verilecekse, cerrahi sırasında memenin tümörü alınan bölgesine yerleştirilen küçük metal klipslerle (röntgende görünecektir) radyoterapi tedavi alanı işaretlenebilir.
Lumpektomide sadece memedeki kitle ve etrafındaki dokular alınır. Radyoterapi, genellikle lumpektomiden sonra uygulanan bir tedavi yöntemidir. Hastaya adjuvan kemoterapide verilecekse, genellikle kemoterapi tedavisi tamamlanana kadar radyoterapi geciktirilir.
Kadranektomide, lumpektomiden daha fazla meme dokusu alınır. Bu cerrahide, memenin dörtte biri alınır. Cerrahi sonrası genellikle radyoterapi verilir. Yine bu yöntemde de, kemoterapi verilecekse radyoterapi geciktirilir.
Alınan doku kenarında kanser hücresine rastlanırsa, hastalık pozitif marjlı demektir. Doku kenarında kanser hücresi bulunmazsa, negatif veya temiz marjlı olarak nitelendirilir. Pozitif marjın olması, cerrahi sonrası bazı kanser hücrelerinin kalmış olabileceğini gösterir. Patolog, cerrahi ile alınan dokuda pozitif marja rastlarsa, cerrahın yeni bir ameliyatla daha fazla doku alması gerekebilir. İşte bu operasyona, re-eksizyon denir. Eğer, yeterli meme dokusu alınamaması sonucu temiz cerrahi marj elde edilemezse, hastaya mastektomi yapılması gerekebilir.
Tümörün, kenar sınırına mesafesi de önemlidir. Sınırları “temiz” ise “kapalı” olabilir. Bunun anlamı, alınan tümörün kenarı ile dokunun kenarı arasındaki mesafe çok azdır ve daha fazla cerrahi yapılması gerekebilir. Cerrahlar, tümörün yeterli kenar sınırları konusunda fikir uyuşmazlığına düşebilir.
I ve II. Evre meme kanseri olan kadınların çoğu için meme koruyucu cerrahi ve ek olarak radyoterapi tedavisi, mastektomi kadar etkilidir. Bu iki yöntemle tedavi edilen kadınların yaşam oranı aynıdır. Ancak, meme koruyucu cerrahi, meme kanseri olan tüm kadınlar için bir seçenek değildir.
Radyoterapi, zaman zaman meme koruyucu tedavinin bir parçası olarak tedaviye dahil edilmeyebilir. Bu tartışmaya açık bir konudur. Bu sebeple, radyoterapi uygulanmadan meme koruyucu cerrahi eğer hasta en az 70 yaşında ise ve aşağıda belirtilenlerin hepsi doğru ise tercih edilmelidir:
2 cm veya daha küçük tümörü olan, cerrahi ile tamamen alınmış (temiz kenar sınırları olan) meme kanseri olan
Tümörü hormon-reseptör pozitif olan ve hormon tedavisi gören (tamoksifen veya aromatöz inhibitör gibi) meme kanseri olan
Lenf bezlerine yayılım göstermemiş meme kanseri olan
Hastalarda olasılıkları, tedaviyi yürüten doktorla birlikte detaylı görüşülmelidir.
Bu operasyonun yan etkiler ağrı, geçici şişlik, hassasiyet ve cerrahi müdahale yapılan bölgede sert yara dokusu şeklinde oluşabilir. Tüm cerrahi müdahalelerden sonra, ameliyat bölgesinde kanama ve enfeksiyon olasılığı vardır.
Meme ne kadar geniş alınırsa, memenin şekli o kadar değişecektir. Cerrahi sonrası meme çok farklı görünürse, bazı estetik cerrahi operasyonlar uygulanabilir veya kanser olmayan memenin boyutu küçültülerek birlikte daha simetrik görünmesi sağlanır. Bu işlem, yapılan ilk cerrahi operasyon sırasında da gerçekleşebilir. Cerrahi öncesinde doktorunuzla konuşarak memenizin ameliyat sonrası nasıl görüneceğini ve seçeneklerinizin neler olabileceğini öğrenmeniz önemlidir.
Mastektomi, memenin tamamen alınması işlemidir. Bu operasyonla tüm meme dokuları hatta bazen yakınındaki dokularda alınır.
Basit mastektomi: Bu işlem, total mastektomi olarak da adlandırılır. Meme uçları dahil tüm meme alınır, ancak koltuk altı lenf bezleri veya memenin altındaki kas dokuları alınmaz. Bazen, meme kanseri riski oldukça yüksek kadın hastalarda koruma amacıyla her iki meme birden alınır (double mastektomi). Bu ameliyat için hastaneye yatırılan hastaların çoğu, ertesi gün taburcu edilir. Bu yöntem, meme kanseri tedavisinde en sık kullanılan yöntemdir.
Cilt koruyucu mastektomi: Bazı kadın hastalarda meme, cerrahi müdahale sırasında yeniden yapılandırılabilir. Bu işleme, cilt koruyucu mastektomi olarak adlandırlmaktadır. Bu yöntemde, sıklıkla meme ucu ve meme ucu çevresi (areola) alınır, ancak meme cildinin geri kalanı büyük oranda korunur. Bu işlem, hastaya basit mastektomi kadar fayda sağlayabilir. Alınan meme dokusunun miktarı, basit mastektomi yöntemindeki oranın aynısıdır.
Bu yöntem, sadece hemen ardından meme rekonstrüksiyonu (estetik cerrahi) planlandığında kullanılır. Büyük veya deri yüzeyine yakın tümörlerde bu yöntemin kullanılması uygun olmayabilir.
Vücudun başka bir bölümünden implant veya doku kullanılarak memenin yeniden yapılandırılır. Cilt koruyucu mastektomi, daha standart bir yöntem olan mastektomi kadar fazla kullanılmamaktadır. Ancak birçok kadın hasta, daha az yara dokusuna ve daha iyi görünümlü bir memeye sahip olma isteğiyle cilt koruyucu mastektomi yöntemini tercih etmektedir.
Meme ucu koruyucu mastektomi, cilt koruyucu mastektominin bir çeşitidir. Bu yöntem, daha çok deride veya meme ucuna yakın kanser belirtisi göstermeyen memenin daha dış kısmında küçük, erken evre kanseri olan kadın hastalar için bir seçenektir. Bu işlemde meme dokusu alınır, ancak meme derisi ve meme ucu yerinde bırakılır. Sonrasında memeye estetik cerrahi (rekonstrüksiyon) uygulanır. İşlem sırasında, kanserli hücreleri kontrol etmek için meme ucu ve meme ucunun çevresinin areola alt tarafındaki meme dokusu alınır. Bu dokularda kanser belirlenirse, meme ucu alınmalıdır. Meme ucunun alt tarafında kanser belirlenmese bile, bazı tedavilerde kanserin tekrarlama riskini azaltmak için cerrahi sırasında ve sonrasında meme ucu dokularına bir doz radyoterapi uygulanır.
Meme ucu koruyucu cerrahide halen bazı problemler vardır. Cerrahi sonrası meme ucu tam bir kan akışı sağlamayabilir. Buda, buruşukluğa ve deformasyona (şekil bozukluğu) sebep olabilir.
Cerrahi sırasında sinirlerde kesildiği için, meme ucunda his azalır ya da hiç kalmaz. Daha büyük memesi olan kadınlarda estetik cerrahi sonrası meme ucu yerinden dışarı doğru çıkabilir. Bu sebeple, birçok doktor bu cerrahinin daha çok orta ve küçük boy memesi olan kadınlar için iyi bir seçenek olduğuna inanmaktadır. Bu yöntemle görünür yara izleri daha azdır, ancak işlem doğru yapılmazsa diğer mastektomi yöntemlerinden daha fazla meme dokusu bırakılma olasılığı vardır. Buda, cilt koruyucu veya basit mastektomiye nazaran meme ucu koruyucu cerrahide daha fazla kanser riski gelişebileceği anlamına gelir. Bu durum geçmişte bir problemken, günümüzde gelişen tekniklerin de yardımıyla meme cerrahisini daha güvenli bir yöntem haline getirmiştir. Halen birçok uzman, meme ucu koruyucu yöntemin standart meme kanseri tedavisi olarak oldukça riskli olduğunu düşünmektedir.
Modifiye Radikal Mastektomi: Bu yöntem, basit mastektomidir ve koltuk altı lenf bezleri alınır. Lenf bezlerinin alınması ile ilgili cerrahi, aşağıda “Lenf Bezi Cerrahisi” bölümünde detayları ile anlatılmıştır.
Radikal Mastektomi: Bu geniş çaplı operasyonda tüm meme, koltuk altı lenf bezleri ve meme altındaki pektoral (göğüs duvarı) kaslar alınır. Radikal mastektomi, geçmişte oldukça sık kullanılmıştır. Ancak, sonraları daha küçük çaplı ama aynı şekilde etkili yeni cerrahi yöntemler (modifiye radikal mastektomi gibi) bulunmuştur. Bu sayede, hastada radikal mastektomiye bağlı yan etkiler ve memede şekilsizlik görülmemektedir. Günümüzde radikal mastektomi, daha nadir başvurulan bir yöntemdir. Şimdilerde radikal mastektomi, daha çok memenin altındaki pektoral (göğüs duvarı) kaslarda bulunan geniş tümörler için uygulanmaktadır.
Cerrahi sonrası ağrı ve memenin şeklindeki değişiklik dışında mastektominin olası yan etkileri; yaranın enfeksiyon kapması, hematoma (kanın doku aralıklarında ve boşluklarında özellikle de deri altında toplanması) ve seroma (yarada kan ve cerahat dışında sıvı toplanması) olarak sıralanabilir. Cerrahide koltuk altı lenf bezleri de alınırsa, başka yan etkilerin görülme olasılığı artar. Bu yan etkiler, aşağıda “Lenf Bezi Cerrahisi” bölümünde detayları ile anlatılmıştır.

Meme kanseri sistemik ve kronik bir hastalıktır. Meme kanseri multidisipliner tedavi edilen sistemik bir hastalıktır. Erken tanı ve ideal tedavi ile hastalıktan tamamen kurtulma şansı vardır. Herkesin artık bildiği gibi erken tanı için yıllık kontroller çok önemlidir. Hastanın hiç bir şikayeti olmasa dahi yılda bir güvenilir bir yerde yapılan düzenli kontroller hastalığın çok erken evrede yakalanmasını sağlar.
Erken tanı yeterli midir ? Elbette fakat bunun ideal tedavi ile devam ettirilmesi gerekir.
İdeal tedavi için öncelikli koşul: elimizde iğne biyopsisi ile konmuş hastalığın kesin tanısının olmasıdır. İğne biyopsisi ile alınan doku örneğinin patoloji analizi sonucunda tanı dışında, o hastanın tümörüne ait başka parametreler de rapora yazılır. Örneğin tümör süt kanallarından mı yoksa süt bezlerinden mi kaynaklanmaktadır, hızla yayılmaya müsait midir, histopatolojik skoru nedir, hormon reseptörleri ve prognostik (sonucu belirleyen ve kanserin karekterini gösteren) testler nasıl çıkmıştır gibi… İğne biyopsisi ve elimizdeki kesin tanı raporu bu savaşın cephanesi gibidir.
Bazı hastalarda meme MR, tüm vücut PET CT gibi ileri tetkikler gerekebilir. Elimizde kesin tanı ve bu tetkikler olduğunda, klinik muayene sonuçlarını da göz özünde bulundurup tedavi planı yapılır. Hastaya önce ameliyat sonra kemoterapi mi yoksa önce kemoterapi sonra ameliyat mı yapılacağına karar verilir. Yine buna göre meme koruyucu mu yoksa tüm memenin alındığı mastektomi mi yapılacağına karar verilip hasta ile bu konuyu görüşülür ve gerekli planlamalar yapılır. Nasıl bir yol izleneceğine karar vermek başarı için şarttır.

Meme kanseri kadınlarda en sık kanser olması ve erken yakalandığı zaman tamamen tedavi edilme şansı en fazla olan kanserler arasında yer alması nedeniyle belli bir yaştan sonra belirli kontrollerin yapılması çok önemsenmektedir.
Özellikle vurgulanması gereken durum meme kanseri riski yüksek olan kişilerde ( Ailevi meme kanseri veya genetik meme kanseri olması gibi )kişiye özel takiplerin yapılması gereğidir. Aşağıda açıklayacağımız rutin kontroller kanser riski bakımından yüksek risk içermeyen kişilerin takibinin nasıl olmasını açıklamaktadır. Çünkü yeni tanı konan meme kanseri olgularının %75’i ( yani dört hastanın üçü) ailesinde daha önce hiç meme kanseri saptanmayan kişilerdir.
Tüm kadınların 20 yaşından sonra aylık ( Tercihen adet gördükten sonraki 5-10 gün içerisinde ) kendi meme muayenelerini yapmalarını alışkanlık haline getirmeleri önemlidir. Rutin yaptıkları kontrollerde daha önce saptamadıkları bir değişiklik durumunda ( özellikle kitle, sıkmadan kendiliğinden oluşan bir meme ucu akıntısı, meme başında ve cildindeki çekintiler ) doktora başvurmaları gerekmektedir.
Otuz yaşından itibaren aylık kendi kendine meme muayenesinin yanısıra yıllık doktor muayenesinin başlamalıdır.
Bazı merkezler yayımladıkları rehberlerinde kendi kendine muayene yapmak istemeyen hastaların takipleri için 6 ayda bir doktor kontrolu önermektedir.
Takip açısından 40 yaş ek riski olmayan hastalar için milad gibi kabul edilebilir. Bu yaştan itibaren yıllık radyolojik kontroller de eklenmek zorundadır ve radyolojik kontroller (Mamografi ve gereği halinde ultrasonografi veya MR) çok önemlidir. Meme kanserinin sıklığı 50 yaşından itibaren pik yaparak artmaktadır. Elli yaşında klinik belirti verecek düzeye gelen bir kanserin radyolojik bulguları çok daha erken başlayabilmekte ve sadece radyolojik bulgularla tanı alan kanserlerin %90’nından fazlası çok erken evrede tanı alabilmekte ve tamamen tedavi olma olasılığı çok yüksek düzeyde olabilmektedir. Bunun için radyolojik kontroller on yıl önceden başlanmaktadır.

Kadınlarda yaş gözetmemekle birlikte menopoz sonrasında daha riskli olabilen meme kanseri, bugünkü gelişmiş tanı yöntemleriyle ve ameliyat teknikleriyle meme kanserine zamanında müdahale edildiği takdirde ölüm riski sıfıra yakın seyretmektedir. Özellikle deriye ve meme başına yakın olan tümörleri erken fark etme şansı olabilir. Ayrıca, kadının meme kanserinin farkında olması ve bu hastalığı ciddiye alması için de kendi kendini muayeneyi öğrenmesi ve yapması şarttır. Muayene sırasında fark edilen en ufak bir değişiklik için doktora gidilmelidir.
Düzenli egzersiz yapan kadınlarda meme kanseri riskinin azaldığı bilinmektedir. Hafif egzersiz yapılması, haftada 4 saat tempolu yürüyüş, şişmanlığın azaltılması ile meme kanseri riski yüzde 30-40 oranında azaltılabilir. Sadece meme kanserinde değil, tüm kanser türlerinde beslenmenin önemli bir rolü vardır. Sebze ve meyveye hayatımızda daha çok yer vermek, ağır yağlı yiyeceklerden uzak durmak önemlidir. Alkol kullanımına dikkat edilmelidir. Kadınların meme sağlığının korunmasında düzenli kontroller önemli yer tutar.

Memede şişlik ve kitle varlığı meme kanseri belirtilerini taklit ettiği için başlangıçta korkutucudur. Kendiniz veya doktorunuz memenizde bir şişlik veya kitle saptayabilir ya da mamografi veya ultrasonunuzda daha ileri tetkik gerektiren bir lezyon bulunabilir.
Memedeki herhangi bir değişiklik kanser belirtisi olabilir ve değerlendirilmesi gerekir. Bu değişikliklerin çoğu iyi huyludur ve meme kanserinden çok daha sık karşılaşılır. İyi huylu değişiklikler kanser olmasa da bazıları meme kanseri riskini arttırabilir.
Meme kanseri riski açısından bu meme değişiklikleri üç grupta değerlendirilmektedir.
Doktorunuz sizdeki duruma göre bir takip ve tedavi planı yapar. Hiç riski olmayanlar ile hafif risk taşıyanlar ortalama kanser risk grubunda kabul edilir ve rutin normal takip programı uygulanır.
Orta risk taşıyanlarda ise meme kanseri riski arttığından dolayı daha sık tarama ve takip programı uygulanabilir. Risk azaltıcı stratejiler önerilebilir. Güçlü aile öyküsü gibi ilave risk faktörleri varsa bu aksiyon planınızı etkileyebilir. Bu tip kararlar her kişinin özelliklerine ve lezyonuna göre bireysel olarak verilir. Doktorunuz yaşam boyu meme kanser riskiniz konusunda sizi aydınlatacaktır.
Memede kanser olmayan birçok durum çok çeşitli belirtilere yol açabilir. Büyüyen bir şişlik veya kitle bazen cilt altında hissedilir, bazen de tarama mamografisinde tesadüfen görülür. Maalesef belirtiler sıklıkla meme kanseri belirtilerine benzer:
Yukarıdaki tüm belirtiler meme kanseri olasılığını elemek için tetkik edilmelidir.
Meme kanseri tanısı için yapılan tetkiklerin aynısı yapılmaktadır. Amaç; saptanan kitle veya değişikliklerin gerçekten iyi huylu olup olmadığından emin olmak ve lezyonun meme kanseri riskini arttırıp arttırmadığını saptamaktır. Bu tetkikler:
Tetkik planı sizdeki belirtilere ve şüphelenilen meme sorununa göre doktorunuz tarafından planlanır. Kesin tanı konamayan bazı durumlarda doktorunuz mevcut durumun gidişatını değerlendirmek için 3-6 ay sonra tekrar kontrole çağırabilir. Bu durum kanserden şüphelenildiği anlamına gelmez, daha çok lezyonun aynı durumunu koruyup korumadığını anlamaya yarar.
İltihap, yangı, gebelik ve diğer basit nadir sebeplere bağlı olarak memelerde oluşabilen birçok değişiklik vardır. Bunlar memede şişlikler, kitleler, tahriş olmuş alanlar, akıntı ve/veya ağrıya neden olabilir. Meme kanseri riskini arttırmazlar. Ancak belirtileri meme kanseri olasılığını düşündürebilir. Kanser olasılığını elemek için mamografi ve/veya ultrason, gerekirse MR ve hatta biyopsi yapmak gerekebilir.
Memelerdeki birçok değişiklik yangı, ağrı ve iltihapla bağlantılıdır. Meme başı ve/veya meme cildinde kızarıklık ve şişlik olabilir. Bu belirtiler genellikle meme kanserini işaret etmez. Ancak, belli bir süreden fazla devam eden meme değişiklikleri meme hastalıkları konusunda uzman bir Genel Cerrahi doktoru tarafından değerlendirilmelidir. İltihabi durumlar birkaç hafta içinde antibiyotik tedavisi ile düzelir. Eğer yangı ve iltihap belirtileri tedavi ile düzelmiyorsa iltihaplı meme kanseri olasılığı akla gelmeli ve bu olasılığı elemek için gerekli tetkikler yapılmalıdır.
Bu iyi huylu değişikliklere örnek olarak; süt kanallarında genişleme, meme başı egzaması, yağ kistleri, mastit, meme başı ve altı iltihapları, cilt enfeksiyonları verilebilir. Ayrıca, galaktore (memelerden süt gelmesi) ve mastalji (meme ağrısı) gibi durumlarda da ileri tetkik yapmak gerekebilir.
Hiç riski olmayanlar ile hafif risk taşıyan kişilere takip yıllık muayene ve mamografi/ultrason taraması dışında ilave takip uygulanmaz. Bu tip bir kitle cerrahi olarak çıkartılmışsa normal meme takipleri yapılır. Yıllık veya 6 aylık aralarda muayene, mamografi/ultrason ve/veya MR görüntüleme önerilir. Cerrahi önerilmemiş kist, fibroadenom veya benzeri kitleler varsa ilk birkaç yıl 6 aylık aralarda muayene, mamografi/ultrason ve/veya MR görüntüleme yapılır. Daha sonra yıllık takiplere dönülebilir.
Bu durumda doktorunuz risk düzeyinize göre size bir takip planı önerecektir. Bu takip planında:
Daha sık tarama: Doktorunuz mevcut durumunuza göre daha sık bir tarama programı yapar. Bazı durumlarda aylık kendi kendine meme muayenesi, yıllık mamografi (40 yaş ve üstü) ve yıllık doktor fizik muayenesi yeterli olacaktır. Ancak, daha ciddi durumlar için şunlar önerilebilir:
Risk azaltıcı ilaçların kullanımı: Ciddi risk faktörü olabilecek değişikliklerin varlığında önerilebilir. Temelde vücutta östrojen hormonunun etkisini önleyen veya östrojen hormonunun miktarını azaltan ilaçlardır. Hormon pozitif meme kanseri hastalarında da aynı ilaçlar kullanılmaktadır. Genellikle tamoksifen hem menopoz öncesi hem de menopoz sonrası önerilirken, diğerleri genellikle menopoz sonrası kullanılmaktadır. Amerika’da kullanımı oldukça popüler olmasına rağmen, Avrupa ülkelerinde be ülkemizde çok daha az sıklıkla tercih edilmektedir. Bu tip ilaçların yan etkileri vardır. Kullanımını doktorunuzla tartışıp yan etki profiline göre kar-zarar hesabı yapmak gerekebilir.

Hücre zarında östrojen hormon reseptörü (ER), progesteron hormon reseptörü (PR) ve human epidermal büyüme faktörü reseptörü 2 (HER2) adlı üç reseptörün bulunmadığı meme kanserine üçlü negatif meme kanseri (TNBC, Triple Negative Breast Cancer) denir.
Üçlü negatif meme kanseri diğer meme kanseri türlerine göre daha nadir görülür. Tüm meme kanserlerinin yaklaşık %15’i kadardır. Ancak meme kanseri çok yaygın olduğu için üçlü negatif meme kanseri çok sayıda insanı etkilemektedir; öyle ki dünya genelinde her yıl yaklaşık 2 milyon kadına meme kanseri tanısı konulduğu düşünülürse, üçlü negatif meme kanseri yıllık en az 200 bin kadını etkilemektedir. Özellikle Afrika veya Hispanik soylu bireylerde, ayrıca genç kadınlarda ve BRCA1 mutasyonu olanlarda yaygındır. Meme kanserinde sık kullanılan hormon tedavisi, bu meme kanseri türünde kullanılmamaktadır.
Üçlü negatif meme kanserini anlamak için, diğer meme kanserleri hakkında da fikir sahibi olmak gerekir.
2000’li yılların başına kadar meme kanserini kabaca östrojen hormonuna duyarlı ve duyarsız olarak iki grupta incelerken, günümüzde bu bilgi değişime uğramış ve meme kanserinin, kanser hücrelerinin yüzeylerinde taşıdığı veya taşımadığı reseptörlere, yani biyolojik özelliklerine göre 4 ana türde olduğu keşfedilmiştir.
Luminal A: Östrojen hormonuna duyarlı tümörler (ER pozitif)Luminal B: Östrojen hormonuna zayıf duyarlı ve/veya aynı zamanda Her2 reseptörü taşıyan tümörler (Her2 pozitif)
Her2 pozitif: Östrojen hormonuna duyarsız Her2 reseptörü taşıyan tümörler
Üçlü negatif: Östrojen hormonu ve Her2 reseptörü taşımayan tümörler (triple negatif meme kanseri, aynı zamanda bazal tip olarak da bilinir)
2016 yılında Nature’da yayımlanan bir çalışmaya göre, üçlü negatif meme kanserli hastalarda prolaktin adlı hormonun hücre yüzeyinde bulunan reseptörü, hastaların yaşam sürelerinin artmasında ve yoğun tedavilere maruz kalmasının önlenmesinde önemli bir belirteç olabilir. Bu çalışma, üçlü negatif meme kanserinin de kendi içinde farklı özelliklere ait alt sınıflarının olduğunun bir göstergesidir.
Yeni çalışmalar üçlü negatif meme kanserinin risk faktörlerini araştırmaktadır. Aşağıdaki faktörlerin bu kanserin riskini artırabileceği bulunmuştur:
Obezite ve hareketsizlik
Obezite ve artmış vücut kitle indeksi üçlü negatif meme kanserinin riskini artırır. Bu durumun sebepleri arasında sağlıksız beslenmeyle birlikte aktif olmamak da bulunur.
Kalıtsal faktörler
Anne-babadan kalıtım yolu ile aktarılan mutasyona uğramış genlere (örneğin BRCA1 ve 2 mutasyonları) sahip bireylerde üçlü negatif meme kanserine yakalanma riski daha yüksektir. Daha yüksek risk olup olmadığını aile bireylerinin hastalık geçmişlerine bakılarak söylemek mümkün.
– İlgili konu: Kalıtsal BRCA1 ve BRCA2 mutasyonu nedir? Taşıyıcıları için risk yönetimi nasıl olmalı?
Yaş
Bazı araştırmalara göre yaş faktörü, üçlü negatif meme kanserine yakalanma riskini etkileyen faktörler arasında. Çalışmalara göre menopoz öncesi üçlü negatif meme kanserine yakalanma riski; menopoz sonrasına göre daya yüksek.
Irk ve etnik köken
Bazı çalışmalar ırkların üçlü negatif meme kanseri risklerinin farklı olduğunu öne sürmektedir. Üçlü negatif meme kanseri Afrika kökenli Amerikalı kadınlarda ve Aşkenaz Yahudileri’nde normalden fazla görülmektedir.
Teşhisi diğer meme kanserlerinden farklı değildir. Üçlü negatif meme kanseri mamografi ile tespit edilebilir. Ayrıca diğer meme kanseri türlerinde olduğu gibi kişinin kendisi memesinde kitle fark ederek hekime başvurabilir. Bir kitle ya da büyüme tespit edildiğinde şüpheli dokunun meme biyopsisi ile alınıp incelemesi gerekecektir. Patoloji raporunun ardından kanser hücrelerinin olup olmadığı belli olur. Eğer meme kanseri teşhisi konuşmuşsa, bu tümör dokusu östrojen-progesteron ve Her2 reseptörleri yönünden immünhistokimyasal incelemeye tabi tutulur. Bu üç tümör belirteci negatif ise üçlü negatif emme kanseri denilir.
Tedaviye Genel Yaklaşım
Üçlü negatif meme kanseri tedavisine yaklaşım, hastalığın evresine göre değişmektedir. İleri evrede kemoterapi, immünoterapi ve akıllı ilaçların hangi durumlarda seçileceği ve kullanımı sırası netleşmiştir. Erken ve bölgesel olarak ilerlemiş evrede ise daha dikkatli bir tedavi planlaması gerekmektedir.
Erken evrelerde
Üçlü negatif meme kanseri, daha agresif biyolojisi sebebiyle, erken evrelerde dahi, ana tedavi olan cerrahiden önce ve sonra sistematik tedaviler uygulanmasına daha yatkındır.
Tümör küçültmek, cerrahinin başarısını artırmak ve görüntüleme yöntemleri tarafından tespit edilemeyen mikro-metastazları yok etmek amacıyla ameliyat öncesi uygulanan yöntemlere neoadjuvan tedavi diyoruz. Üçlü negatif meme kanserinde neoadjuvan tedavi için kemoterapi ve immünoterapi kullanılmaktadır.
Ameliyat sonrası, kanserin tekrarlama riskini azaltıcı uygulamalara ise adjuvan tedavi diyoruz. Tümörün boyutu, özellikleri ve yayılımına bakarak koruyucu tedavi olarak uygulanan adjuvan tedaviler, üçlü negatif meme kanseri için kemoterapi ve immünoterapidir.
İleri evrede
İleri evre üçlü negatif meme kanserinde kemoterapi, immününoterapi ve akıllı ilaçlar kullnılmaktadır.
Poli (ADP-riboz) polimeraz (PARP) inhibitörleri, bir germ hattı (kalıtsal) BRCA1 veya BRCA2 mutasyonu olan ileri evre üçlü negatif meme kanserine sahip hastalar için yeni bir tedavi seçeneğidir (bakınız ilgili FDA onayı).
Tümörleri programlanmış ölüm ligandı 1 (PD-L1) pozitif ileri evre üçlü negatif meme kanserli bireyler için 2 adet FDA (ABD Gıda ve İlaç İdaresi) onaylı immünoterapi seçeneği bulunmaktadır. Tekrarlayan metastatik üçlü negatif meme kanserli hastaların yaklaşık %20 ila %40’ında PD-L1 pozitif hastalık vardır; bu hastalarda, Atezolizumab (Tecentriq) ve Pembrolizumab (Keytruda) kemoterapiye eklendiğinde progresyonsuz sağkalımı (PFS*, ilerlemesiz yaşam süresi) iyileştirme yeteneğini göstermiştir.
Sacituzumab Govitecan adlı yeni bir akıllı ilaç, ileri evre ve daha önce en az 2 basamak sistemk tedavi alan hastalar için uygundur.
Üçlü negatif meme kanserinde daha fazla ve etkin tedavi yöntemleri sunmak açısından devam etmekte olan bir dizi klinik çalışma bulunmaktadır.
Gelelim şimdi tedavinin detaylarına:
Metastaz Olmayan Hastalarda Tedavi Seçenekleri
Üçlü Negatif Meme Kanseri için neoadjuvan ve adjuvan tedavi seçenekleri, diğer meme kanserlerinde kullanılan yaklaşımlar ile benzerdir.
Tümör 0,5 cm’den Küçükse
Kemoterapi
0,5 cm’den küçük nod negatif ve üçlü negatif tümörlerin prognozu (hastalık gidişatı) genellikle iyidir. Bu nedenle yan etkileri ile de karşı karşıya kalınacak olan kemoterapiden fayda görmek pek olası değildir. 1 ila 5 mm arasındaki tümörler (mikroinvaziv veya daha küçük) için de kemoterapiye ihtiyaç duyulmaz ancak küçük de olsa bir faydası olabileceğini göz ardı etmemek önemlidir.
Adjuvan Kemoterapi
Küçük boyutlardaki üçlü negatif tümörlerin doğal seyri için yürütülen bir çalışmada, adjuvan kemoterapi ile tedavi edilemeyen 1 cm’ye kadar olan tümöre sahip hastalar için 5 yıllık nükssüz sağkalım %75-89 iken, uzak nükssüz sağkalım %95’di. Bir başka çalışmada ise kemoterapi almadan %90-93 oranında bir nükssüz sağkalım ileri sürüldü. İleriye dönük veri eksikliği de göz önüne alındığında, küçük tümörlere sahip hastalarda adjuvan kemoterapi uygulama, hasta ve doktorun kararına bağlı bırakılmıştır.
Tümör 0,5 cm’den Büyükse
Kemoterapi
Tümör boyutu 0,5 cm’den büyük olan veya tümör boyutunun önemli olmadığı Nod+ TNBC hastalarında kemoterapi önerilmektedir. Ancak meme kanserinin bu türü, diğerlerine göre daha yüksek nüks oranına sahip olduğundan dolayı endokrin tedavisi gibi hedefe yönelik tedavi seçenekleri için uygun değildir.
Neoadjuvan veya Adjuvan Kemoterapi
Neoadvujan kemoterapi seçeneği, bölgesel olarak ilerlemiş kansere sahip hastalarda veya meme koruyucu cerrahi seçeneğine uygun olmayan hastalarda önerilmektedir. Ayrıca 2-3 cm aralığınca (T2) tümör kalıntısı tespit edilen ve adujan tedavi alacak olan hastalar için de neoadjuvan kemoterapi düşünülebilir.
Adjuvan kemoterapinin yararına yönelik nod+ meme kanseri kadınlar arasında yapılan randomize bir çalışmada, hormon + olan hastalara kıyasla hormon (-) hastalar, tedaviyi takip eden 5 yılda daha önemli sonuçlar vermiştir. Bu bulgular, hedefe yönelik tedavi için uygun olmayan TNBC hastalarında neo/adjuvan kemoterapinin önemini vurgulamaktadır.
Ayrıca neoadjuvan tedavi olarak kemoterapi ile birlikte ve ardından ameliyat sonrası adjuvan tek bir ajan olarak devam edecek şekilde yüksek riskli, erken evre, üçlü negatif meme kanseri için immünoterapi pembrolizumab, Temmuz 2021’de FDA onayı aldı ve standart uygulamaya girdi.
Tercih Edilen Tedavi Rejimleri
Antrasiklin, Alkilator ve Taksan bazlı kemoterapi seçenekleri, TNBC hastaları için standart tedavi rejimleri olmaya devam etmektedir; yakın zamanda buna Kapboplatin de eklenmiştir. Taksan ve Antrasiklin’in TNBC tedavisinde önemli aktivitesi vardır ancak alkilleyici kemoterapiler için anlamlı veriler bulunmamaktadır.
Taksan bazlı kemoterapinin hastalıksız sağkalıma (HS) olan faydası için yürütülen ve Adjuvan Florourasil, Epirubisin ve Siklofosfamid (FEC) tedavisi ile FEC’den sonra Paklitaksel tedavisi karşılaştırıldığı bir çalışmada, Paklitaksel ilavesi ile 7. yılda bir iyileşme olduğu bildirildi (%74’e karşı %56).
Bir başka çalışmada, aynı süre boyunca verilen Antrasiklin/Taksan bazlı rejime karşı Dosetaksel ve Siklofosfamid’i test etti ve Antrasiklinin TNBC için faydalı olabileceği öne sürüldü. Ancak Antrasiklin bazlı olmayan rejimler, nod negatif, 1 cm’den düşük tümör veya kardiyak riske sahip, düşük riskli TNBC hastaları için uygun olabilir.
Antimetabolit Ajan Rolü:
Platinlerin Rolü:
Platin bazlı kemoterapinin eklenmesi 2. veya 3. evre TNBC için “standart” olmalı mı sorusuna yönelik yapılan araştırmalarda, neoadjuvan rejimlere bu eklemenin, tam patolojik yanıt oranının iyileştiği gösterilmiştir. Ancak henüz Antrasiklin, Alkilatör ve Taksan bazlı tedavi alan hastalarda bu eklemenin, genel sağkalımı iyileştirildiği gösterilmedi.
İmmünoterapinin Rolü:
Paklitaksel + Karboplatin + Pemrolizumab rejimi, ameliyat öncesi AC + Pembrolizumab rejiminin kullanıldığı çalışmanın sonuç olarak FDA tarafından verilen onayına dayanarak, immünoterapi uygulaması kontrendikasyon olmayan ve neoadjuvan kemoterapi alan 2. ve 3. evre TNBC hastaları için neoadjuvana pembrolizumabın eklenmesi ve bu ajana ameliyattan sonra devam edilmesi önerilmektedir. Bu durumdaki hastalar için onay alan tek ajan Pembrolizumab’dır ve diğer ajanlar üzerine çalışmalar devam etmektedir.
BRCA mutasyonu taşıyanlarda RARP inhibitörlerinin Rolü:
Bu hastalarda özellikle Kapesitabin toksisitesinden kaçınmak adına genellikle Olaparib tercih edilmektedir. Ameliyat ile tedavi edilen, nod+ veya primer tümör boyutu 2cm’den büyük olan BRCA mutasyonuna sahip hastalarda adjuvan Olaparip önerilmektedir.
Adjuvan ve Neoadjuvan Üçlü Negatif Meme Kanseri Tedavisine Dair Merak Edilen Sorular
Neoadjuvan pembrolizumab ve kemoterapiden sonra bir patolojik tam yanıt (pTY) elde eden hastalarda adjuvan ortamda pembrolizumaba devam edilmeli mi? Adjuvan uygulamaya karşı neoadjuvanın nispi katkılarını bilmesek de, bir pTY’nin elde edilip edilmediğine bakılmaksızın, denemede yapıldığı gibi pembrolizumabın adjuvan ortamda devam ettirilmesini öneriyoruz.
Adjuvan pembrolizumab, pTY’ye ulaşamayan hastalarda, örneğin kapesitabin veya olaparib ile (germline BRCA mutasyonu olan hastalarda) diğer adjuvan tedavilerle birlikte uygulanmalı mı? Bu soruyu ele alan herhangi bir veri olmamasına rağmen, eş zamanlı tedavi öneriyoruz. Kapesitabin ve pembrolizumab ve olaparib ve pembrolizumab (diğer tümör tiplerinde) kombinasyonlarının kabul edilebilir güvenlik profillerine sahip olduğunu öne süren daha küçük çalışmalar vardır.
Pembrolizumab eklenmesi, farklı bir neoadjuvan rejim ile tedavi edilen hastalarda sonuçları da iyileştirecek mi? Pembrolizumabı neoadjuvan tedaviye dahil ederken, KEYNOTE-522’de kullanılan rejimin aynısını kullanıyoruz. Pembrolizumabın eklenmesinden potansiyel fayda elde etmek için belirli neoadjuvan tedavi rejiminin kritik olup olmadığı veya uzun vadeli sonuçlardan ödün vermeden karboplatinin ihmal edilip edilemeyeceği bilinmemektedir. Bununla birlikte, bu sınıf ajanların kontrendikasyonları nedeniyle antrasiklinsiz rejim alan evre 2 ila 3 TNBC’li hastalarda, altta yatan bir otoimmün bozukluk gibi hastanın immünoterapiye kontrendikasyonu yoksa pembrolizumabın neoadjuvan rejimlerine eklenmesini öneririz.
Neoadjuvan tedaviye pembrolizumab olmadan başlamış olan TNBC hastaları nasıl yönetilmelidir? Bu soruyla ilgili olarak, KEYNOTE-522 verilerinin bu durumu ele almadığını kabul ederken, pembrolizumabın hastanın neoadjuvan rejimine mümkün olan en kısa sürede eklenmesinden yanayız.
Adjuvan pembrolizumab neoadjuvan tedavi ile birlikte uygulanmayan hastalarda veya primer cerrahi uygulanan hastalarda kullanılmalı mı? Pembrolizumab ilavesinin potansiyel yararını, cerrahi geçirmiş ve KEYNOTE-522’de uygulanan rejime benzer bir rejimle adjuvan kemoterapi alan evre 2 ve 3 TNBC hastalarına tahmin etmenin makul olduğuna inanıyoruz.
Üçlü negatif meme kanseri için neoadjuvan tedavide karboplatin standart olmalı mı? Üçlü negatif meme kanseri için neoadjuvan rejimlere karboplatinin dahil edilmesinin etkisi uzun zamandır tartışılmaktadır. Antrasiklin bazlı kemoterapi alan evre 2 ila 3 TNBC’li hastalar arasında yapılan randomize bir çalışmada, karboplatin eklenmesi patolojik tam yanıt oranını yüzde 46’dan yüzde 60’a çıkardı, ancak beş yıllık olaysız sağkalımı veya genel sağkalımı iyileştirmedi. Bununla birlikte, çalışma hayatta kalma sonuçlarını değerlendirmek için planlanmamıştı. Ayrı bir çalışmada, karboplatin içeren bir kemoterapi rejimine pembrolizumabın eklenmesi olaysız sağkalımı iyileştirdi (genel sağkalım sonuçları olgunlaşmamıştı). Bu verilere dayanarak, evre 2 veya 3 TNBC’li hastalar için tercih edilen rejimimiz hem pembrolizumab hem de karboplatini içerir.
Metastatik Hastalarda Tedavi Seçenekleri
Metastatik TNBC hastalarında PD-L1 için tümör değerlendirmesinin yanı sıra BRCA için germline testi yapılır ve ilk tedavi, bu değerlendirmelerin sonuca bağlı olur.
Olası organ disfonksiyonu endişesi ve yüksek toksisite riskenden daha ağır basan daha yüksek yanıt olasılığından dolayı kombinasyon kemoterapi, hızla ilerleyen viseral hastalık için uygun olabilir. Ancak, kombinasyon kemoterapinin, tek ajanlı sıralı sitotoksik kemoterapiye kıyasla genel sağkalımı iyileştirdiğine dair bir verinin bulunmadığı da bilmek gerekir.
BRCA Mutasyonu Olmayan Hastaların Tedavisi
PD-L1 Negatif Tümörlerde Tedavi
Sporadik, ileri evre ve PD-L1 Negatif TNBC hastalarının çoğunda, tek ajanlı kemoterapi kullanılmaktadır. Platin bazlı ve platin bazlı olmayan kemoterapi rejimlerinin karşılaştırıldığı 10 çalışmaya dayanan bir analizde, bir yıldaki yaşam kaybı oranı platin grubunda %46 iken platin olmayan grupta %51’di. Aynı zamanda platin grubunda daha yüksek dereceli toksisiteler de gözlemlenmiştir.
PD-L1 Pozitif Tümörlerde Tedavi
Bu hastalarda tek başına kemoterapi yerine kemoterapiye bir bağışıklık kontrol noktası inhibitörünün eklenmesi önerilmektedir.
CPS değeri (PD-L1 için boyanan toplam hücrelerin yüzdesi (tümör hücreleri, lenfositler, makrofajlar)) 10’dan büyük olan ve PD-L1 ekspresyonu olan TNBC hastaları için kemoterapi ile Pembrolizumab kombinasyonu FDA tarafından onaylanmıştır.
Atezolizumab, PD-L1 lekeli ileri evre TNBC hastaları için Nabpaclitaxel ile kombinasyon halinde FDA onayı almıştı. Ancak genel ve progresyonsuz sağkalımda faydalı olduğu gösterilmesine rağmen devam eden çalışmada progresyonsuz sağkalımda bir gelişme olmadığından onay geri çekilmişti.
Bunlara ek olarak, sistematik tedavi ya da radyasyon tedavisi ile kombinasyon halinde immünoterapi ve diğer yaklaşımlar için stratejiler geliştirilmekte ve immünoterapinin yanıtını tahmin edebilmek adına biyobelirteçlerin optimizasyonu araştırılmaktadır.
BRCA Mutasyonu Olan Hastaların Tedavisi
Daha önce neoadjuvan, adjuvan veya metastaz durumdan kaynaklı kemoterapi almış olan, BRCA mutasyonuna sahip TNBC hastalarının çoğu için oral PARP inhibitörü önerilmektedir. Ancak PARP inhibitörü almış ancak hastalık nüksetmişse veya daha önce kemoterapi almamışsa kemoterapi önerilmektedir.
Ayrıca PD-L1 pozitif TNBC hastaları için immünoterapi ve kemoterapi kombinasyonu alternatif tedavi olabilirken PD-L1 negatif hastalar için hem platinler hem de taksanlar, kemoterapi için uygun seçenekler olarak kabul edilebilir. Amerikan Klinik Onkoloji Derneği, taksanlara nazaran platinleri önermiştir.
Ayrıca PARP inhibitörleri üzerine devam etmekte olan çalışmalar vardır. Örneğin, Veliparib ile alkilleyici bir ajan olan Temozolomid’in kombinasyonunun test edildiği bir çalışmada, BRCA mutasyonu olan hastalarda genel yanıtın ve klinik yararın daha fazla olduğu gözlemlendi.Şekil 2: Üçlü Negatif Meme Kanserinde Tedavi Hedefleri ve Önemli Sinyal Yolakları
terapotik hedefler ve sinyal yolaklari
Devam Eden Klinik Araştırmalar
Erken evre aşamasında, immünoterapi, PD-L1 durumundan bağımsız olarak hastalara fayda sağlıyor gibi görünmektedir (I-SPY2, KEYNOTE-522 ve IMpassion031 verilerinde) ve yüksek riskli hastalığı olanlar, standart neoadjuvan kemoterapiye immünoterapinin eklenmesinden en çok yarar görmektedir.
Faz 3 denemeleri, ileri evre TNBC’li hastalarda kemoterapi ve immünoterapi ile kombinasyon halinde mitojenle aktive olan protein kinaz 1 (MEK) inhibitörlerinin, AKT serin / treonin kinaz 1 (AKT1) inhibitörlerinin veya fosfoinositid 3-kinaz (PI3K) inhibitörlerinin etkinliğini araştırmaktadır.
Androjen reseptör (AR) antagonistlerinin kullanımı, AR’yi ifade eden TNBC’li hastalarda araştırılmaktadır. Translasyonel Meme Kanseri Araştırma Konsorsiyumu (TBCRC), ileri AR-pozitif TNBC’li hastalarda enzalutamide (Xtandi, Astellas) karşı enzalutamid artı bir glukokortikoid reseptör antagonisti (mifepriston) karşısında hekimin kemoterapi seçimini değerlendirmek için yakında bir çalışma başlatacak.
Araştırmacılar ayrıca ileri evre ve hatta erken evre hastalıkta kombinasyon immünoterapisini gözden geçiriyorlar. Bu immünoterapi ajanları, LAG3 (lenfosit aktivasyon geni 3), TIM3 (T hücre immünoglobulini ve müsin alanı içeren protein 3), TIGIT (Ig ve ITIM alanlarına sahip T hücre immünoreseptörü) ve TLRs (Toll benzeri reseptörler) gibi proteinleri hedefleyen yeni ilaçları içerir.
Erken TNBC’de östrojen reseptörü beta (ERβ) ekspresyonu, nüks için yüksek risk ve kısa genel sağkalım ile ilişkilidir. ERβ, TNBC’lerin %30’una kadar eksprese edilir ve in vivo çalışmalar, ERβ -pozitif tümörlerin estradiol ile tedavisinin tümör gerilemesine yol açtığını göstermiştir. Faz 2 TBCRC 051 çalışması, ERβ (NCT03941730) ifade eden ileri evre TNBC’li hastalarda estradiol tedavisinin etkinliğini incelemektedir.
KEYNOTE-522 ve IMpassion031 çalışmalarında dahil olmak üzere standart neoadjuvan kemoterapiye immünoterapi eklenmesiyle patolojik tam yanıt (pCR) oranında bir iyileşme göstermiştir.
587 TNBC’nin gen ekspresyon analizlerine dayanan bir çalışmada TNBC’nin altı farklı alt türü tanımlandı; BL1, BL2, IM, M, MSL ve LAR. Bir başka derleme de ise tüm bu alt türlerde rol oynayan biyolojik yolaklar ve bunların tedavisi için umut vadeden stratejiler bildirildi (Şekil 2).
Şekil 3: Üçlü negatif meme kanseri moleküler alt türlerinin sınıflandırılması, bu türlerde etkili biyolojik yolaklar ve umut verici tedaviler. (EGFR: epitel büyüme faktörü reseptörü, GF: büyüme faktörü, AR: androjen reseptörü)
TNBC alt turleri ve umut verici terapiler
TNBC ile ilgili araştırmalar için gelecekte neler var?
Son 2 yılda, BRCA1 / 2 mutasyonu ile ilişkili hastalık için PARP inhibitörlerinin onayları, PD-L1 pozitif hastalık için immünoterapi ve önceden tedavi edilmiş metastatik TNBC için sacituzumab govitecan-hziy dahil olmak üzere TNBC tedavisinde bir dizi ilerleme kaydedilmiştir. Metastatik TNBC için bu etkili ajanların tanımlanmasıyla, gelecekteki çalışmalar bunların erken meme kanserindeki rollerini araştırmaya odaklanacaktır.
Giderek daha belirgin hale gelen şey, yanıtı öngören biyolojik belirteçlere duyulan ihtiyaçtır. BRCA1 ve BRCA2’deki mutasyonların, PARP inhibitörlerinden kimin yararlanacağını tahmin etmeye yardımcı olabileceğini biliyoruz ve devam eden çalışmalar, bir PARP inhibitörü yanıtının öngörüsü için diğer biyobelirteçleri değerlendiriyor. Dr. Nadine Tung, PARP inhibisyonunun aynı zamanda germ hattı PALB2 mutasyonlarına sahip metastatik meme kanserli hastalara da fayda sağladığını gösteren verileri yayınladı. Ek olarak, somatik BRCA1 / 2 mutasyonlarına sahip olanlar PARP inhibitörü olaparibden (Lynparza, AstraZeneca) yararlanır.
PD-L1 pozitifliği, metastatik TNBC’de bir immünoterapi yararının öngörüsü olsa da, bir biyobelirteç olarak mükemmel olmaktan uzaktır. Fayda öngörücü daha sağlam belirteçler belirlemeye odaklanan araştırmalar devam etmektedir.
Hastanın tedavi planına aktif katılması önemlidir. Bu plan atılacak adımların ve kanserin tedaviye cevap vermemesi veya yayılmaya başlaması gibi ihtimallerde neler yapılabileceğini içermelidir.
Tedavi süresinde önemli başka bir konu ise her zaman belirttiğimiz gibi kişinin egzersiz yapması ve sağlıklı beslenmesidir. Doğru diyet ve egzersizler ile tedavi sırasında daha iyi hissetmeye yardımcı olur.
Üçlü negatif meme kanserinde yaşam süreleri ve hastalığın seyri (prognoz), kanserin tanı anındaki evresine, tedaviye nasıl yanıt verdiğine ve diğer kişisel faktörlere göre değişmektedir. Kanserin erken evrede teşhis edilebilmesi ve etkili bir şekilde tedavi edilebilmesi elbette sağ kalım oranlarını artırmaktadır.

Meme kanseri kadınlarda en sık görülen kanser türü olarak dikkat çekiyor. Bu nedenle meme kanseri ile ilgili çok sayıda araştırma yapılıyor. Hem tanı hem de tedavi yöntemlerinde umut verici gelişmeler yaşansa da erken tanı avantajını kaybetmek hastalığın tedavisini zorlaştırıyor.
Amaç kanseri tedavi etmek ancak bebeğin sağlığını koruyarak kanseri tedavi etmek temel hedef olmakla birlikte cerrahi seçenekleri gebeliğin her evresinde uygulanabilir. Koltuk altı lenf nodu örneklemesi yapılabilir. Radyoterapi gerektiren, memenin tamamının alınmadığı ameliyatlarda ise radyoterapi doğum sonrasına bırakılırken, kemoterapi tedavisi gebeliğin 2. ve 3. trimestresinde kullanılabilir. Tedaviler boyunca anne ve bebek yakın takip edilir, tedavi planının tüm yönleri aile ile paylaşılır ve en uygun tedavi planı oluşturulur.
Meme kanseri tedavisi görmüş kadınların gebelik planı öncesinde mutlaka takiplerini yapan medikal onkolog ile görüşmeleri gerekir. Tedavi süresince kullanılabilen anti hormonal tedaviler belirli bir süre boyunca gebeliği mümkün kılmayabilir. Adet düzeninde kullanılan ilaçlar sebebiyle bir süre düzensizlikler ve adet kesilmesi yaşanabilir. Medikal onkolog ile yapılan görüşme sonrasında jinekoloji değerlendirmesi yapılmalı ve jinekoloğun onayı alınmalıdır. Gebelik süreci ise her kadının takip edildiği gibi takip edilebilir.
Gebelik erken dönem tedavilerinin bitmesinden sonra planlanabilir. Bu süre ameliyat-kemoterapi ve radyoterapi sürecini içeriyor. Tedavinin devamı uzun süreli kullanım gerektiren anti hormonal ilaçlar ile olabilir. Bu nedenle hamilelik planlaması mutlaka doktor görüşü alınarak yapılmalı. Meme cerrahisi geçirmiş kadınlar (memesinin tamamı alınmamış olanlar) genellikle bebeklerini emziremeyeceklerinden korkarlar ancak ameliyat edilmiş ve tedavisi tamamlanmış meme diğer meme gibi süt salgılamaya devam eder ve emzirme her iki memeden yapılabilir

Meme kanseri, meme bezinde gelişen kötü huylu bir tümördür. Kadınlarda en sık görülen kanserdir. Son 30 yılda meme kanseri tedavisindeki önemli gelişmeler ve özellikle tarama sayesinde erken evrede teşhis edilen kanserlerle birlikte tedavideki başarı oranı oldukça artmıştır.
Geliştikleri hücrelere bağlı olarak farklı meme kanseri türleri vardır. En yaygın olanı (yüzde 95) adenokarsinomlardır.
Meme kanserinin başlamasına ve gelişmesine katkıda bulunan çeşitli risk faktörleri vardır. En büyük risk faktörü cinsiyettir. Tüm meme kanserlerinin yüzde 1’den azı erkeklerde görülür.
Meme kanserinin gözden kaçırılmaması gereken belirtileri
Meme kanserine yakalanma riski yaşla birlikte artar, meme kanserlerinin yaklaşık yüzde 20’si 50 yaşından önce gelişir. Birinci derece akraba (anne, kız kardeş, kız) daha önce ve özellikle menopozdan önce meme kanseri geçirmişse meme kanseri riski artar. İkinci dereceden bir akrabada ise (anneanne, teyze, yeğen), risk sadece biraz artar.
Meme kanserlerinin yüzde 5 ila 10’unda genetik bir değişiklik bulunur ve bunlar çoğunlukla DNA hasarı onarımında yer alan genler olan BRCA1 (meme kanseri geni 1) veya BRCA2 (meme kanseri geni 2) genlerindeki mutasyonlardır. Bu genlerden birinde mutasyon olması halinde meme ve yumurtalık kanseri geliştirme riski artar.
Daha önce meme kanseri geçirmiş olmak, başka bir meme kanseri geliştirme riskini 3 veya 4 kat artırır. Atipik hiperplazi gibi hücrelerin çoğalmasına neden olan meme hastalıkları da meme kanseri riskinde artışa neden olur.
Diğer risk faktörleri de rol oynayabilir. Göğüs bölgesinin radyasyona maruz kalması, aşırı kilo, sigara ve alkol kullanımı, yağlı et tüketimi, geç gebelikler, hormonal replasman tedavisi, menopoz, tip 2 diyabet veya hormonal kontrasepsiyon almak meme kanseri riskini artırır.
Bir yumru meme kanserinin en iyi bilinen belirtisidir ancak hemen bir doktora görünmenizi gerektiren başka belirtiler de vardır.
Göğsün kenarında küçük bir çukur meme kanseri belirtisidir. Bu, kendi kendine meme muayenesi sırasında kolayca gözden kaçırılan kanser belirtisi türüdür. Bunlar, dikkatten kolayca kaçabilecek göğsün altındaki çok hassas çukurlardır. Göğüslerinizdeki ciltte herhangi bir çukur veya çökme varsa mutlaka bir uzmana başvurun.
Meme akıntısı, emziren veya hamile olan kadınlar için yaygındır. Ancak diğer kadınlarda, bazı akıntı türleri bir doktor tarafından muayene edilmelidir. Opak, yeşilimsi, sarımsı veya kan içeren bir akıntı, meme kanserinin belirtisi olabilir. Eğer spontansa daha endişe vericidir, mutlaka bir uzmana başvurulmalıdır.
Ciltte kırmızı lekeler veya morluk benzeri izler de meme kanseri belirtileridir. Eğer bu durum 2 veya 3 haftadan fazla devam ederse mutlaka bir uzmana başvurulmalıdır. Kiraz kırmızısı anjiyomlar gibi ciltteki çeşitli kırmızı lekeler tamamen zararsızdır. Ancak geçmemesi durumunda muayene edilmelidir.
Göğüs derisindeki bir değişiklik bir sorunun habercisi olabilir. Meme kanseri bazı durumlarda meme dokularında değişikliklere neden olur. Kalıcı kızarıklık veya portakal gibi granüler ciltlere dikkat edin. Bu, memedeki küçük lenfatik kanalları tıkayan ve sıvı birikimine yol açan kanser hücrelerinin neden olduğu meme dokusunun iltihaplanmasının bir işaretidir.
Aşırı kilolu olmak, adet döngüsündeki değişiklikler, hamilelik veya emzirme göğüslerinizin boyutunu ve şeklini etkileyebilir. Ancak göğüsleriniz bu faktörlerden bağımsız olarak ve aniden şekil değiştirirse, bu bir meme kanseri belirtisi olabilir. Bu, adetinizden bir hafta önce de olabileceğinden, her şeyin normale dönüp dönmediğini kontrol etmek için bir sonraki haftaya kadar bekleyin. Bu her iki memede de olduğunda, kanser olma olasılığı düşüktür.
Cilt tahrişinin çeşitli nedenleri olabilir. Özellikle, kötü oturan bir sütyen, sivilceler veya kontakt dermatit ciltte tahrişe neden olabilir. Cilt tahrişi nadir durumlarda, meme kanserinin bir belirtisi olabilir. Göğüslerinizde beklenmedik kızarıklık, şişlik, tahriş, kaşıntı veya yeni veya kalıcı döküntüler varsa doktorunuza danışın.
Olağandışı koyu lekeler veya çiller daha nadir ve daha agresif bir meme kanseri şekli olan enflamatuar meme kanserini gösterebilir. Hızla çoğalan çiller durumunda mutlaka bir uzmana danışın. Ama panik yapmayın, bu kanser türü son derece nadirdir.
Meme uçları normalde hamilelik dışında şekil, boyut veya renk değiştirmez. Ancak meme ucunun geri çekilmesi veya içe doğru çevrilmesi de dahil olmak üzere herhangi bir değişiklik fark ederseniz, meme kanseri için mutlaka bir tarama yaptırın. Meme uçlarının yanması ve kaşınması, nadir görülen bir kanser türü olan Paget hastalığına işaret edebilir. Genellikle meme ucunu ve etrafındaki cildi etkiler.
Meme şişmesi veya hassasiyeti, kadınlarda adet döngüsünün belirli noktalarında yaygındır ve hatta hamileliğe işaret edebilir. Bu yüzden kadınlar genellikle meme kanserinin habercisi olarak yorumlamazlar. Göğüslerden biri özellikle büyümüş veya şişmiş görünüyorsa, mutlaka muayene edilmesi gerekir. Derin bir yumru hissetmeyebilirsiniz, ancak şişlik fark edebilirsiniz. Memedeki bir yumru sizden kaçabilir, ancak koltuk altının altında genişlemiş bir lenf nodu olabilir. Bunlar yayılmaya başlayan meme kanseri belirtisidir. Kendi kendine muayenenizi yaparken, lenf düğümlerinde şişlik olup olmadığını her zaman koltuk altından kontrol edin.

Meme dokusunda çukurlaşma, inflamatuar meme kanseri de dahil olmak üzere farklı nedenlerle olabilir. Bu invaziv bir meme kanseri türüdür.
Meme dokusunda çukurlaşmanın tek nedeni kanser değildir, ancak meme de kırmızı ve sıcak hissediyorsa, acil tedavi gerektiren bir kanser belirtisi olabilir .
Göğüslerin olağan görünümünün nasıl olduğunun farkında olmak, bireyin, örneğin doku ve renk değişiklikleri gibi herhangi bir semptom meydana geldiğinde fark etmesine yardımcı olabilir.
Göğüste veya koltuk altı yakınında ciltte çukurlaşma veya doku kalınlaşması fark eden herkes tıbbi yardım almalıdır. Meme dokusunun çukurlaşması, inflamatuar meme kanseri olarak bilinen ciddi bir kanser türünün belirtisi olabilir . Portakal rengi olarak da bilinen memedeki çukurluk, cildin portakalın pürüzlü ve pürüzlü kabuğu gibi görünmesine neden olur. Bazen cilt de kırmızı ve iltihaplı olabilir.
Aşağıdaki değişiklikler de meydana gelebilir:
Cilt değişiklikleri : Meme, meme başı veya areola çevresindeki alan kırmızı, pullu veya şişmiş görünebilir.
Doku kalınlaşması : Bu, meme dokusunu veya koltuk altı yakınındaki bölgeyi etkileyebilir.
Meme kanseri belirtisi olarak çukurlaşma sadece bir memede ortaya çıkma eğilimindedir. Eğer çukurluk her iki memeyi de etkiliyorsa, muhtemelen kişide meme kanseri yoktur. İnflamatuar meme kanseri ile bir yumru olmayabilir.
Göğüste çukurlaşmanın iki ana nedeni vardır. Biri yağ nekrozu, diğeri ise inflamatuar meme kanseridir.
Diğer meme kanseri türlerinden farklı olarak, inflamatuar meme kanseri, çukurlaşmanın yanı sıra kızarıklık ve şişmeye neden olabilir. Ulusal Meme Kanseri Vakfı’na göre, inflamatuar meme kanseri, kanserli hücrelerin lenf damarlarını ve cildi etkilediği nadir fakat agresif bir meme kanseri türüdür .
İnflamatuar meme kanseri arasında şunlar vardır: Yüzde 1 ve yüzde 5. Amerika Ulusal Kanser Enstitüsüne göre tüm meme kanserlerinin genç kadınları etkileme olasılığı daha yüksektir.
Genellikle evre III veya evre IV’e kadar hiçbir belirti göstermez. Diğer meme kanseri türlerinden farklı olarak belirgin bir kitle veya tümör yoktur .
Bunun yerine kanser hücreleri meme dokusundaki lenfatik drenajı bloke eder.
Meme içindeki süt kanallarında gelişme eğilimindedir.
İnflamatuar meme kanserinin erken belirtileri arasında kaşıntı ve böcek ısırmasına benzer kızarıklık veya küçük, tahriş olmuş bir şişlik olabilir.
Semptomlar ilerledikçe, kişi şunları fark edebilir:
Çukurlaşma ayrıca memedeki yağ dokusunun öldüğü bir durum olan yağ nekrozunun bir belirtisi olabilir. Göğüs ameliyatı, çürük veya yaralanma gibi çeşitli nedenlerle veya biyopsinin yan etkisi olarak ortaya çıkabilir.
Yağ nekrozu ile meme kanseri arasında bir bağlantı yoktur, ancak aynı zamanda bir yumru ve çukurlaşmaya da neden olabilir. Yağ nekrozu meme yüzeyinin yakınında meydana gelirse çukurlaşma daha olasıdır.
Çukurlaşmanın meme kanserinden mi yoksa yağ nekrozundan mı kaynaklandığını anlamanın tek yolu doktor muayenesi ve meme biyopsisidir.
Gamzeyi bulmanın en kolay yolu göğüslere bakmaktır. Amerika Birleşik Devletleri Önleyici Görev Gücü (USPTF) artık düzenli kendi kendine meme muayenesi önermese de, göğüslerin normalde nasıl göründüğünü ve hissettiğini bilmek önemlidir.
Çukuru aramak basittir.
Bunu yapmak için en iyi zaman giyinirken veya kıyafet değiştirirken birkaç dakika ayırmaktır.
Çukurlaşmayı taramak için:
Bir kişi meme dokusunda çukurlaşma veya başka değişiklikler fark ederse bir doktora görünmelidir.
Doktor, çukurun neden orada olduğunu öğrenmek için:
Biyopsi kanserin mevcut olduğunu gösteriyorsa, doktor kanserin başka yerlere yayılıp yayılmadığını görmek için örneğin PET veya CT taraması gibi başka testler isteyebilir .
tanı kriterleri
Amerika Ulusal Kanser Enstitüsüne göre doktorlar inflamatuar meme kanserini teşhis etmek için aşağıdaki kriterleri kullanır:
Çukurluk meme kanseri belirtisi ise acil tedavi gerekebilir.
Teşhis meme kanserini gösteriyorsa, çeşitli tedavi seçenekleri mevcuttur.
Bunlar kanserin tipine, evresine, konumuna ve yayılıp yayılmadığına bağlıdır.
Tedavi seçenekleri şunları içerir:
Cerrahi : Bir cerrah kanserli dokuyu veya tüm memeyi çıkarır.
Kemoterapi : İlaçlar ya kanser hücrelerini öldürür ya da büyümelerini engeller.
Radyasyon : Yüksek enerjili X-ışınları veya radyasyon kanserli dokuyu hedef alır ve onu yok eder.
Hormonal tedavi : Bu, kanserli hücrelerin büyümesini teşvik eden belirli hormonların aktivitesini bloke edebilir. AncakUlusal Kanser EnstitüsüGüvenilir Kaynakbu kanser türünün çoğu zaman hormon tedavisine yanıt vermediğine dikkat çekiyor.
Tedaviye başlamadan önce, doktor, uzun süreli hayatta kalma için en iyi şansı sunan ve amaçlarını ve isteklerini en iyi karşılayan bireyle bir plan tartışacaktır.
Bu, özellikle kanser agresif tipteyse, iki veya daha fazla farklı tedavi türünü birleştirmek anlamına gelebilir.
Göğüslerde bir yumru veya başka değişiklikler bulmak endişe verici olabilir, ancak çoğu zaman bu değişiklikler kanserin var olduğu anlamına gelmez.
Bununla birlikte, nedeni bulmak, gerekirse tedavi aramak ve – çoğu durumda – kanseri ekarte ederek iç huzurunu kazanmak için bir doktora görünmek önemlidir.
İnflamatuar meme kanseri agresif olabilir ve hızlı ilerleyebilir.
Çoğu kanserde olduğu gibi, erken teşhis ve tedavi çok önemlidir.

Meme kanseri her hastada farklı şekilde ve şiddette semptomlara neden olabilmektedir. Bununla birlikte her hastada farklı şekilde ilerleyebilmektedir. Meme kanserinin ilerlemesine neden olan faktörler Prognostik Faktör ve Prediktif Faktör olarak tanımlanır.
Bazı insanlarda kanser daha iyi ve yavaş bir seyir izlerken, bazı insanlarda ise süratle ilerleyip, kısa bir sürede hayatı tehdit etmeye başlayabilir. Bunun sebebi, farklı insanlardaki kanser hücrelerinin farklı özellikler taşıyor olmasıdır. Bu özellikler çeşitli laboratuar testleri ile araştırılarak kanserin ne şekilde seyredeceği konusunda tahminler yapılmaya çalışılır. Hastalığın seyrini belirleyen bu özelliklere prognostik faktörler denir.( Örneğin tümörün boyutu, koltuk altındaki metastaz olan lenf düğümü sayısı, hücre ve çekirdek yapısındaki değişiklik(grade) gibi.)
Tedavisinin planlanması, prognostik faktörlerin değerlendirilmesi ile yapılır. Nasıl bir cerrahi girişim uygulanacak? İlaç tedavisi gerekiyor mu? Işın tedavisi uygulanması gerekiyor mu? Tedavi aşamasındaki tüm bu kararlar ancak prognostik faktörlerin değerlendirilmesi ile alınabilir.
Tek bir prognostik faktör hiçbir zaman tek başına yeterli değildir. Birden fazla prognostik faktör birlikte değerlendirilerek karar verilmelidir. Zaten meme kanseri tedavisinin sanatı da budur. Birden fazla prognostik faktörü göz önüne alarak hastaya gerektiği kadar, ne fazla, ne de eksik tedavi uygulanmamalıdır.
Kanserin süt kanalı dışına çıkıp çıkmaması:

Süt Kanallarını döşeyen hücreler hücreler kontrolsüz olarak çoğalmaya başladıkları zaman ilk önce kanalı doldururlar. Henüz kanal dışına çıkmayan bu safhaya Duktal Karsinoma İn Situ adı verilir. Bu safha meme kanserinin en erken safhası(Evre 0)(Stage 0)dır. Kanser hücreleri henüz kanal dışına çıkmadığı için vücudun hiçbir yerine atlamamış durumdadır. Sadece bu bölgenin çıkartılması ile kanser tam olarak tedavi edilebilir. Eğer kanser süt bezinin veya süt kanalının dışına çıkmış ise hastalık invaziv veya infiltratif denilen safhaya geçer
Kanserin tipi:
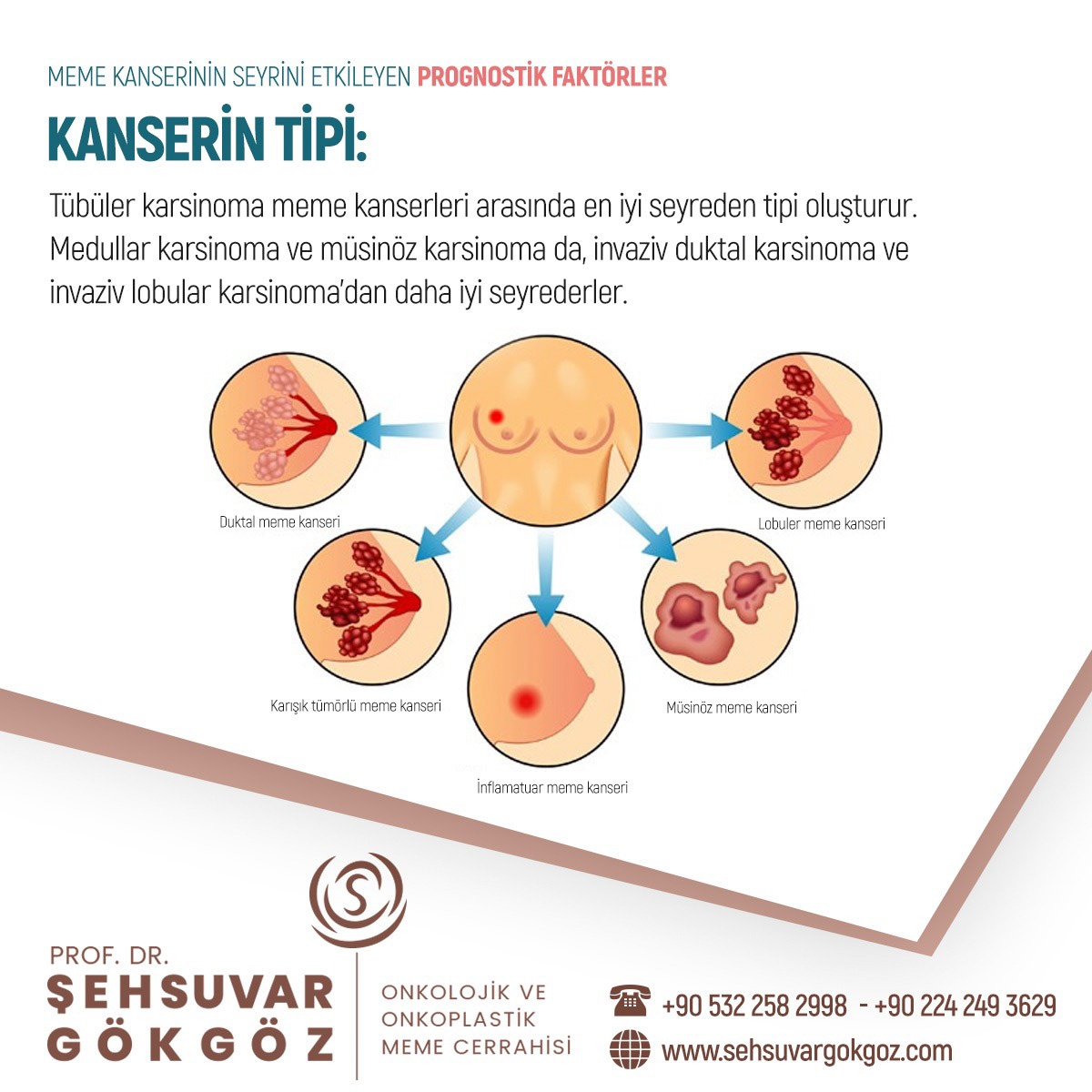
Tübüler karsinoma meme kanserleri arasında en iyi seyreden tipi oluşturur.Medullar karsinoma ve müsinöz karsinoma da, invaziv duktal karsinoma ve invaziv lobular karsinoma’dan daha iyi seyrederler.
Koltuk altı lenf düğümlerine metastaz
Memede süt bezi veya süt kanalı dışına çıkan kanser, ilk önce koltuk altında bulunan lenf düğümlerine gelir. Ameliyat ile koltuk altındaki lenf düğümleri çıkartılarak incelenir. Kanserin kaç tane koltuk altındaki lenf düğümüne sıçramış olduğu önemli bir göstergedir. Bir lenf düğümüne bile sıçrama varsa ve başka bir engel yoksa yardımcı ilaç tedavisi (adjuvant kemoterapi) uygulanması gerekir. Eğer 4 ve daha fazla lenf düğümüne sıçrama varsa, ilaç tedavisine ek olarak ışın tedavisi de gerekir. Koltuk altı Lenf düğümlerine hiç metastaz olmamış ise, tümör çapı 1 cm den küçük ise, yardımcı ilaç tedavisi uygulanmayabilir. Eğer koltuk altındaki lenf düğümleri, metastaz sonrası birbirlerine veya çevredeki dokulara yapışmış ise, ameliyattan önce ilaç tedavisi (neoadjuvant kemoterapi) uygulanması gerekir.
Tümör boyutu
Tümörün büyüklüğü tedavinin planlanmasında önemli bir kriter olarak kabul edilir. Tümörün boyutu ne kadar küçükse hastalık o kadar iyi seyirli kabul edilir. Günümüzde erken tanı yöntemi olan mamorafi taramaları ve toplumun meme kanseri konusunda bilgilendirilmesi sonucu hastalık, tümör çapı küçükken yakalanabilmektedir. Tümör çapı 5 cm den büyükse, lenf düğümü metastazı sayısı 4 den az bile olsa ameliyat sonrası ışın tedavisi uygulanması gerekir.
Tümörün bir kısmı kanalın içinde (intraduktal komponent), bir kısmı da dışında olabilir; böyle durumlarda kanalın dışına çıkmış olan kısmın büyüklüğü göz önüne alınır.
Tümörün derecelendirilmesi (grade)
Hücrelerin bazı özelliklerine bakılarak bu derecelendirme yapılır. Patoloji raporunda hücresel ve nükleer “grade” şeklinde rapor edilir. Grade I en iyi derece grade III ise en kötü derece kabul edilir.
Hücrelerin çoğalma oranı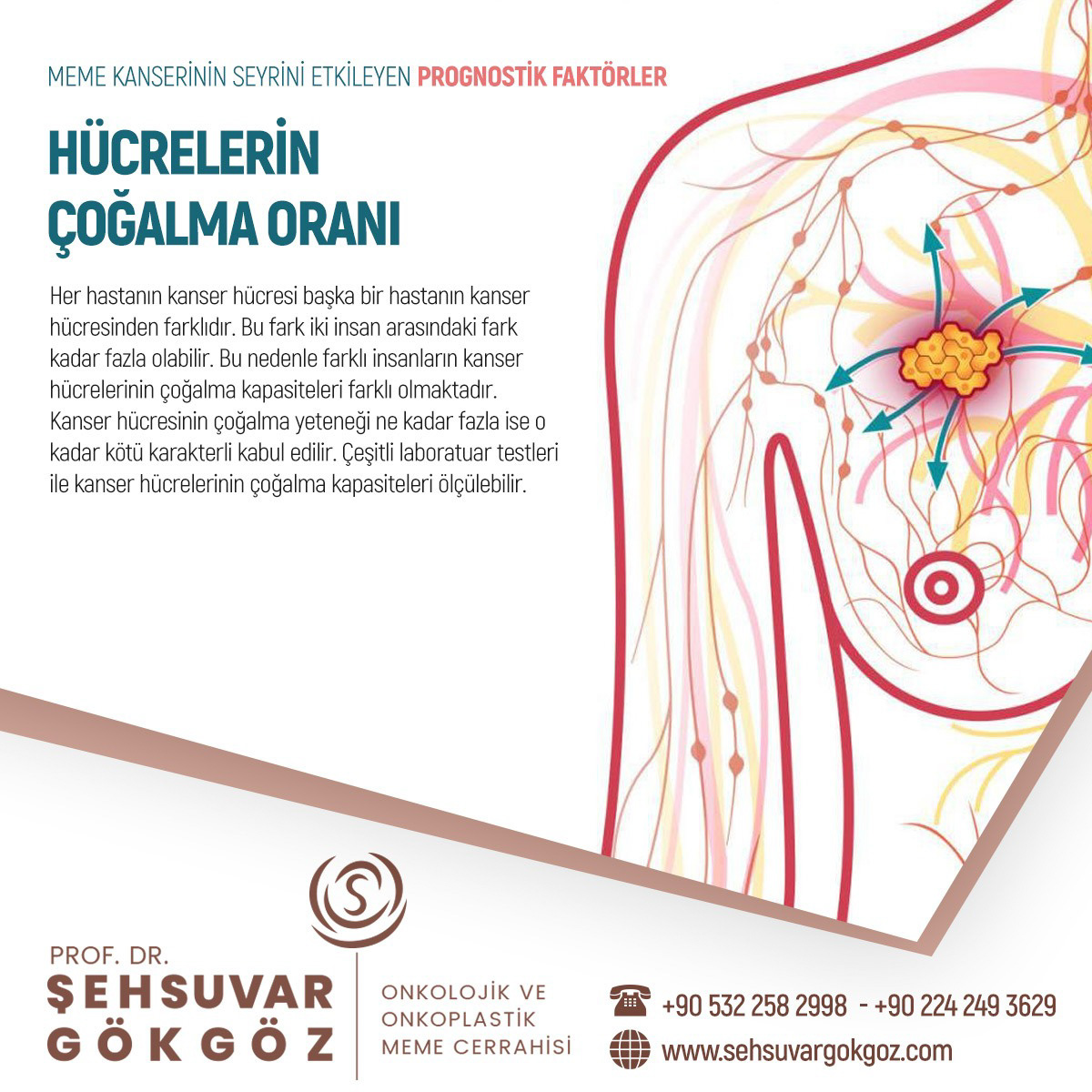
Her hastanın kanser hücresi başka bir hastanın kanser hücresinden farklıdır. Bu fark iki insan arasındaki fark kadar fazla olabilir. Bu nedenle farklı insanların kanser hücrelerinin çoğalma kapasiteleri farklı olmaktadır. Kanser hücresinin çoğalma yeteneği ne kadar fazla ise o kadar kötü karakterli kabul edilir. Çeşitli laboratuar testleri ile kanser hücrelerinin çoğalma kapasiteleri ölçülebilir.
Hormon duyarlılık faktörleri
Memedeki süt bezleri ve kanallarını döşeyen hücrelerde, östrojen reseptörü (ER) ve progesteron reseptörü(PR) denilen kadınlık hormonlarına duyarlı reseptörler bulunabilmektedir. Östrojen ve progesteron hormonları, hücreler üzerindeki bu reseptörlere bağlanarak hücrelere etki ederler. Bazı meme kanseri hücrelerinde de bu östrojen veya progesteron reseptörleri bulunur. Patoloji raporlarında yazan ER (+) , PR (+) anlamı , kanser hücrelerinin östrojen ve progesteron reseptörlerini taşıdığı anlamına gelir. Bu reseptörlerin varlığı kanserin nispeten daha iyi huylu olduğunu ve daha iyi seyredeceğini gösterir. Genelde yaş ilerledikçe, kanserde östrojen ve progesteron reseptörü varlığı oranı artar. Bu reseptörlerin bulunması, hastanın tedavide tamoksifen ilacından fayda göreceğini gösterir.
Kanser hücrelerindeki değişiklikler
Bazı kanser tiplerinde farklı genetik yapı ve buna bağlı bazı özel proteinlerde artış söz konusudur. Tümörde HER-2/neu (c-erbB-2) proteini artışının saptanması, hastalığın farklı seyirli olduğunu gösterir. Ayrıca ilaç tedavisinde kullanılacak ilaçlarda da değişiklik yapmayı gerektiriyor. Bu konuya daha ileride ilaç tedavisi bölümünde değineceğiz.
Diğer faktörler
Tümörün süt kanalı içi boyunca yayılmış olması (ekstensiv intraduktal komponent), meme koruyucu ameliyat yapılması açısından önemlidir. Eğer bir tümörde intraduktal komponent, tümör kitlesinin % 25 inden fazla kısmını oluşturuyor ise, meme kanseri tümünün alınması önerilir.
Kanserin, çevredeki lenf damarlarını (lenfatik invazyon), veya kan damarlarını(vasküler invazyon) işgal etmesi, tümörü oluşturan hücrelerin bir kısmının beslenmesinin bozularak ölmesi ( tümör nekrozu) gibi faktörler de var. Bu faktörlerin bulunması, kanserin kötü seyredeceğini gösterir.
Yaş
Hastanın meme kanserine yakalandığı yaş ile kanserin seyri arasında ilişki bulunmaktadır. Eğer hasta meme kanserine 35 yaşın altında yakalanırsa, hastalığın seyri biraz daha süratli olabilmekte ve hastalık daha erken tekrar edebilmektedir. Fakat bu hastalarda kemoterapi denilen ilaç tedavisi daha etkili olmaktadır. Kanser ileri yaşlarda özellikle menopozdan sonra ortaya çıkarsa, hastalık daha iyi seyreder. Bu yaşlarda hastalığa yakalanan kadınlardaki tümörlerde östrojen (ER) ve progesteron reseptörü (PR) bulunma olasılığı daha fazladır. Bu kadınlarda tamoksifen denilen östrojen reseptörüne bağlanan ilaç daha etkili olurken, kemoterapi daha az etkili olur.
Bazı kanser hücreleri belirli tedavilere ve ilaçlara daha iyi cevap verirken, bazılarına ise cevap vermez. Laboratuar testleri ile kanser hücrelerinin bazı özelliklerini araştırarak tedaviye ne şekilde cevap vereceğini önceden tahmin edebiliriz. Bu özelliklere de prediktif faktörler diyoruz.
HER-2/neu(c-erbB-2) proteini artışının saptandığı tümörlerde, klasik kanser ilaçlarının yeterince etkili olmadığı görülerek yerine farklı ilaçların uygulanması önerilir.
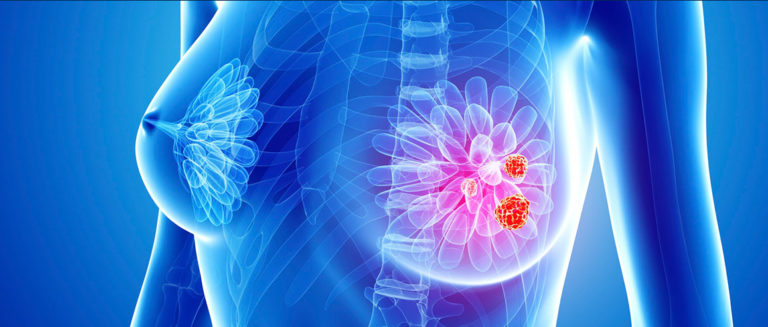
Erken evrede yakalanan meme kanserlerinde ilk tercih, cerrahi oluyor. Cerrahi yöntemde ya meme tümörü, etrafında temiz doku olacak şekilde meme dokusundan çıkarılıyor ya da tüm meme alınıyor. Ayrıca koltukaltına tümörün yayılıp yayılmadığını anlamak için bazı lenf bezleri çıkarılıyor. Yapılan cerrahi girişimlerle öncelikle hastalığın evresi belirleniyor ve hangi ek tedavilerin gerekli olduğu (ışın, hormon, kemoterapi) saptanıyor.
Günümüzde cerrahi tedavideki gelişmeler ve yapılan ek tedavilerdeki ilerlemeler sayesinde birçok hastada mükemmel sonuçlar alınabiliyor.
Geçmişte, memenin tamamının çıkarılmasından ve koltukaltı lenf bezlerinin tamamen temizlenmesinden başka seçenek olmadığı düşünülüyordu. Ancak günümüzde erken dönemde tanı konmuşsa bu işlem çok daha az sayıda hastaya uygulanıyor. Her 2 hastadan birinde sadece tümörü çıkarma ve sonrasında memeye radyoterapi uygulayarak memeyi korumak mümkün olabiliyor. Çünkü uygun hastalarda meme koruyucu tedaviyle memenin tamamen çıkarılması arasında önemli bir fark yok! Cerrahi tedavileri, memeye yaklaşım ve koltukaltı lenf bezlerine yaklaşım şeklinde daha ayrıntılı inceleyebiliriz:
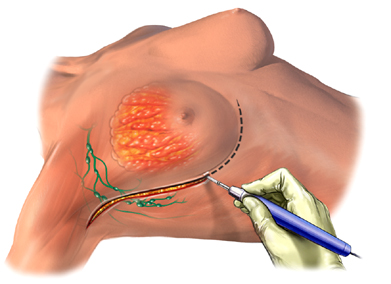
Meme kanserli hastalar, memede oluşan yinelemeler nedeniyle değil sistemik tekrarlama yani yayılım (metastaz) nedeniyle kaybediliyor. Bu anlamda, memenin tümünü almak yerine, tek tümör odaklı uygun vakalarda meme koruyucu cerrahi yöntemiyle tümörlü dokunun çıkarılması tercih ediliyor. Meme koruyucu cerrahide tümör* dokusu, etrafındaki yaklaşık 1-2 cm. normal meme dokusu ile birlikte çıkarılıyor (geniş eksizyon, tümörektomi, lumpektomi).
Memedeki o bölgenin daha geniş çıkarılmasına dayanan diğer teknikler “kadranektomi” veya “parsiyel mastektomi” olarak adlandırılıyor.
Ele gelmeyen ve kötü huylu olduğu düşünülen, mamografi veya ultrason eşliğinde telle işaretlenen kitlelerinse, tel kılavuzluğu veya ROLL (Radionuclide-Guided Occult Lesion Localisation) tekniğiyle çıkarıldıktan sonra filmi çekilerek çıkarılıp çıkarılmadığı kontrol ediliyor.
Meme koruyucu cerrahinin, genelde tümör/ meme oranı uygun erken evre (evre l-ll), ufak çaplı tek odaklı tümörlerde ve cerrahi sonrası radyoterapi görebilecek hastalarda uygulanması gerekiyor. Meme koruyucu cerrahi sonrası yıllık aynı memede yineleme (nüks) oranları yüzde 0,5-1 arası olmak üzere hastanın tümör özelliklerine göre değişiyor.
Hastalara ameliyat öncesi bilgi verildiğinden, radyoterapi yapılabileceğinden ve hastanın kontrollere geleceğinden emin olunması gerekiyor. Çünkü bu hastaların uzun süre dikkatli olarak takip edilmesi çok önemli. Hasta cerrahi sonrası kemoterapi görecekse öncelikle kemoterapisi tamamlıyor ve sonrasında radyoterapi uygulanıyor.
Mastektomi, meme koruyucu cerrahinin uygun olmadığı durumlarda başvurulan bir yöntem. Hastada koltukaltı lenf nodu tutulumu olduğunda modifiye radikal mastektomi yani memenin tamamının ve koltukaltı lenf bezlerinin büyük bir bölümünün çıkarılması söz konusu olabiliyor.
Geçmişte yaygın olarak, günümüzde ise meme koruyucu cerrahinin uygun olmadığı büyük çaplı ve/ veya memede yaygın dağılım gösteren (birden çok odaklı tümörler) tümörlü hastalar için mastektomi tercih ediliyor.
Ailesinde, 1. derece yakın akrabalarında meme kanseri olan bazı hastalarda meme kanseri kalıtsal karakter taşıyorsa, risk azaltıcı ve koruma amaçlı olarak hastalıksız memeye de mastektomi yapılabiliyor. Bu tür ameliyatlar erken evre tümörlerde, deri koruyucu veya yerleştiği yer memebaşına uzak tümörlerde, “memebaşı koruyucu mastektomi” şeklinde de gerçekleştirilebiliyor. Ayrıca bu ameliyatlarda, plastik cerrah ile işbirliği yapılarak kozmetik amaçlı eşzamanlı rekonstrüktif işlemler de uygulanabiliyor. Memebaşının korunduğu ameliyat sırasında anestezi altında ve ameliyat masasındayken hastanın memebaşına tek doz radyoterapi de (intraoperatif radyoterapi) verilebiliyor.
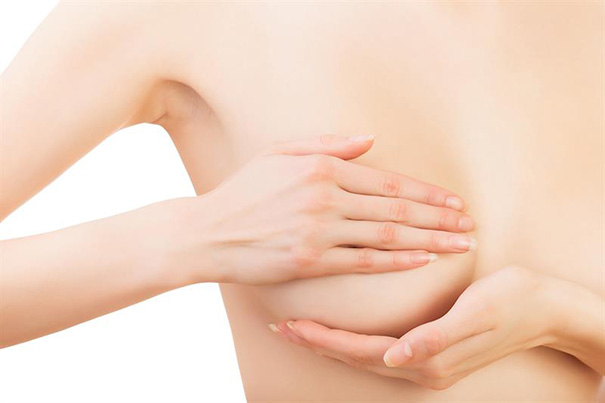
Meme kanseri en sık koltukaltı lenf bezlerine (bez=nod) yayılım gösteriyor. Geçmişte hastalığın evresini belirlemek için koltukaltı lenf bezlerindeki tutulumunu saptamak ve lokal kontrolü sağlamak için koltukaltındaki tüm lenf bezlerinin çıkarılması tercih ediliyordu (aksiller diseksiyon). Ancak bu işlemin, kolda şişlik (lenf ödem), omuz kısıtlılığı ve şekil bozukluğu, kol kuvvet azlığı ve kolda uyuşukluk gibi hastaların sık yakındığı yan etkilerinin bulunması araştırmacıları, başka yöntem arayışına yöneltti. Son yıllarda sadece tümör hücrelerinin bulunması en muhtemel lenf bezlerini çıkarma yöntemi olan “Sentine! Lenf Nodu Biyopsisi Tekniği” geliştirildi.
Bu teknikte ameliyat öncesi tümörün bulunduğu memeye bir radyoaktif madde enjekte ediliyor. Ameliyattan ya bir gün önce öğleden sonra ya da ameliyat sabahı lenfosintigrafi çekimi yapılması sonrası gamma prob denen radyoaktif madde dedektörü veya sayacı bir alet yardımı ile yüksek radyoaktif madde aktivasyonu veren lenf bezi veya bezleri (sentinel lenf bezi) çıkartılarak ameliyat esnasında incelenmek üzere patolojiye gönderiliyor. Ameliyat esnasında tümörün bulunduğu memeye mavi boya enjeksiyonu da yapılabiliyor. Bu durumda mavi boyalı lenf kanalı bulunup takip edilerek mavi boyalı lenf bezi veya bezleri de sentinel lenf bezi olarak çıkarılabiliyor ve aynı şekilde ameliyat esnasında patoloğa gönderiliyor. Sentinel lenf bezi tutulmuşsa aksilladaki tüm lenf bezleri çıkarılıyor. Ameliyat sırasında negatif bulunmuşsa bu şekilde bırakılıyor ve temiz olduğu düşünülen lenf bezleri çıkarılmıyor. Bu şekilde sadece sentinel lenf nodu biyopsisi uygulanan hastalarda lenf ödem, omuz hareketleri kısıtlılığı veya kolda uyuşma gibi yan etkiler çok daha az görülüyor. Ancak bu sentinel lenf nodları özel işlemlerle muamele görüyor ve negatif çıkan hastaların kesitleri ayrıca özel boyamalara tabi oluyor. Bunun sonucunda lenf bezlerinde minimal bir tutulum saptanırsa duruma göre hastaya ikinci bir ameliyat gerekiyor ve tamamlayıcı aksiller diseksiyon yapılıyor yani tüm lenf bezleri çıkarılıyor.
T1/T2 yani 5 cm’den küçük tümörlerde koltuk altı lenf bezlerinin tutulum oranı yüzde 50’nin altında oluyor. Bu nedenle sentinel lenf nodu biyopsisinin, özellikle muayene ile ve/ veya ultrasonda koltuk altında şüpheli lenf bezi yayılımı şüphesi olmayan tüm T1/T2 vakalara mutlaka uygulanması gerekiyor. Koltukaltı lenf bezlerine tümör sıçramamış hastalarda yapılan çalışmalarda sadece sentinel lenf nodu biyopsisi yapılmış veya aksiller diseksiyon yapılmış hastaların uzun dönem sonuçlarında aksiller lobi yineleme açısından bir fark bulunmadığından klinik aksilla negatif hastalarda sadece SLNB uygulanmasının standart bir girişim haline geldiğini söylemek mümkün.
Hastada koltukaltı lenf bezi tutulumu olduğunda, koltukaltı lenf bezlerinin büyük bir bölümünün çıkarılmasıdır. Bu durumda ban hastalarda lenf bezlerinin çıkarılmasına bağlı’ olarak kolda şişme, uyuşukluk, karıncalanma gibi yakınmalar görülebiliyor.

Meme onarımı, meme kanseri nedeniyle kaybedilen memenin doğal haline getirilmesi için yapılıyor. Bu yönüyle bakıldığında meme onaranının bir kozmetik ameliyat değil, bir onarım (rekonstrüksiyon) yani hastalık nedeniyle kaybedilen bir uzvun yerine konulması ameliyatı olarak görülmesi gerekiyor. Tıptaki yeni gelişmeler sayesinde artık cerrahlar doğal memeye çok benzerlik gösteren bir meme oluşturabiliyorlar. Bu anlayışa sahip gelişmiş ülkelerdeki meme kanserinin tedavi ekibinde, plastik ve rekonstrüktif cerrahi uzmanları da bulunuyor. Bu uzmanlar gerektiğinde hastanın memesini doğal haline dönüştürecek operasyonlar gerçekleştiriyorlar.
Meme kaybı, pek çok kadını psikolojik olarak olumsuz etkiliyor. Meme onarımı ameliyatlarının sonucu; çoğu hasta için adeta hayata yeni bir başlangıç olabiliyor. Bu hastaların aile ilişkileri ve cinsel yaşamları daha uyumlu hale geliyor. Ayrıca hastaların ruhsal durumlarını da güçlendirerek hastalıkla daha iyi mücadele etmelerini sağlayabiliyor.
Kanser nedeniyle memesini kaybeden hemen her kadında meme onarımı yapılabiliyor. Ancak zamanlaması değişiyor. Anında, yani mastektomi (kanserli memenin alınması) ile eş zamanlı veya daha sonraki dönemde (geç onarım) gerçekleştirilebiliyor. Ancak eş zamanlı onarımın kozmetik sonuçları çok daha iyi olabiliyor.
Meme onarımı genelde erken evre kanserlerde uygulanıyor. Erken onarımın en önemli avantajıysa meme derisi korunarak mastektomi yapılan hastada eş zamanlı olarak meme onarımının olabilmesi. Böylece memenin alınmış olmasından dolayı hastanın yaşayacağı psikolojik travmayı en aza indirmek mümkün. İşlemin diğer bir avantajıysa daha ekonomik olması.
Geç meme onarımında beklemek içinse birçok neden olabiliyor: Bazı hastalar başka bir ameliyat istemiyor. Bazı hastalar kanser teşhisini kabul etmekte zorlanırken meme onarımı seçeneğini kabul etmeyebiliyorlar. Hastaların bir kısmında ise cerrahları \ tarafından beklemeleri tavsiye edilmiş olabiliyor. Burada, özellikle cerrahi sonrası uygulanacak kemoterapi ve radyoterapiler göz önünde bulunduruluyor. Ayrıca şişmanlık, yüksek tansiyon ve sigara kullanılması gibi durumlarda da hastaya beklemesi tavsiye edilebiliyor.
Meme onarımının 3 temel aşaması bulunuyor. Bunlar sırasıyla; meme dokusunun oluşturulması, meme başı ve areolanın onarımı, memeler arası simetrinin sağlanması.

Hücrelerin bölünmelerini ve çoğalmalarını sağlayan genler hasar gördükleri için hücreler kontrolsüz ve aşırı çoğalarak kanseri oluşturur ve tüm vücuda yayılırlar.
Ancak kanserlerin sadece bir bölümü genetik orjinli yani soyaçekim ile doğrudan ilişkilidir. Döl hücrelerinde bulunan bir mutasyonun bir kuşaktan diğerine aktarılması ve vücudun tüm hücrelerinde bu hatanın taşınması ile oluşur. Kanserlerin çoğunluğu ise bir kişinin yaşam süresince oluşan rastlantısal mutasyonların birikimi sonucu oluşur.
Yani kalıtsal olsun veya olmasın, tüm meme kanserlerinde birden fazla genetik bozukluk (mutasyon) bulunmaktadır. Kalıtsal olan kanserlerde bu genetik bozukluklar döl hücreleriyle bebeğe geçer.Kalıtsal olmayan kanserlerde ise sonradan oluşur ve bir sonraki nesile geçmezler.
Saptanan meme kanserlerinin yaklaşık % 10 kalıtsaldır, yani kişinin ailesinden aldığı kanser eğilimimi artıran genler nedeniyle meme kanseri gelişmektedir.
Meme kanserlerinin yaklaşık % 90 ı ise kişinin kendisinde dışsal bir çok etki ile gelişen mutasyonlar sonucu oluşmaktadır.
Ailede genç yaşlarda (menapoz öncesinde) meme veya yumurtalık kanseri bulunması, aynı ailede iki veya daha fazla sayıda meme veya yumurtalık kanseri bulunması, her iki memede kanser bulunması meme kanserinin o ailede kalıtsal olabileceğini düşündürür. Şüphelenilen kişilerde BRCA1 ve BRCA2 gen testleri ile kalıtsal meme kanseri araştırması yapılabilir.
Hücrelerin bölünmelerini ve çoğalmalarını sağlayan genler hasar gördükleri için hücreler kontrolsüz ve aşırı çoğalarak kanseri oluşturur ve tüm vücuda yayılırlar.
Ancak kanserlerin sadece bir bölümü genetik orjinli yani soyaçekim ile doğrudan ilişkilidir. Döl hücrelerinde bulunan bir mutasyonun bir kuşaktan diğerine aktarılması ve vücudun tüm hücrelerinde bu hatanın taşınması ile oluşur. Kanserlerin çoğunluğu ise bir kişinin yaşam süresince oluşan rastlantısal mutasyonların birikimi sonucu oluşur.
Yani kalıtsal olsun veya olmasın, tüm meme kanserlerinde birden fazla genetik bozukluk (mutasyon) bulunmaktadır. Kalıtsal olan kanserlerde bu genetik bozukluklar döl hücreleriyle bebeğe geçer.Kalıtsal olmayan kanserlerde ise sonradan oluşur ve bir sonraki nesile geçmezler.
Saptanan meme kanserlerinin yaklaşık % 10 kalıtsaldır, yani kişinin ailesinden aldığı kanser eğilimimi artıran genler nedeniyle meme kanseri gelişmektedir.
Meme kanserlerinin yaklaşık % 90 ı ise kişinin kendisinde dışsal bir çok etki ile gelişen mutasyonlar sonucu oluşmaktadır.
Ailede genç yaşlarda (menapoz öncesinde) meme veya yumurtalık kanseri bulunması, aynı ailede iki veya daha fazla sayıda meme veya yumurtalık kanseri bulunması, her iki memede kanser bulunması meme kanserinin o ailede kalıtsal olabileceğini düşündürür. Şüphelenilen kişilerde BRCA1 ve BRCA2 gen testleri ile kalıtsal meme kanseri araştırması yapılabilir.

Meme kanseri tanısı konan çoğu kadın, cerrahi bir tedavi geçirmektedir. Bölgesel tedavi için yapılan operasyonlar meme koruyucu tedavi, mastektomi (memenin tamamen alınması) ve aksiller (koltuk altı) lenf bezi örneklemesi ve çıkarılmasıdır. Meme cerrahisi geçirecek kadınların çoğu, aynı seansta veya daha sonra bir meme rekonstrüksiyonuna da karar verebilir.
Bu cerrahi tipinde memenin sadece etkilenen bölgesi çıkarılır. Ne kadar doku çıkarılacağı kitlenin boyutuna, yerleşimine ve bazı diğer faktörlere bağlıdır. Eğer cerrahiden sonra radyoterapi (radyasyon tedavisi) uygulanacaksa, kitle çıkarıldıktan sonra röntgende görülecek şekilde küçük metalik kliplerle radyasyon alanı işaretlenebilir.
Lümpektomi sadece kitlenin olduğu meme dokusunun etrafında normal doku sınırı ile çıkarılmasıdır. Lümpektomiyi takiben hemen daima radyoterapi uygulanır. Eğer adjuvan (destekleyici) kemoterapi de verilecekse, radyasyon tedavisi genellikle kemoterapi tamamlanana kadar geciktirilir.
Parsiyel (segmental, kısmi) mastektomi veya quadrantectomy (kadranektomi) lümpektomiden daha fazla meme dokusunun çıkarılmasıdır. Kadranektomi için memenin dörtte biri çıkarılır.
Radyasyon tedavisi sıklıkla cerrahiyi takiben verilir. Aynı şekilde, eğer kemoterapi de verilecekse ondan sonraya geciktirilebilir.
Patolog meme koruyucu tedavi ile alınan meme dokusunun kenarında kanser hücresi saptarsa cerrah mutlaka işlemi tekrarlamalı ve daha fazla dokuyu çıkarmalıdır. Bu operasyon re-eksizyon olarak adlandırılır. Eğer cerrah temiz cerrahi sınırları sağlamak için yeterli meme dokusunu çıkaramayacaksa o zaman bir mastektomi (memenin alınması) gerekebilir.
Evre I ve II meme kanseri olan kadınların çoğu için, meme koruyucu tedavi (lümpektomi/parsiyel mastektomi artı radyasyon tedavisi) memenin alınması kadar etkilidir. Bu iki yaklaşımla tedavi edilen kadınların sağ kalım oranları aynıdır. Bununla birlikte, meme koruyucu tedavi meme kanseri olan tüm kadınlar için geçerli bir seçenek değildir.
Radyasyon tedavisi bazen meme koruyucu tedavinin bir parçası olmaktan çıkarılır. Radyasyon tedavisi olmaksızın lümpektomi adayı olan kadınlar aşağıdaki özelliklere sahiptir:
70 yaş ve üzerindedirler.
2 cm veya altında, tamamen alınabilen tümörleri vardır.
Olası Yan Etkiler: Bu operasyonların yan etkileri ağrı, geçici ödem, gerginlik ve ameliyat izinde gelişebilen sert yara dokusudur. Bütün operasyonlarda olduğu gibi ameliyat sahasında kanama ve enfeksiyon da mümkündür.
Ne kadar geniş meme dokusu çıkarılırsa, ameliyattan sonra meme şeklinde o kadar farkedilebilir bir değişiklik oluşur. Eğer memeler ameliyattan sonra çok farklı görünecek olursa bazı rekonstrüktif cerrahi metodları uygulanabilir veya daha simetrik görünüm için etkilenmeyen taraftaki meme küçültülebilir. Bu işlemlerin ilk ameliyat sırasında yapılması da mümkün olabilir. Bu nedenle operasyondan önce bir estetik cerrahi uzmanı ile memelerin ameliyattan sonra nasıl görüneceğini ve seçeneklerin neler olduğunu konuşmak iyi bir fikirdir.
Erken evre meme kanseri olan pek çok kadın meme koruyucu tedavi ile mastektomi arasında seçim yapmak durumunda kalır.
Lümpektominin en büyük avantajı kadının memesinin büyük bölümünü korumasıdır. Dezavantajı ise sıklıkla cerrahiden sonra 5-6 hafta kadar süren radyasyon tedavisine gerek olmasıdır. Meme koruyucu cerrahi geçiren hastaların çok küçük bir kısmı radyasyona gerek göstermezken, mastektomi geçiren kadınların küçük bir kısmı radyasyon tedavisi gereksinir.
Lümpektomi ile mastektomi arasında karar verirken tüm gerçekleri gözönünde bulundurun. “Olabildiğince çabuk memeden kurtulmak” fikri ile ilk tercihiniz mastektomi de olabilir. Kadınlar bu his nedeniyle çoğu zaman mastektomiye cerrahlardan daha fazla eğilimlidir. Fakat pek çok vakada geçerli olan bir gerçek, mastektominin size daha uzun süre yaşam ya da tedaviden sonra daha iyi bir sonuç sağlamayacağıdır. Binlerce kadında 20 yılı aşan sürede yapılan kontrollerde, lümpektominin yapılabildiği durumlarda, mastektominin sağ kalım açısından mastektomiyle eşit oranda sonuçlar sunduğu kesinleşmiştir.
Pek çok kadın ve cerrahı uygulanabilir bir seçenek olduğunda lümpektomi ve radyasyon tedavisini tercih etmekle birlikte, seçiminiz aşağıdaki faktörlere bağlı olacaktır:
Memenizi kaybetme konusunda hislerinizin neler olduğu radyasyon tedavisine nasıl baktığınız
Meme kanserinin koltuk altındaki lenf bezlerine yayılıp yayılmadığını saptamak için bu lenf bezlerinin bir kısmı çıkarılabilir ve mikroskop altında incelenebilir. Bu işlem evreleme ve tedavi planlanmasının önemli bir bölümüdür. Lenf bezleri etkilendiyse kanser hücrelerinin kan akımı yoluyla vücudun diğer bölümlerine yayılmış olması ihtimali daha yüksektir.
Aksiller lenf nodu disseksiyonu modifiye ve radikal mastektomi prosedürlerinin bir parçasıdır. Yanısıra lümpektomi gibi meme koruyucu tedavilerle birlikte de uygulanabilir. Genelde ortalama 10-40 (sıklıkla 20’den az) lenf bezi çıkarılır.
Koltuk altındaki lenf bezlerinde kanser hücrelerinin bulunması ek tedavilerin alınması için önemli bir faktördür. Aksiller disseksiyon diğer meme kanseri tedavi kararlarının verilmesinde de bir kılavuz olarak değerlidir.
Olası Yan Etkiler: Tüm diğer operasyonlarda olduğu gibi, ağrı, şişlik, kanama ve enfeksiyon gelişmesi mümkün risklerdir.
Koltuk altı lenf bezlerinin çıkarılmasının uzun vadede en önemli yan etkisi lenfödem (kolda şişlik) tablosudur. Bu durum lenfatik sistemdeki sıvı akımının bozulması ile oluşur. Bu nedenle hastalar elde gelişecek kesi ve enfeksiyonlara karşı ömür boyu dikkatli olmalıdır.
Koltuk altı lenf bezleri çıkarılan her 4 kadından birinde lenfödem gelişir. Sadece sentinel lenf bezi biopsisi yapılan hastaların da % 5’inde lenfödem gelişebilir. Bazen bu şişlik sadece birkaç hafta sürer ve kaybolur. Eğer koltuk altı lenf bezi cerrahisini takiben kolunuz şişmiş, ağrıyor ve gerginleşiyorsa acilen cerrahınıza başvurunuz.
Cerrahiden sonra kısa süreyle kolunuzu ve omzunuzu hareket ettirmekte kısıtlılıklar olabilir. Kolun üst ve iç kısımlarında uyuşukluk ta, lenf bezi alanının etrafında dokunma hissini sağlayan sinirlerin hasarına bağlı olarak sıklıkla görülebilir.
Koltuk altı bezlerinin tamamen çıkarılması güvenli ve düşük oranda ciddi yan etkiler içeren bir operasyon olmakla birlikte, cerrahlar çoğu vakada sentinel lenf nodu biopsisini tercih ederler. Bu yöntem lenf nodlarının tamamını çıkarmadan kanserin lenf bezlerine yayılıp yayılmadığını anlamanın bir yoludur.
Bu işlemde cerrah, tümör hücrelerinin ilk yayılma yeri olan sentinel lenf bezlerini bulur ve çıkarır. Bunu yapmak için cerrah tümör sahasının etrafına veya cildine radyoaktif bir madde veya metilen mavisi enjekte eder. Lenf kanalları bu maddeyi birkaç saat içinde lenf bezlerine taşır. Operasyonda Gamma kamera denen dedektörle veya maviliği izleyerek sentinel lenf bezleri saptanır.
Bu iki yöntem farklı yöntemlerdir anca bazen çift kontrol amacıyla birlikte de kullanılabilirler. Ardından doktor bölgede bir kesi yapar ve lenf bezlerini çıkarır. Bu nodlar çoğu zaman 2-3 tanedir ve standart bir aksiller disseksiyondan çok daha az olduğundan patolog tarafından çok büyük dikkatle incelenir.
Eğer sentinel nodlarda kanser gözlenmezse kanserin diğer lenf bezlerine yayılmış olması neredeyse mümkün değildir ve o nedenle daha fazla lenf nodunun çıkarılması gerekmez. Böylece hasta full lenf bezi çıkarılmasının potansiyel yan etkilerinden korunabilir.
Eğer sentinel nodlarda kanser varsa, o zaman cerrah tam bir aksiller disseksiyon yaparak lenf bezlerinin ne kadarının etkilendiğini saptar.Bu işlem aynı operasyonda veya birkaç gün sonra yapılabilir. Zamanlama kanserin cerrahi sırasında lenf bezlerinde ne kadar kolay saptanabildiğine göre değişir. Eğer sentinel lenf bezleri açıkça kanser içeriyorsa, cerrah aksiller lenf disseksiyonunu derhal yapabilir. Fakat bazen kanser patolog tarafından sonradan yapılan detaylı mikrosopik incelemelerde görülebilir.
Sentinel enf bezi biopsisi her zaman uygun olmayabilir. 5 cm’den küçük tek bir tümör varsa, kemoterapi ve radyoterapi uygulanmadıysa ve büyümüş lenf bezleri ele gelmiyorsa uygulanması mümkündür.
Sentinel lenf bezi biopsisi ciddi tecrübe gerektirir. Bu teknikte ustalaşmış bir cerrah tarafından yapılmalıdır. Bu tarz bir biopsi planlanıyorsa, cerrahi ekibine bu tarz cerrahiyi sıklıkla uygulayıp uygulamadıklarını sorunuz.

Kemik metastazı olup yüksek kırık riski olan meme kanserli hastalarda omur, kol ve bacak kırıklarını önleyip hastanın hareket etme becerisini korumak ve yatalak olmasını önlemek amacı ile ameliyat yapılır. Nüks metastatik meme kanseri saptanan hastalarda özellikle kemik metastazları varsa hekimlerin kırık riski açısından kapsamlı değerlendirmeleri son derece önemlidir. Bu grup hastalarda tedavide amaç hastalığa bağlı şikayetleri azaltmanın yanı sıra yaşam kalitesini ve yaşam süresini uzatmaktır. Kür şansı olmayan bu grup hastalarda hastayı ayakta tutmak ve kemik kırıkları nedeni ile yatalak olmasını önlemek en önemli hedeflerimizden olmalıdır. Kırık riski olan kemik metastazlı hastalarda omura çimentolama (vertebroplasti), metastaz alanlarının ışınlanması ve kemik koruyucu olarak adlandırılan bisfosfanat grubu ilaçların kullanılması yarar sağlar.
Omurilik basısı ve/veya beyinde ciddi düzeyde ödem yaratan nüks metastatik meme kanserli hastalarda metastazların neden olduğu basıyı ortadan kaldırarak hastanın yaşam kalitesini artırmayı, felç oluşması önlenmeye çalışılır. Aynı zamanda bu tür hastalarda radyoterapi sistemik ilaçlı tedavilere ilave edilerek bölgesel olarak ortaya çıkacak sorunlar önlemeye çalışılır.
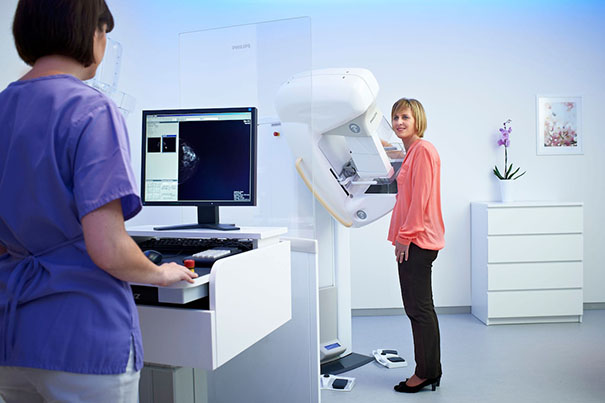

Kadın meme kanserine yakalanma riskini doktoruyla konuşmalı. Ne zaman kontrollere başlayacağını ve ne sıklıkta kontrol edileceğini sormalı. Bu kararlar diğer tıbbi kararlar gibi kadının ihtiyaçlarına göre olmalı. Kanser erken bulunduğunda tedavi daha etkili olur. Bu nedenle meme kanseri belirtileri görülmeden tarama önerilir.
* Mamografi
* Klinik meme muayenesi
* Kendi kendine meme muayenesi
Meme kanserinin erken tanısı için önerilen tarama mamografisi programı aşağıdaki şekildedir;
Klinik meme muayenesi sırasında, doktor kadınların memeleri otururken ve yatarken incelenir. Kadının kolunu kafasının üzerine kaldırması, vücudunun yanında sarkıtması, beline koyması istenebilir. Doktor memelerdeki beklenmedik boyut ve şekil de dahil olmak üzere memeler arasındaki farklılıklara bakar. Her memede kızarıklık, çukur ve diğer anormal işaretler kontrol edilir.
Meme uçları bir akıntının olup olmadığını kontrol etmek için sıkılabilir.
Doktor parmaklarıyla kitleleri bulmak için, önce tüm memeyi sonra koltukaltını, köprücük kemiğinin önce bir tarafını sonra diğer tarafını kontrol eder. Bir kitle önce genellikle bezelye tanesi kadardır. Memeye yakın lenf nodlarının şiş olup olmadığına bakılır.
Tüm klinik muayene 10 dakika sürebilir.
Bazı kadınlar memelerindeki değişiklikler için aylık kişisel muyene yaparlar. Bir kadın bu muayeneyi yaptığında, her kadının memesinin farklı olduğunu, yaşlanmadan, adet, doğum, menopoz ve doğum kontrol haplarından ve diğer hormonlardan dolayı değişiklikler olabileceğini hatırlamalıdır. Memelerin kitleli ve farklı olması normaldir. Aynı zamanda adet döngüsünden önce veya adet döngüsü sırasında kadınların memelerinin şiş ve hassas olması yaygındır.
Kadınların kendi kendine meme muayenesi sırasında veya başka bir zamanda farklı bir şey fark etmeleri halinde doktorlarına başvurmaları gerekir. Aynı zamanda kendi kendine meme muayenesinin, düzenli mamografi ve klinik meme muayenesinin yerini tutmayacağını hatırlamak gerekir. Her ne kadar kendi kendine meme muayenesi daha çok meme biyopsisine neden olsa da, şimdiye kadar olan çalışmalar kendi kendine meme muayenesinin meme kanserinden dolayı ölümleri azaltmadığını göstermiştir.

Meme biyopsisi, şüpheli meme dokularından örnek alınması ve alınan dokuların laboratuvar ortamında incelenmesi işlemidir. Böylece memede bulunan şüpheli dokuların kanser hücresi içerip içermediği incelenmektedir. Meme biyopsisi, memede tespit edilen kitlelerin kanser olup olmadığının kesin olarak anlaşılabilmesi için günümüzde kullanılmakta olan en uygun yöntemdir. Meme biyopsinin farklı türleri bulunmaktadır. Meme biyopsisi, meme üzerinde bir yumru tespit edilirse ya da memede sıra dışı bir takım değişiklikler fark edilirse bu durumlara sebep olan hücre anormalliklerinin teşhis edilmesi için yapılmaktadır. Meme biyopsisi sayesinde hastanın cerrahi operasyona ya da başka tedavi seçeneklerine ihtiyacı olup olmadığı belirlenmekte, böylece hasta gereksiz işlemlere maruz kalmamaktadır.
Biyopsi yerinde kanama: Nadir de olsa biyopsi yapılan bölgede küçük bir morluk ya da sertlik şeklinde hematom görülebilmektedir. Biyopsi sebebiyle oluşan kanamaya herhangi bir şekilde müdahale edilmesine gerek yoktur, hematom kendiliğinden geçmektedir. Müdahale edilmesine gerek olan kanamalara oldukça nadir rastlanmaktadır.
Biyopsi yerinde enfeksiyon: Biyopsi sebebiyle enfeksiyon konusunda herhangi bir risk bulunmamaktadır. Biyopsinin yapılması için kullanılan iğneler steril olduğu için hastalar herhangi bir enfeksiyonla karşı karşıya kalmamaktadırlar.
Yanlış teşhis konması: Biyopsi uygulaması sırasında doğru noktadan, yeterli sayıda doku örneği alınırsa herhangi bir şekilde yanlış tanı konulması ihtimali bulunmamaktadır. Biyopsi uygulamasının mutlaka deneyimli bir hekim tarafından yapılması gerekmektedir. Ayrıca alınan doku örneklerinin de uzman patologlar tarafından incelenmesi doğru teşhisin konulabilmesi açısından oldukça önemlidir. Biyopsi sonucunda eğer hastada tespit edilen kitlenin iyi huylu olduğu belirlenirse, hasta 6 ay sonra tekrar kontrol edilmeli ve kitlelerin büyüyüp büyümediği incelenmelidir.
Akciğer zarında hasar meydana gelmesi: US rehberliğinde, oldukça derine yerleşmiş olan kitlelere yapılmakta olan biyopsilerde nadir de olsa akciğer zarında hasar meydana gelmesi durumu ile karşı karşıya kalınabilmektedir. Bu durum genellikle herhangi bir tedaviye gerek kalmadan kendiliğinden iyileşmektedir.
Meme görünümünde değişme: Bu durum memeden alınan dokunun büyüklüğüne ve iyileşme sürecine bağlı olarak değişiklik gösterebilmektedir. Alınan doku örneği büyük olursa meme görünümünde bazı değişikler yaşanabilmektedir.
Ek cerrahi işlemler: Yapılan biyopsi sonucunda kimi zaman tam olarak teşhis konulamamakta ve hekim başka tetkiklerin yapılmasına gerek görmekte ya da direkt olarak cerrahi operasyon yapılmasını uygun bulmaktadır. Bu durumun sebebi ise yeterli miktarda doku örneğinin alınmamış olması ya da radyolog ve patoloji uzmanının farklı görüşlere sahip olmasından kaynaklanabilmektedir. Bu gibi durumlarda çoğunlukla cerrahi operasyon yapılması tercih edilmektedir.
Yukarıda saydığımız durumlar dışında biyopsi yapılan alanda kızarma olursa ya da hasta ateş hissederse, sıra dışı bir akıntı meydana gelirse mutlaka hekime başvurmak gerekmektedir. Acil tedavi gerektiren enfeksiyon belirtisi olan bu durumlarda, ilaç tedavisi uygulanabilmektedir.
Halk arasında yaygın olarak inanılan kanıya göre meme biyopsisinin meme kanseri hücrelerinin yayılmasına sebep olduğu düşünülmektedir. Ancak bu durum tamamen yanlış bir tespittir. Biyopsi herhangi bir şekilde kanser hücrelerinin yayılmasına sebep olmamaktadır.
Biyopsi uygulaması yapılmadan önce, hekim tercih ettiği biyopsi yöntemini, neden bu yöntemi tercih ettiğini ve işlem yapılırken hangi adımların uygulanması gerektiğini hastaya detaylı bir şekilde açıklamalıdır. Böylece hasta işlemden ne beklemesi gerektiği hakkında bir ön bilgiye sahip olacak ve gerginliği bir miktar da olsa azalacaktır. Bu nedenle hastanın biyopsi öncesinde hekim tarafından detaylı bir şekilde bilgilendirilmesi son derece önemlidir. Eğer hekim, meme anormalliğinin durumuna, bulunduğu noktaya ve diğer detaylara göre uygulayacağı yöntemi değiştirmek isterse hastaya tekrar bilgi vermek ve neden yöntem değişikliğine gittiğini açıklamalıdır. Ayrıca uygulayacağı diğer işlemde de hangi adımların olduğu konusunda hastayı bilgilendirmelidir.
İİAB ve kesici iğne biyopsisinde uygulanan işlemler aşağı yukarı 10 – 15 dakika içerisinde tamamlanmaktadır. Hasta biyopsiden sonra günlük işlerine rahatlıkla dönebilmektedir. Vakum biyopsisi ise ortalama olarak 30-40 dakika içerisinde tamamlanmaktadır. Vakum biyopsisinden sonra hastanın günün geri kalanını dinlenerek geçirmesi, yorucu aktivitelerden kaçınması ve ağır eşya kaldırmaması gerekmektedir. Özellikle vakum biyopsisi sonrasında biyopsi yapılan bölgede morarma ya da hassasiyet meydana gelebilmektedir. Hassasiyet ve morarma iyileşme sürecinin bir parçası olduğu için herhangi bir müdahaleye gerek kalmamakta, kısa bir süre içerisinde kendiliğinden tamamen geçmektedir.
Tru – cut biyopsi veya kalın iğne biyopsisi adı verilen kesici iğne biyopsisinde 2 – 3 mm kalınlığında iğneler kullanılmaktadır. Bu iğneler biyopsi tabancası aracılığı ile örnek dokuyu toplamaktadır. Kesici iğne biyopsisinde öncelikle iğne kitlenin kenarına yerleştirilmektedir. Biyopsi tabancasının düğmesine basıldığı zaman iğne kitlenin içine girmekte ve küçük bir parça kopararak geri dönmektedir. Memeden alınan doku parçası, bir çözelti içerisine yerleştirilir. Daha sonra aynı işlem tekrar uygulanır ve kitlenin farklı noktalarından inceleme yapmak için doku örnekleri alınmaktadır. Çözelti içerisine konulan doku parçaları incelenmesi için patolojiye gönderilmektedir. Doku parçalarının alınmasından sonraki birkaç gün içerisinde ise kesin teşhis elde edilebilmektedir.
Genel olarak halk arasında meme kanseri tanısının kesin olarak konulabilmesi için hastanın genel anestezi alarak cerrahi operasyon geçirmesi gerektiği düşünülmektedir. Ancak bu oldukça yanlış bir inançtır. Meme kanserinin çoğu türünde, sadece lokal anestezi kullanılarak yapılan biyopsi işlemleri ile kesin tanı konulabilmektedir. İğne biyopsilerinin güvenirlilik oranları oldukça yüksektir.
Meme kanseri tanısında hemen her zaman ilk düşünülmesi gereken biyopsi yöntemi iğne biyopsisidir (tercihen kesici iğne biyopsisi).

Meme kanseri kadınların en sık görülen kanseridir. Yaşı 35’in üzerinde olan tüm kadınlar bu konuda duyarlı olmalı ve bilinçlendirilmelidir. Mamografi, meme kanserinin erken teşhisinde kullanılabilecek en önemli görüntüleme yöntemidir. Mamografi ile elde edilen görüntüler yardımıyla, memede elle muayene ile saptanamayacak kadar küçük değişiklikler bile erkenden saptanabilir. Erken teşhis edilen meme kanseri ile hastaların tam şifa ile hayatlarına devam edebilmelerine imkan sağlanmış olur. Özellikle 40 yaşına gelen her kadın, hiçbir şikayeti olmazsa bile ilgili merkezlere giderek mamografi çektirmelidir, buna tarama (screening) mamografisi adı verilir. Kadınların kendi kendilerine yaptıkları meme muayenesinde meme cildinde herhangi bir yara, renk değişikliği, meme ucunda içeri kaçma, damarlarda gözle görülür bir şekilde çoğalma ve belirginleşme, memede portakal kabuğu görünümü ve yoğun bir şekilde kızarma olup olmadığına bakarlar.
Görsel olarak bir problemin olup olmadığı kontrol edildikten sonra, elle muayene yapılır. Kadının elle kendi kendine muayenesinde bir şişlik, sertlik veya kitle farketmesi durumunda veya yukarda bahsedilen değişikliklerin saptanması durumunda en kısa zamanda bir meme cerrahına veya bir cerrahi onkoloji uzmanına veya meme ile uğraşan bir genel cerrahi uzmanına müracaat edilmesi gerekir. Bu durumda doktorunuz sizden mamografi incelemesi isteyecektir. Bu mamografi ise tanısal mamografi olarak adlandırılır. Tarama mamografisi ile tanısal mamografinin sadece çekim amaçları farklıdır, tarama mamografisinde hiçbir şikayet yokken inceleme yapılırken, diğerinde saptanan bazı bulgular nedeniyle inceleme yapılır. Ancak çekim şekilleri ile ilgili bir farklılık yoktur.
Yapılan araştırmalara göre dünyada yaklaşık 8 – 9 kadından biri meme kanseri olmakta ve bu hastalığa yakalanan 28 kadından biri de meme kanserinden ölmektedir. Kadınlar arasında en sık görülen kanser türü meme kanseridir. Kadınlarda kansere bağlı ölümlerin en sık nedeni de meme kanseridir. Mamografi ile meme kanserinin erken teşhisi ve tam olarak tedavisi mümkün olabilmektedir. İşte bu nedenlerle, hiçbir şikayeti olmazsa bile, her kadın 35-40 yaş itibariyle düzenli aralıklarla mamografi çektirmelidir.
Meme kanserinden şüphelenildiğinde veya tarama amaçlı yapılan çekimde, mamografi cihazını kullanan teknisyen yardımı ile memeleriniz mamografi cihazının görüntüleme ünitesine yerleştirilir. Bu bölüme yerleştirilen memeler düzleşir ve daha detaylı görüntü elde edilmiş olunur. İki tabaka arasına sıkıştırılan göğüslerinizin iki değişik pozisyonda çekimi yapılır. Mamografi çekim işlemi sırasında teknisyen korumalı bölgede durarak mamografisi çekilecek olan kişiye gerekli uyarıları yapar. Bunlar nefesin tutulması, sabit durulması ve heyecan yapılmaması gibi basit uyarılardır. Teknisyen çekilen mamografileri inceleyip herhangi bir sorun ile karşılaşmaz ise çekimin tekrarlanmasına gerek yoktur. Tüm bu yapılan işlemler yaklaşık 15-20 dakikalık bir zamanda tamamlanmaktadır.
Mamografi çekimi sırasında tam bir görüntüleme sağlanması amacıyla memeler camdan ya da plastikten yapılmış olan üniteye teknisyen yardımı ile yerleştirilir. Hafif bir sıkıştırma olan bu durum sırasında aşırı bir acıma hissetme durumunuz oluşursa yanınızda bulunan teknisyene durumu iletebilirisiniz. İşlem normalda can acıtan bir işlem değildir. Hafif ve birkaç dakikada geçen bir rahatsızlık hissi oluşabilir. Memenizin üniteye sıkıştırılmasını takibenmemenin üst bölgesine X ışını verilir. X ışını doku değişimlerini tespit ve teşhis etmek amacıyla uygulanan ve radyasyon içeren ışındır. Bu ışın farklı yoğunluklara sahip olan meme içindeki oluşumları gösteren meme röntgeni de olarak da adlandırılabilecek meme fotoğrafıdır.
Meme kanserinde erken teşhis imkanı sağlayan ve bir başka alternatifi olmayan yöntemidir. Her ne kadar da vücuda mamografi çekimi sırasında radyasyon verilse de, mamografi çekiminde alınan radyasyon dozu, günümüzde kullanılan elektronik cihazların yaymış olduğu radyasyon oranı ile neredeyse aynı olmaktadır. Bir başka deyişle, uzun bir uçak yolculuğu ile alınan radyasyon dozundan fazla değildir. Bu nedenlerle, mamografi çekiminden, alınacak radyasyon dozu nedeniyle sakınmak, pek kabul gören bir düşünce tarzı değildir. Mamografi çekimi ile erken teşhis yanında, meme kanserine bağlı ölüm oranlarının azaldığını gösteren çalışmalar mevcuttur.
Mamografinin Uygulanabilirliğini Etkileyen Durumlar
Kadınların meme küçültme veya silikon protez ile meme büyütme ameliyatları geçirmiş olması, mamografi çekimine engel teşkil etmez. Ancak, daha önce geçirilen meme ameliyatları ile ilgili mamografi teknisyeni ile radyoloji doktorunun bilgilendirilmesi gerekir.
Mamografiler tarama ve tanı amaçlı olmak üzere ikiye ayrılır.
Tarama amaçlı mamografi: hiçbir şikâyeti olmayan kadınlar için uygulanan erken tanı ve teşhis yöntemidir. Kontrol amaçlı mamografi düzenli olarak yapılırsa erken tanı olasılığı artar. Memede oluşabilecek en küçük değişiklikler teşhis edilebilir ve tedaviye daha erken dönemde başlanabilir. Her kadının 40 yaşından itibaren her yıl düzenli olarak mamografi yaptırmaları önerilir.
Kişisel risk faktörlerinin varlığında tarama mamografisine daha erken yaşta başlanabilir.
Tanı amaçlı mamografi: Memede şikâyeti bulunan kadınlarda ya da tarama amaçlı mamografi çekiminde memedesaptanan normal dışı oluşumlar nedeniyle takip edilen kadınlarda yapılan incelemedir. Tanı amaçlı mamografi elde edilen bulgular üzerine uygulandığı için ek görüntülemelere ihtiyaç duyulabilir ve daha uzun sürebilmektedir. Bu mamografide amaç problemli olduğu düşünülen oluşumun natürü hakkında bilgi vererek izlenecek yol ile ilgili bir algoritma oluşturulmasıdır.
Memenin görüntülenmesinde kullanılan çeşitli mamografi türleri bulunmaktadır. Gelişen teknolojik imkanlar ile, görüntüleme yöntemlerinin kalitesi ve yanlış negatiflik oranları (kanseri atlama) veya yanlış pozitiflik oranları (yanlış kanser alarmı ve gereksiz biyopsiler) düzelmektedir. Yıllardır kullanılan konvansiyonel (geleneksel) mamografiye ek olarak son yıllarda her geçen gün daha çok artan sıklıkta digital mamografi ve tomosentez ile mamografi çekimleri söz konusudur. Digital mamografi ve tomosentez ile daha kesin sonuçlar alınabileceği bildirilse de, kalibrasyonu yapılmış ve usulüne uygun standart mamografi ile de benzer sonuçların elde edilebileceği savunulmaktadır.
Meme görüntüleme yöntemlerinin bir çeşidi olan bu yöntem meme kanseri teşhis ve tanı aşamasında temel olarak kullanılan yöntemdir. Elektronik algılayıcılar ile dijital ortamda elde edilen görüntüler yüksek çözünürlüklü programlar yardımı ile değerlendirilmeye alınır. Bu programlar ile büyütme, ölçüm yapılması ve görüntü kalitesinin ayarlanması gibi birçok işlem yapılabilir.
Hızlı bir şekilde memenin bir bütün olarak görüntüsünü almayı sağlayan dijital mamografi sonuçların dijital ekranda eş zamanlı olarak kontrol edilmesine olanak sağlar. Mevcut dijital kamera seçenekleri ile meme görüntüleri ayrıntılı bir şekilde dijital ekranlardan incelenebilir.
Dijital Mamografinin En Büyük Avantaları;
Bu işlemlerde kişilerin maruz kaldığı radyasyon oranının daha az olması,
Küçük ayrıntılara bile ulaşılıyor olması,
Erken tanı adına etkili bir çözüm olması,
Ayrıntılı çekim yapıldığı ve görüntülerin dijital ekranlara kaydedilebilme imkânı bulunduğundan dolayı gereksiz yere mamografinin yeniden tekrarlanmaması,
Mamografi sırasında memelerin sıkışması ve acıması durumunun dijital mamografide daha az olması,
Görüntülerin dijital ortamlarda arşivlenebilmesi ve sistem üzerinden farklı uzmanlara gönderilebiliyor olmasıdır.
Dijital mamografi, tanı konmasında problem olduğu düşünülen vakalarda önerilir.
Dijital Mamografi Kimlere Uygulanabilir?
Genç kadınlar (<50 yaş),
Menopoza girmemiş olan kadınlar,
Meme yapısı yoğun olan kadınlar,
Geçirilmiş meme cerrahisi öyküsü bulunan kadınlar,
Meme protezli hastalar,
Farklı nedenlere bağlı olarak meme içyapısının zor değerlendirildiği kadınlara dijştal mamografi uygulabilir.
Seri görüntüler elde edebilmek için kullanılan yöntemde memenin iç yapısı dokulara ayrıştırılarak görüntülenir. Bazı durumlarda memenin iç kısmında yer alan dokuların yoğun olması kanserli kitlerin görüntülenmesini zorlaştırabilir. İnce kesitlerle alınan seri görüntüler, çekim hatalarının ortadan kalmasına ve daha ayrıntılı görüntü elde edilmesine olanak sağlar. Mamografi cihazlarının 2 boyutlu çekim yapması sebebiyle bazı meme kanseri hastalarında tanıda güçlük olabilmektedir, burada en önemli problem, üst üste binen oluşumların 2 boyutlu değerlendirmede net olarak yorumlanamamasından kaynaklanır. Bu sebeple gelişen teknoloji ile tomosentezde mamografi yöntemi ile elde edilen görüntüler 3 boyutlu olarak görüntülenir ve bu şekilde yapılan uygulama ile meme net olarak görüntülenebilir. Tomosentez mamografi yönteminde milimetrik kesitler ile kanser teşhis oranlarının artabildiği bildirilmektedir.
Yoğun meme dokusuna sahip olan kadınlarda diğer yöntemlerde oluşan hataların bu yöntemde daha az olması ve hata payını büyük oranlarda düşürmesi,
Bu yöntem ile sabit bir görüntü dışında seri görüntüler elde edilmesinden dolayı, mevcut görüntüler ışığında daha detaylı incelemelerin yapılabilmesi ve hata oluşma riskinin azalması,
Daha net sonuçlar elde edildiğinden, gereksiz biyopsi gibi girişimsel işlemlerin oranının azalması,
Meme sıkıştırma işleminin klasik yönteme göre daha az olması,
Klasik yöntemlere oranla toplamda alınan radyasyon miktarının daha az olması tomosentezli dijital mamografinin en büyük avantaları olarak sayılabilir.
Mamografi çektirmeye gitmeden önce meme bölgesine herhangi bir krem sürülmesi veya deodorant kullanılması görüntü kalitesini düşürebilir. Bundan dolayı mamografi işleminden önce herhangi bir kozmetik ürün kullanılmamalıdır. Bunun dışında kaliteli görüntü alınabilmesi için memelerin bir miktar sıkıştırılması gerekir. Sıkıştırılma işleminde memelerde daha fazla acı hissedilmemesi için adet döneminden sonraki, memelerin hassas olmadığı dönemde mamografi çektirilmesine özen gösterilmelidir. Her ne kadar mamografi sırasındaki sıkıştırılma işlemi esnasında acı duyulduğu düşünülse de işlem memelerde herhangi bir acı oluşturmamakta sadece meme üzerinde basınç oluşmasına neden olmaktadır.

Tedaviniz bittikten sonra tüm takip randevularınıza gitmeniz çok önemlidir. Bu randevularda doktorunuz belirtiler hakkında sorular soracak, fizik muayene yapacak, kan testleri veya röntgen filmi gibi görüntüleme tetkikleri isteyecektir. Kanserin yinelemesi veya yayılmasının saptanması ile bazı tedavilerin yan tesirlerinin ortaya çıkarılması için takip gereklidir. Kafanızdaki soruları doktorunuza sormanız ve varsa endişelerinizi görüşmeniz için iyi bir fırsattır.
Hemen hemen her kanser tedavisinin yan tesirleri vardır. Bazıları birkaç haftadan birkaç aya kadar sürebileceği gibi, bazıları ise kalıcı olabilir. Sizi rahatsız eden herhangi bir belirti veya yan tesiri tedavi ekibinize anlatmaktan çekinmeyin, ancak bu sayede bunların tedavisi için size yardımcı olabilirler.
Tedavi bittikten sonra tüm takip randevularına gelmeniz çok önemlidir. Karşılaştığınız ağrı, iştahsızlık, kilo kaybı, adet dönemlerindeki değişiklikleri, olağan dışı vajinal akıntı veya bulanık görüntü gibi değişiklikleri veya bitmeyen baş ağrılarını, baş dönmelerini, nefes darlığını, öksürük, sırt ağrılarını ya da sindirim problemlerini doktorunuza mutlaka anlatınız.
Başlangıçta bu randevular her 3 ile 6 ayda bir yapılır. Kansersiz geçen süre uzadıkça randevuların sıklığı da azalır. Beş yıl sonra ziyaretler genellikle yılda bire iner. Sağlam meme ile lumpektomi yapılan memenin düzenli olarak mamografilerini çektirmeye devam etmelisiniz.
Antiöstrojen kullanıyor iseniz her yıl kadın-doğum muayenesi yaptırmalısınız. Anormal vajinal kanamanız oluyorsa bunu mutlaka doktorunuza belirtmeniz gerekir, çünkü antiöstrojenler rahim kanseri riskini arttırır. Aromataz inhibitörleri kullanıyorsanız kemik yoğunluğunuzu ölçtürmelisiniz.
Kanserin yinelediğine işaret eden herhangi bir bulgu olduğunda doktorunuz daha fazla test yapılmasını isteyebilir. Kanser yinelerse, cerrahi tedavi, radyoterapi, hormon tedavisi veya kemoterapi uygulanabilir.
Lenfödem, meme kanseri tedavisinden sonra sıvı birikmesi sebebiyle kolda meydana gelen şişliktir. Bunun ortaya çıkışının izlenmesi önemlidir, ancak hangi hastalarda lenfödem gelişeceğini söylemek biraz zordur. Cerrahiden hemen sonra oluşabileceği gibi, aylar, hatta yıllar sonra da ortaya çıkabilir.
Tedavi ile lenfödem genellikle önlenebilir veya kontrol altında tutulabilir. Etkilenen bölge tarafındaki kolda enfeksiyon veya yaralanma olması lenfödeme yol açabilir veya var olan lenfödemi kötüleştirebilir. El veya kolunuzdaki herhangi bir şişlik, sertlik veya yaralanmayı doktorunuza belirtiniz. Bu sorunların engellenmesine yardımcı olabilecek çeşitli önlemler vardır. Örneğin bazı doktorlar, lenf bezi cerrahisi veya radyoterapi uygulanan taraftaki koldan kan alınmamasını ve o koldan tansiyon ölçtürülmemesini önermektedirler.
Erken evre meme kanserinde güncel tedavi yaklaşımları, sağkalımı artırmış, rekürrensi azaltmıştır.
2003′de Aromataz İnhibitörleri (AI) nin etkisini araştıran bir çalışmanın ön sonuçları yayınlandı. Buna göre AI standart adjuvan tedavisini tamamlamış kadınlarda rekürrens riskini önemli ölçüde azaltmaktaydı. HR+, standart adjuvan antiöstrojen tedavisini tamamlamış 5000′ den fazla kadın, tedavinin sonlanmasından sonraki 3 ay içinde AI alanlar veya plasebo alanlar olarak randomize edildiler. 30 aylık izlem süresi sonundaki değerlendirme bulgularına göre AI relatif rekürrens riskinde %42 azalma sağladı. AI, uzak yayılım riskini de azaltmaktaydı ve lenf nodu tutulumu olan hastalarda genel yaşam süresini önemli ölçüde iyileştirdi.
Sonuç olarak AI, 5 yıllık standart adjuvan antiöstrojen tedavisini tamamlayan grupta, hastalıksız sağkalımda anlamlı derecede düzelme sağlamaktaydı. Lokal yineleme, kontrlateral olaylarda anlamlı derecede azalma, nod pozitif grupta genel sağ kalımda önemli düzelme sağlamaktaydı. AI adjuvan uygulamada genel sağ kalım avantajı kanıtlanmıştır. Klinik çalışmalardan elde edilen sonuçlara göre, ASCO tedavi kılavuzlarında standart adjuvan tedavisini tamamlayan hastalarda AI tedavisinin 2,5 yıla kadar uzatılması önerilmekle birlikte, bir çalışma sonucuna göre 5 yıllık antiöstrojen tedavisinden sonra hastalıksız postmenapozal kadınlarda 4 yıla kadar uzatılmış AI tedavisinin güvenilir ve klinik olarak etkili olduğu belirtilmektedir. AI’ yle tedavinin 10 yıla kadar uzatılmasının rekürrens riskini önlemedeki etkilerini araştıran çalışmalar halen sürmektedir. Tüm bu yakın klinik çalışmalardan elde edilen verilere bakıldığında, Amerikan Kanser Derneği ve St.
Gallen Uluslararası Konsensus Paneli uzatılmış adjuvan tedavide AI’ inin kullanılmasını önermektedir.

Kanser tanısı ve tedavisinden bir süre sonra, kendinizi yeni bir doktorun muayenehanesinde bulabilirsiniz. Eski doktorunuz taşınmış veya emekli olmuş olabilir veya siz taşınmış ya da başka bir nedenle doktorunuzu değiştirmiş olabilirsiniz. Yeni doktorunuza tanı ve tedavinizle ilgili tüm ayrıntıları anlatmanız çok önemlidir.
Aşağıdaki bilgilerin elinizin altında olduğundan emin olunuz;
Kanser olmak ve tedaviyle uğraşmak çok zaman alıcı ve duygusal açıdan çökertici olabilir ancak yaşamınıza yeni bir açıdan bakma fırsatı da yaratabilir. Uzun vadede sağlığınızı nasıl koruyacağınızı düşünebilirsiniz.
Kanser olduğunuzu öğrenmeden önceki yaşamınızı düşünün. Sağlığınızı olumsuz etkileyebilecek şeyler yapıyor muydunuz? Belki de çok miktarda alkol alıyor, gereğinden fazla yemek yiyor, sigara içiyor ya da sık egzersiz yapmıyor olabilirsiniz.
Şimdi kendinizi suçlu hissetme veya kendinizi ayıplama zamanı değil. Aksine, yaşamınızın geri kalanını olumlu etkileyebilecek değişikliklere başlayabilirsiniz. Kendinizi sadece iyi hissetmekle kalmayacak, aynı zamanda daha sağlıklı olacaksınız.


Meme kanseri, süt bezleri veya sütü memebaşına taşıyan kanalları döşeyen hücrelerden gelişiyor. Nedeni tam olarak bilinmemekle birlikte, genetik yatkınlık oluşturan gen mutasyonu meme kanseri riskini artırıyor.
Meme kanseri, memenin süt bezlerinde ve üretilen sütü meme başına taşıyan kanalları döşeyen hücreler arasında, çeşitli etkenler sonucu kontrolsüz şekilde çoğalan ve başka organlara yayılma potansiyeli taşıyan hücrelerden meydana gelen tümöral oluşumdur.
Meme kanserine hangi etkenlerin neden olduğu kesin olarak bilinmiyor. Ancak günümüze kadar yapılan çalışmalarda, yüksek olasılık gösteren bazı faktörler belirlenmiş bulunuyor. Bazı kadınlarda genetik yatkınlık oluşturan gen mutasyonları (genlerde kansere eğilim yaratan bozukluklar) meme kanseri riskini artırırken, diğerleri kadın olmak dışında bir risk faktörü taşımıyor.
Meme kanserinden ölüm oranlarının en yüksek olduğu ülkeler Kuzey Avrupa’da bulunuyor. Bu ülkelerde oran, 100 binde 22.6. Çin ve Japon kadınların meme kanserinden ölüm oranları, Kuzey
Avrupalı kadınların tam aksine, en düşük seviyede. Bu oran Çin’de 100 binde 5.6 iken Japonya’da 8.3.
ABD’de tüm yaşamı boyunca her 8 kadından biri, meme kanserine yakalanıyor. 2008 yılında ABD’de 182 binden fazla kadına meme kanseri teşhisi kondu. 40 bin civarı kadın da meme kanseri nedeniyle hayatını kaybetti. Ancak bütün bu üzücü istatistiklerin yanı sıra, yüz güldüren sonuçlar da var.
Bugün ABD’de 2.5 milyon yaşayan, tedavi uygulanmış sağlıklı meme kanserli hasta bulunuyor. 40 yaş üzeri kadınlarda mamografik tarama programlarının artmasının ve menopozdaki kadınlara önerilen hormon replasman tedavilerinin gittikçe azalmasının, meme kanseri tedavisindeki başarıyı artırdığı düşünülüyor.
Meme kanseri en sık kadınlarda görülüyor. Erkeklerde görülme oranı, yüzde 1’den daha az.
Meme kanseri çoğunlukla 50 yaş ve üzerinde görülüyor. 35 yaş ve altında rastlanma sıklığı daha az. 2000-2004 yılları arasındaki Amerikalı kadınlardaki meme kanseri insidansı 30-34 yaş grubunda 100 binde 25 iken, 45-49 yaş grubunda 100 binde 190’a ve 70-74 yaş grubunda ise 100 binde 455’e yükseliyor. Herediter (kalıtsal) meme kanseri veya genetik bozukluklar nedeniyle oluşmuş meme kanserleri genç yaşlardaki kadınlarda daha sık görülüyor.
Özellikle anne tarafından 1. derece akrabasında (anne, teyze, anneanne, kızı) meme kanseri hikayesi olması önemli bir risk faktörü kabul ediliyor. Bu akrabaların meme kanserine menopoz öncesi yakalanmaları ve/veya çift taraflı meme kanseri olmaları, riski daha da artıyor.
Bir kadın ilk adetini ne kadar erken görürse (örneğin 12 yaştan önce) ve menopoza ne kadar geç girerse (örneğin 55 yaş), meme kanserine yakalanma riski o kadar artıyor. Doğum kontrol hapı kullanmanın da, çok düşük oranda olsa bile meme kanseri riskini artırdığı düşünülüyor.
Menopoz dönemindeki, sıcak basması gibi sorunların önlenmesi amacıyla kadın hastalıkları ve doğum uzmanlarınca uzun süreli reçete edilen (5 yıl veya daha fazla süreyle) östrojen ve medroksiprogesteron asetat içeren kombine hormon ilaçları, meme kanseri riskini sadece östrojen içeren hormon ilaçlarına kıyasla daha çok artırıyor.
Meme biyopsilerinde saptanan orta dereceli hiperplaziler meme kanseri riskini 1,5-2 kat (hafif derecede), atipik duktal hiperplazi 3-5 kat (orta derecede) ve lobüler karsinoma in situ (yayılma göstermeyen) veya aile hikayesi ile beraber atipik duktal hiperplazi ya da lobüler hiperplazi varlığı riski 8-10 kat (yüksek derecede) artırıyor.
Bir kadının bir memesinde daha önce kanser gelişmiş olması, ileride diğer memesinde de kanser gelişmesi riskini yaklaşık 2 kat artırıyor.
Çocukluk çağında başka kanserler nedeniyle (lenf kanseri vb.) göğüs ışınlaması geçirenlerde, meme kanseri görülme sıklığı artıyor.
Yağ bakımından zengin beslenme şekli ve kilo alma, özellikle menopozdaki kadınlarda meme kanseri riskini artırıyor. Alkol kullanımı (günde bir kadehten fazla) yine riski artırırken, sigaranın etkisi hala tartışılıyor. Düzenli egzersiz ve fiziksel aktiviteninse meme kanseri riskini azalttığı biliniyor.
Herediter (kalıtsal) meme kanseri genleri (BRCA1 ve BRCA2) tüm meme kanserlerinin yüzde 5-10’unu oluşturuyor.
YANLIŞ
Kişinin ailesinde meme kanseri öyküsü yoksa kanser riski yoktur.
DOĞRU
Meme kanseri olan kadınların yüzde 75’inin ailesinde meme kanseri öyküsü bulunmuyor. ‘Kadın’ olmak tek başına meme kanseri riski taşımak anlamına geliyor.
Tüm bu risk faktörlerinin yanı sıra yaşam tarzında belli başlı standartları oluşturmuş olan kişilerin meme kanserine yakalanma oranının da düşük olduğu gözlemlenmiştir. Hayvansal gıdalardan uzak duran, sebze ve meyve tüketimine ağırlık veren, ideal kilosunu korumak için beslenmesine özen gösteren ve düzenli olarak spor yapmakta olan kadınlar meme kanseri konusunda daha düşük bir riske sahiptir. Aynı zamanda doğum kontrol hapının da meme kanserine sebep olduğu gibi toplum içerisinde yaygın bir inanış bulunmaktadır. Ancak yapılan araştırmalar doğum kontrol hapının meme kanseri üzerinde herhangi bir olumlu ya da olumsuz etkisinin olmadığını göstermektedir. Meme kanserinden korunabilmek için kadınlar,
Kalıtsal ya da ailevi herediter meme kanserleri tüm hastaların yaklaşık olarak yüzde 5 – 10’unda gözlemlenmektedir. Bu kanser türünün oluşmasından sorumlu olan BRCA 1 ve BRCA 2 adlı iki adet gen bulunmaktadır. BRCA 1 genine sahip olan kadınlar 70 yaşına kadar % 85 oranında meme kanseri risk grubu içerisinde bulunmakta, aynı zamanda % 45 oranında ise over yani yumurtalık kanseri riskine yakalanabilme ihtimaline sahip olmaktadırlar. BRCA 2 genini taşımakta olan kadınlarda ise meme kanserine yakalanma oranı 70 yaşına kadar % 84, yumurtalık kanseri riski ise % 76 olarak belirlenmiştir. Bu nedenle aile geçmişlerinde meme kanserine yakalanan yakın akrabaları bulunan kadınlar, diledikleri takdirde genetik testlerle bu genlere sahip olup olmadıklarını öğrenebilir ve uygulanan tedavilerle sahip oldukları meme kanseri riskini azaltabilirler.
BRCA 1 ve BRCA 2 genlerine sahip olan kişilere, 18 yaşından itibaren düzenli olarak meme muayenesi yapılmaktadır. Aynı zamanda 25 ve 35 yaş arasında düzenli olarak 6 ayda bir klinik meme muayenesi yapılmalı, mamografi çekilmeli (hastaya göre karar verilir), yıllık olarak ise meme MR’ı çekilmelidir. Tüm bunlarla birlikte risk oluşturan genleri taşıyan kişiler 30 – 35 yaşından itibaren yumurtalık kanseri için de gerekli olan tetkiklerini düzenli olarak 6 ayda bir yaptırmalıdırlar.
BRCA 1 ve BRCA 2 genlerine sahip olan kişilere risk faktörlerini azaltmak için uygulanabilecek bazı tedavi seçenekleri bulunmaktadır. Bu tedavi seçeneklerinin başında ise tamoksifen veya raloksifen gibi östrojen hormonunu baskılayan ilaç kullanımları bulunmaktadır. Daha önce de belirttiğimiz gibi östrojen hormonuna uzun bir süre boyunca maruz kalmak kadınlarda meme kanseri riskini arttırmaktadır. Bu nedenle östrojen hormonunu baskılayan bu ilaçlar sayesinde risk azaltılabilmektedir. İlaç kullanımının dışında meme kanserigeni taşıyan kişilere cerrahi operasyon uygulaması da yapılabilmektedir. Cerrahi operasyonla çift taraflı olarak yumurtalıklar ve memeler çıkartılmaktadır. İlaç kullanımı meme kanseri riskini % 50 oranında azaltmaktadır. Yumurtalıkların cerrahi operasyonla çıkartılması da meme kanseri riskini % 50 oranında azaltmakta, memelerinde çıkartılması ise risk oranında % 90 bir azalma meydana getirmektedir.
Çeşitli tipleri olan meme kanseri temel olarak iki ana gruba ayrılmaktadır.
Yayılma göstermeyen bir meme kanseri türü olan noninvaziv kanserler, kendi içerisinde duktal karsinoma in situ ve lobüler karsinoma in situ olmak üzere ikiye ayrılmaktadır. Lobüler karsinoma in situ her iki memede de meme kanseri riskini 8 – 10 kat arttırmaktadır. Bu tür hastalar yakından izlenmekte ve önlem olarak tamoksifen gibi koruyucu ilaçlar verilmektedir. Aynı zamanda her iki meme dokusu da cerrahi operasyonla çıkartılabilmektedir. Meme dokusu çıkartıldıktan sonra estetik operasyonla protez ya da benzeri cerrahi rekonstrüktif işlemler uygulanabilmektedir.
İn situ duktal kanserler muayene sırasında kendisini belli etmemektedir. Mamografi ile tespit edilen düzensiz ve ufak boyutlu kireçlenme bulgusu ya da kanlı, şeffaf meme başı akıntısı ile kendisini göstermektedir. İSDK, kitle oluşturmadığı için tel ya da radyoaktif maddelerle kolaylıkla işaretlenerek çıkartılabilmektedir. Kanser tek odaklı ise etrafında temiz doku bırakılarak çıkarılmakta, yani meme koruyucu cerrahi ile tedavi edilebilmektedir. Geri kalan meme dokusuna radyoterapi yapılarak ilerki yıllarda hastalığın tekrar etme şansı minimuma indirilmektedir. Eğer in situ duktal kanser memede yaygın olarak bulunuyor ise, tüm meme dokusunun çıkartılması işlemi uygulanır ve bu durumda da tamamen iyileşme görülmektedir. Tüm meme dokusunun alınacağı hastalarda eş zamanlı olarak yeni meme onarımı da yapılabilmektedir.
Sütü memenin başından dışarı taşıyan kanallardaki hücrelerde görülen ve en çok karşılaşılan kanser türüdür. Kaynağını aldığı bölgeye göre çok genel olarak ikiye ayrılabilir. Süt üreten bezlerde görülmekte olan kanser türü lobüler karsinom, süt kanallarını döşeyen hücrelerden kaynaklanan kanser türüne ise duktal kanser denilir.
Tüm meme kanseri tipleri erken teşhis edilmesi sayesinde kolayca tedavi edilebilmektedir. Bu nedenle belirli risk faktörlerine sahip olan kadınların düzenli olarak gerekli tetkiklerini yaptırması gerekmektedir.

Meme kanseri kadınlarda en sık görülen kanser ve kanserden ölüm nedenidir. Tüm jinekolojik tümörlerden 3 kat daha fazla görülür; oranı devamlı artarak 1960 yılından günümüze dek 20 kişide 1 kişiden, 8 kişide 1 kişiye oranına yükselmiştir.
Kadınlarda çok yaygın bir hastalık olan meme kanserinin kesin nedeni hâlen bilinmemektedir.
Amerikan Kanser Birliği her yıl 200.000’den fazla yeni meme kanseri tanısı konulduğunu ve 40.000’den fazla meme kanserli hastanın bu hastalıktan öleceğini tahmin etmektedir.
Meme kanseri yalnızca kadınlarda rastlanan bir hastalık değildir. Meme kanseri olan insanların 99 tanesi kadın 1 tanesi erkektir. Amerikan Kanser Birliği, yılda 1.500 – 2.000 arasında erkeğin bu hastalığa yakalanacağını tahmin etmektedir. Erkeklerde, memedeki kitlelerinin değerlendirmesi, kadınlardaki gibidir ( mamografi, ultrason ).
Meme kanseri oranı 20 li yaşlarda çok düşüktür; kademeli olarak artar,; 45-50 yaş arasında sabit bir oranda görülür; 50 yaşından sonra ciddi bir şekilde artış gösterir. Meme kanseri tanısı konan kadınların yüzde 50 sinin 65 yaşından büyük olması, bir kadının yaşamında yıllık incelemelerin ne denli önemli olduğunu gösterir. Ülkemizde yaptığımız bir çalışmada, tüm meme kanserlerinin %20’sinin 40 yaşından küçük kadınlarda görüldüğü tespit edilmiştir. Amerika ve Avrupa’da bu oran %5 kadardır. Demek ki, ülkemizde genç kadınlarda da meme kanseri sık görülmektedir.
Meme kanseri hastadan hastaya farklı özellikleri olan (heterojen) bir hastalıktır. Farklı kadınlarda, farklı yaş gruplarında, tümördeki farklı hücre yapısı ve özellikleri ile her hastada farklı şekilde davranmaktadır (farklı biyolojik davranış). Genç kadınlarda(40 yaşından küçük) daha hızlı seyretmektedir. Bu nedenle, bunlarda daha yoğun bir tedavi yapılmaktadır. ileri yaş hastalarda (70 yaşından büyük) meme kanseri, daha yavaş seyirlidir.
Meme içinde kanserleşen bir hücrenin, bir tümör oluşturması ve bir uzmanın muayene sırasında anlamasına ya da radyolojik incelemede belli olmasına kadar hayli uzun zaman geçmesi gerekiyor.
Kadınlar genellikle en az 1 cm. büyüklüğüne ulaşmış bir kitleyi, elle kontrol yöntemi sayesinde fark edebiliyorlar. Günümüzde meme kanserlerinin çoğu kişinin kendisi tarafından bulunuyor.
Kanserli kitleler nispeten sert, düzensiz kenarlı, yüzeyi pürtüklü görünüyor ve meme dokusu içinde rahatça oynatılamıyor. Kanser uzak organlara metastaz (yayılım) yapmışsa bu yayılımlar, nadiren meme kanserinin ilk bulgusunu oluşturuyor. Meme kanserinin sıkça yayılma gösterdiği bölgeler ise kalça ve omurga kemikleri ile akciğer ve karaciğer.
Ancak bazı hastalarda bu belirtilerin hiçbirisi olmuyor ve kanser yalnızca, mamografi incelemesiyle tespit edilebiliyor. Aşağıdaki belirtilerden en az biri varsa, vakit geçirmeden uzmana başvurulması gerekiyor.
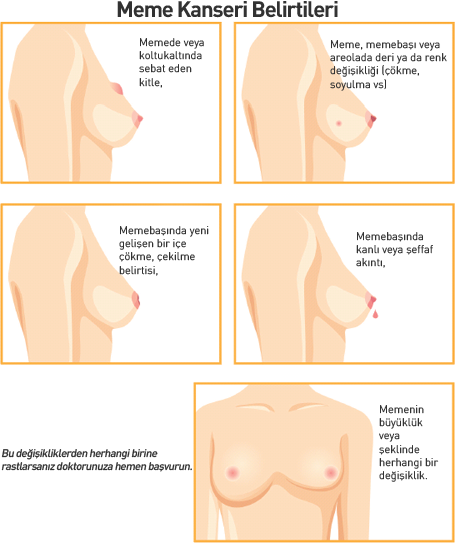
• Memede veya koltukaltında ele gelen kitle (sertlik, şişlik)
• Memebaşından akıntı (tek kanaldan kanlı veya şeffaf renkli)
• Memebaşında içe doğru çekilme, çökme veya şekil bozukluğu
• Memebaşı derisinde değişiklikler (soyulma, kabuklanma)
• Meme cildinde yara veya kızarıklık
• Meme cildinde ödem, şişlik ve içe doğru çekintiler olması (portakal kabuğu görünümü)
• Memede büyüme, şekil bozukluğu veya asimetri ya da renginde değişiklik (kızarıklık vs.)
Tüm kanser türlerine bağlı ölümler arasında, meme kanserine bağlı ölümler, ikinci sırada yer alıyor. İlk sırada, akciğer kanseri bulunuyor. Türk İstatistik Kurumu (TUİK) 2007 verilerine göre, 70 milyonu aşan ülkemizde, 100 bin kadından 22’si meme kanserine yakalanıyor. Meme kanserinden ölüm oranı 100 bin kadında yaklaşık 10 kişi olarak belirtiliyor. (https://www.tuik.gov.tr)
Erken adet ve geç menopoz : 12 yaşından önce ilk adeti görmek ve 55 yaşından sonra menopoza girmek meme kanseri riskini arttırır.
Doymuş yağ oranı yüksek besinlerle beslenme : Yağların cinsleri önemlidir. Kanola yağı ve zeytinyağı gibi tek bağlı doymamış yağlar meme kanseri riskini arttırmazken, mısırözü yağı, hayvansal yağlar ve kırmızı et riski arttırır.
Meme kanserinde aile hikayesi : Aile hikayesinde meme kanseri olanlar hastalığın oluşması bakımından yüksek risk altındadır. Meme kanseri olan kadınların ancak %15’inde aile hikayesi pozitiftir. Aile hikayesinde özellikle anne, kız ve kız kardeşten oluşan birinci dereceden akrabalarda meme kanseri olması risk oluşturmaktadır. Ancak, teyze, hala, anneanne, babaanne gibi 2. derece akrabalarda da meme kanseri olması dikkate alınmalıdır. Aile hikayesi olan ve akrabası menopoz öncesi meme kanserine yakalanan kadınlar, mamografi çektirmeye aile bireylerinin teşhis yaşından 10 yıl önce başlamalıdır. BRCA-1 ve BRCA-2 gen testleri, ancak doktorunuz tarafından önerildiği zaman yaptırılmalıdır.
Geç, ya da hiç doğum yapmamış olmak : Hiç doğum yapmamak veya 30 yaşından sonra doğurmuş olmak meme kanseri riskini artırmaktadır.
Alkol : Günde 2 kadehten fazla alkol tüketimi.
Östrojen tedavisi : Çoğu çalışma, 5 yıldan daha uzun hormon replasman tedavisinin meme kanseri riskini artırdığını göstermektedir. Ancak bu çalışmalar, östrojen alımının osteoporoz , kalp hastalığı, Alzheimer ve kolon kanseri riskinin azalmasına neden olduğunu da vurgulamaktadır. Biz, çok mecbur kalınmadıkça, menopoz tedavisi için hormon verilmesini önermemekteyiz.
Geçmiş meme kanseri hikayesi : Önceden meme kanseri olmuş hastaların eğer korunmuş ise aynı meme ve diğer memesinde , alınmış ise diğer memesinde de kanser gelişme riski vardır. Meme kanseri teşhisinden sonra klinik izlemenin sebebi, sadece aynı hastalığın yeniden oluşmasını değil, aynı zamanda ortaya çıkabilecek yeni bir kanseri erken teşhis etmektir.
Kadın : Kadın olmak meme kanseri için bir risk etmenidir.
Başka hastalık için ışın tedavisi : Göğüs duvarına başka bir hastalık için ışın tedavisi uygulanan hastalar yaklaşık 10 yıl sonra yüksek meme kanseri riskine sahip olur. Bu gruptaki hastalarda erken teşhise önem verilmelidir.
Şişmanlık (Obezite) : Özellikle menopoz sonrası kilo alınması ve şişmanlık, meme kanseri riskini artırmaktadır.
Kadınlar, meme kanserine yakalanma riskini doktolarıyla konuşmalı; ne zaman kontrollere başlanacağını ve kontrollerin hangi sıklıkta yapılması gerektiğini doktorlarına sormalıdır. Bu kararlar, diğer tıbbi kararlar gibi, kadının gereksinimleri doğrultusunda verilmelidir. Taramanın, hastalık belirtileri ortaya çıkmadan önce gerçekleştirilmesi, önemlidir. Tarama, doktorun kanseri çok erken saptamasını ve ona göre davranmasını mümkün kılar. Kanser erken saptandığında, tedavi çok daha etkili olur.
Meme kanserini erken bulmak için NCI şunları önerir
Mamografi taramaları meme kitlelerini, çoğunlukla, hissedilmeden önce gösterebilir. Aynı zamanda, kalsiyum birikmelerini de gösterebilir. Kalsiyum birikmelerine, microcalcification denir. Bunlar, kanser belirtisi olabilir. Eğer doktor mamografide olağandışı bir alan görürse daha fazla resim çekilmesini isteyebilir. Ek olarak biyopsi de isteyebilir. Biyopsi, kanserin varlığından emin olmak için tek yoldur. Mamografi, doktorun kanseri erken teşhis etmesi için en iyi araçtır.
Kadınlar, şu noktaları göz ardı etmemelidir
Mamografi çekiminde , diş röntgenlerindeki ve rutin röntgenlerdeki gibi, çok az dozda radyasyon kullanılır. Her ne kadar yararları olası risklerine göre daha ağır bassa da, sürekli röntgene maruz kalmak, zararlı olabilir. Kadının her seferinde röntgenin gerekliliğini ve vücudunun diğer bölümlerinin korunup korunmayacağını doktoruna sorması uygun olur.
Kadın kendi kendine meme muayenesi yaptığında, her kadının göğsünün farklı olduğunu, yaşlanmadan, adet, doğum, menopoz ve doğum kontrol haplarından ve diğer hormonlardan dolayı değişiklikler olabileceğini bilmelidir. İki memenin birbirinden farklı olması, doğal bir olgudur. Adet döngüsünden önce veya adet döngüsü sırasında memelerin şiş ve hassas olması da, yaygındır.
Kadınların kendi kendine meme muayenesi sırasında veya başka bir zamanda olağandışı bir durum fark etmeleri halinde, doktorlarına başvurmaları gerekir.Kendi kendine meme muayenesinin, düzenli mamografi çektirilmesinin ve doktor muayenehanesinde meme muayenesinin yerini tutmayacağını unutmamak gerekir.
Doktor muayenehanesinde / klinikte meme muayenesi sırasında doktor, kadının göğsünü ayakta, otururken ve yatarken inceler. Muayene, kadının kolu kafasının üzerindeyken, vücudunun yanında sarkmışken ve belindeyken yapılır. Doktor, memelerdeki beklenmedik boyut ve şekil de dahil olmak üzere, memeler arasındaki farklılıklara bakar. Her memede kızarıklık, çukur ve olağandışı diğer işaretleri kontrol eder. Memebaşlarını, bir akıntının olup olmadığını kontrol etmek için, sıkabilir.
Olası kitleleri bulmak için parmaklarıyla, önce tüm göğsü, sonra koltukaltını, köprücük kemiğinin önce bir tarafını sonra diğer tarafını kontrol eder.. Göğse yakın lenf nodlarının şiş olup olmadığına bakar. Tüm muayene, yaklaşık 10 dakika sürer.

Erken adet ve geç menopoz : 12 yaşından önce ilk adeti görmek ve 55 yaşından sonra menopoza girmek meme kanseri riskini arttırır.
Doymuş yağ oranı yüksek besinlerle beslenme : Yağların cinsleri önemlidir. Kanola yağı ve zeytinyağı gibi tek bağlı doymamış yağlar meme kanseri riskini arttırmazken, mısırözü yağı, hayvansal yağlar ve kırmızı et riski arttırır.
Meme kanserinde aile hikayesi : Aile hikayesinde meme kanseri olanlar hastalığın oluşması bakımından yüksek risk altındadır. Meme kanseri olan kadınların ancak %15’inde aile hikayesi pozitiftir. Aile hikayesinde özellikle anne, kız ve kız kardeşten oluşan birinci dereceden akrabalarda meme kanseri olması risk oluşturmaktadır. Ancak, teyze, hala, anneanne, babaanne gibi 2. derece akrabalarda da meme kanseri olması dikkate alınmalıdır. Aile hikayesi olan ve akrabası menopoz öncesi meme kanserine yakalanan kadınlar, mamografi çektirmeye aile bireylerinin teşhis yaşından 10 yıl önce başlamalıdır. BRCA-1 ve BRCA-2 gen testleri, ancak doktorunuz tarafından önerildiği zaman yaptırılmalıdır.
Geç, ya da hiç doğum yapmamış olmak : Hiç doğum yapmamak veya 30 yaşından sonra doğurmuş olmak meme kanseri riskini artırmaktadır.
Alkol : Günde 2 kadehten fazla alkol tüketimi.
Östrojen tedavisi : Çoğu çalışma, 5 yıldan daha uzun hormon replasman tedavisinin meme kanseri riskini artırdığını göstermektedir. Ancak bu çalışmalar, östrojen alımının osteoporoz , kalp hastalığı, Alzheimer ve kolon kanseri riskinin azalmasına neden olduğunu da vurgulamaktadır. Biz, çok mecbur kalınmadıkça, menopoz tedavisi için hormon verilmesini önermemekteyiz.
Geçmiş meme kanseri hikayesi : Önceden meme kanseri olmuş hastaların eğer korunmuş ise aynı meme ve diğer memesinde , alınmış ise diğer memesinde de kanser gelişme riski vardır. Meme kanseri teşhisinden sonra klinik izlemenin sebebi, sadece aynı hastalığın yeniden oluşmasını değil, aynı zamanda ortaya çıkabilecek yeni bir kanseri erken teşhis etmektir.
Kadın : Kadın olmak meme kanseri için bir risk etmenidir.
Başka hastalık için ışın tedavisi : Göğüs duvarına başka bir hastalık için ışın tedavisi uygulanan hastalar yaklaşık 10 yıl sonra yüksek meme kanseri riskine sahip olur. Bu gruptaki hastalarda erken teşhise önem verilmelidir.
Şişmanlık (Obezite) : Özellikle menopoz sonrası kilo alınması ve şişmanlık, meme kanseri riskini artırmaktadır.
Meme kanseri kadınlarda en sık görülen kanser ve kanserden ölüm nedenidir. Tüm jinekolojik tümörlerden 3 kat daha fazla görülür; oranı devamlı artarak 1960 yılından günümüze dek 20 kişide 1 kişiden, 8 kişide 1 kişiye oranına yükselmiştir.
Kadınlarda çok yaygın bir hastalık olan meme kanserinin kesin nedeni hâlen bilinmemektedir.
Amerikan Kanser Birliği her yıl 200.000’den fazla yeni meme kanseri tanısı konulduğunu ve 40.000’den fazla meme kanserli hastanın bu hastalıktan öleceğini tahmin etmektedir.
Meme kanseri yalnızca kadınlarda rastlanan bir hastalık değildir. Meme kanseri olan insanların 99 tanesi kadın 1 tanesi erkektir. Amerikan Kanser Birliği, yılda 1.500 – 2.000 arasında erkeğin bu hastalığa yakalanacağını tahmin etmektedir. Erkeklerde, memedeki kitlelerinin değerlendirmesi, kadınlardaki gibidir ( mamografi, ultrason ).
Meme kanseri oranı 20 li yaşlarda çok düşüktür; kademeli olarak artar,; 45-50 yaş arasında sabit bir oranda görülür; 50 yaşından sonra ciddi bir şekilde artış gösterir. Meme kanseri tanısı konan kadınların yüzde 50 sinin 65 yaşından büyük olması, bir kadının yaşamında yıllık incelemelerin ne denli önemli olduğunu gösterir. Ülkemizde yaptığımız bir çalışmada, tüm meme kanserlerinin %20’sinin 40 yaşından küçük kadınlarda görüldüğü tespit edilmiştir. Amerika ve Avrupa’da bu oran %5 kadardır. Demek ki, ülkemizde genç kadınlarda da meme kanseri sık görülmektedir.
Meme kanseri hastadan hastaya farklı özellikleri olan (heterojen) bir hastalıktır. Farklı kadınlarda, farklı yaş gruplarında, tümördeki farklı hücre yapısı ve özellikleri ile her hastada farklı şekilde davranmaktadır (farklı biyolojik davranış). Genç kadınlarda(40 yaşından küçük) daha hızlı seyretmektedir. Bu nedenle, bunlarda daha yoğun bir tedavi yapılmaktadır. ileri yaş hastalarda (70 yaşından büyük) meme kanseri, daha yavaş seyirlidir.
Kanser, dokuları oluşturan hücrelerdeki değişim ile başlar. Dokular, vücutta organları oluşturur. Organizma ihtiyaç duydukça normal hücreler yeni hücreleri oluşturmak için çoğalır. Hücreler yaşlandığında ölür ve yerlerini yeni hücreler alır. Bazen bu sıralı işlem aksar. Vücut ihtiyaç duymadığı halde yeni hücreler oluşur, yaşlı hücreler de ölmesi gerekirken ölmez ve değişime uğrar.. Bu hücreler, kitle ya da tümör dediğimiz bir yapıyı oluşturur.
Her tümör kanser değildir. Tümörler iyi ya da kötü huylu olabilir.
İyi huylu tümörler, vücutta yayılma özelliğine sahip değildirler. Bunlar vücuttan tekrarlanmayacak bir şekilde çıkarılabilirler.. Kötü huylu tümörlerin hücreleri, yakındaki dokulara ve organlara sıçrayıp onlara zarar verebilir. Kanser hücreleri aynı zamanda tümörden ayrılıp kana ya da lenf sistemine karışabilir. Böylece uzak organlara da yayılıp orada yeni tümörler oluşturabilirler.
Kanserin yayılmasına metastaz denir.
Meme kanseri hücreleri, lenf kanallarına girdiğinde memenin yakınındaki lenf bezlerine yayılabilirler. Uzak organlara yayılım kan yoluyla da olabilir. Kanser yayıldığında ortaya çıkan yeni tümör (metastaz) , ilk tümör gibi aynı anormal hücrelere ve aynı özelliklere sahip olur. Örneğin, eğer meme kanseri kemiğe sıçrarsa kemikteki kanser hücreleri meme kanserinin hücreleridir. Bu hastalık kemik kanseri değil, metastatik meme kanseri olarak isimlendirilir ve tedavi edilir. Doktorlar yeni tümöre “sistemik” ya da “metastatik hastalık” derler.
Herhangi bir belirti bulunmayan kişilerde, kanser gibi hastalıkları bulmak için yapılan test ve muayenelere tarama adı verilir. Meme kanseri ne kadar erken yakalanırsa tedavi şansı o kadar yüksektir. Amaç, kanserlerin belirtilere yol açmadan önce bulunmasıdır. Meme kanserinin boyutu ve ne kadar uzağa yayıldığı hastanın durumunun belirlenmesindeki en önemli faktörlerdir. Birçok doktor, meme kanserlerinin erken saptanmasını sağlayan testlerin her yıl binlerce yaşamı kurtardığını düşünmektedir. Aşağıdaki yönergeler meme kanserinin erken tanı ve başarılı tedavi şansını arttırmaktadır.
Herhangi bir belirti bulunmayan kadınlarda meme kanserlerinin erken tanısı için Amerikan Kanser Derneği aşağıdaki ilkeleri önermektedir.
Mamografi: Kırk yaş ve üzerindeki kadınların her yıl mamografi çektirmeleri ve sağlıklı oldukları sürece de bunu sürdürmeleri önerilmektedir. Mamografiler bazı kanserleri atlasa da, meme kanserlerini saptamak için iyi bir yöntemdir.
Klinik meme muayenesi: Yirmili ve otuzlu yaşlardaki kadınların tercihen üç yılda bir düzenli muayenenin bir parçası olarak bir uzmana klinik meme muayenesi (KMM) yaptırmaları gerekir. Kırk yaşından sonra ise her yıl bir uzman tarafından KMM yapılmalıdır. Mamografiden hemen önce KMM yaptırılması iyi bir fikir olabilir. Kendi memenizin neye benzediğini öğrenmek için bu muayeneden yararlanabilirsiniz.
Meme bilinci ve kendi kendine meme muayenesi (KKMM): KKMM, yirmili yaşlarda başlanabilecek bir seçenektir. Kadınlarla KKMM’nin yararları ve kısıtlılıkları hakkında konuşulmalıdır.
Memelerinin görünümünde veya KKMM’de bir değişiklik fark eden kadınların bunu hemen doktorlarına bildirmeleri gerekir.
KKMM yapmaya karar verdiğinizde, doktorunuz veya hemşirenizin yönteminizin doğruluğunu kontrol etmeleri gerekir. Düzenli aralıklarla KKMM yapıyorsanız memelerinizin normal görünümü ve hissini öğrenmiş olmanız gerekir. Böylece değişiklikleri daha kolay fark edebilirsiniz. En önemlisi aşağıdaki değişiklikleri fark ettiğinizde hemen doktorunuza başvurmanızdır.
Yumru veya şişlik, ciltte tahriş veya çöküntü, meme başının içe çekilmesi, meme başı veya meme derisinde kızarıklık veya pullanma, süt dışında akıntı, memede meydana gelen bu değişikliklerin çoğu kez kanser olmadığının unutulmaması gerekir.
Yüksek riskli kadınlar: Meme kanseri açısından yüksek risk taşıyan kadınlar, en uygun yaklaşımın bulunması için doktorlarıyla görüşmelidir. Bu, mamografilere daha erken yaşlarda başlanması, ek tetkikler yapılması veya daha sık muayene anlamına gelebilir.
Mamografi, memenin röntgen filmidir. Meme problemi olmayan kadınlarda meme hastalığı olup olmadığına bakmak için tarama için bu tetkik kullanılır. Yine meme bulguları olan kadınlarda tanı amacı ile kullanılır.
Mamografi sırasında meme 2 tabaka arasında sıkıştırılarak dokunun düzleştirilmesi ve yayılması sağlanır. Bu basınç sadece birkaç saniye sürmektedir. Biraz rahatsızlık verse de iyi bir görüntü elde etmek için gereklidir. Çok düşük düzeyde radyasyon kullanılır. Birçok kişi X-ışınlarına maruz kalmaktan çekinse de, mamografilerde kullanılan düşük düzeydeki radyasyon meme kanseri riskini arttırmaz.
Mamografi çektirmek için belden yukarıdaki giysilerinizi çıkarmanız gerekir. Örtünmeniz için bir örtü verilecektir. Bir teknisyen (genellikle kadın) memenizi tetkik için doğru biçimde yerleştirecektir. Grafi çekilirken sadece birkaç saniye basınç uygulanmaktadır. Tüm işlem yaklaşık 20 dakika sürmektedir.
Mamografi çekilen her on kadından birinde daha fazla görüntü alınmasına ihtiyaç duyulur, ancak bu kadınların çoğunda meme kanseri yoktur, bu yüzden böyle bir durumla karşılaşırsanız telaşa kapılmayın. Her 1,000 mamografiden sadece bir veya ikisinde kanser tanısı konulmaktadır.
Meme kanseri riski yüksek olan kadınların en iyi yaklaşım için doktorlarıyla konuşmaları gerekir. Daha genç yaşta mamografi çektirmeye başlamaları, daha sık çektirmeleri veya başka testler yaptırmaları yararlı olabilir. Eğer yüksek risk taşıyorsanız doktorunuz ultrasonografi veya MRG (manyetik rezonans görüntüleme) önerebilir.
Klinik meme muayenesi (KMM); doktor, hemşire veya asistan doktor gibi bir uzman tarafından memelerinizin muayene edilmesidir. Bu muayene için belden yukarıdaki giysilerinizi çıkarmanız gerekir. Muayene eden kişi ilk olarak memelerinizin büyüklük veya şeklinde bozukluk olup olmadığına bakacaktır. Daha sonra, parmaklarının etli kısımlarıyla yavaşça dokunarak memelerinizde yumru olup olmadığına bakacaktır. Eğer bilmiyorsanız kendi kendine meme muayenesinin nasıl yapıldığını öğrenmek için bu iyi bir fırsattır.
Kadınların memelerinin normalde nasıl göründüğünü ve hissedildiğini bilmeleri ve herhangi bir değişikliği hemen doktorlarına bildirmeleri gerekir. Bir değişiklik saptamanız kanser anlamına gelmez.
Memelerinizin nasıl göründüğü ve hissedildiğini bilmeniz, meydana gelebilecek herhangi bir değişikliği fark etme şansınızı arttırır. Belirli bir program izleyerek, memelerinizi adım adım incelemeyi de tercih edebilirsiniz. Kendi kendine meme muayenesi (KKMM) için en uygun zaman memelerinizin hassas veya şiş olmadığı zamandır. Herhangi bir değişiklik saptarsanız hemen doktorunuza başvurunuz.
Meme implantı (silikon) olan kadınlar da KKMM yapabilirler. Cerrahınız implantınız sınırlarını belirlemesi, ne hissettiğinizi anlamanıza yardımcı olabilir. İmplantlar meme dokusunu iterek muayeneyi kolaylaştırabilirler.
Meme kanseri olduğunuzu düşündürecek herhangi bir sebep varsa başka testler yaptırmanız gerekir. Size bazı sorular sorup tam bir fizik muayene yaptıktan sonra (klinik meme muayenesi dâhil) doktorunuz aşağıdaki testlerden yaptırmanızı önerebilir:
Mamografiler : Mamografiler genellikle tarama için kullanılsa da, meme kanseri olduğunuzu düşündüren bir sebep olduğunda da yapılabilir. Bunlara tanısal mamografiler adı verilir. Böyle bir mamografi, her şeyin yolunda olduğunu ve tekrar yıllık mamografilere dönebileceğinizi gösterebilir ya da biyopsi yapılması gerektiğini de gösterebilir. Mamografide tümör görülmese de, sizin veya doktorunuzun bir yumru hissetmeniz durumunda biyopsi yapılması gerekebilir. Bunun istisnası, ultrason ile yumrunun kist olduğunun gösterilmesidir. Mamografiler genç kadınlarda daha az etkindir çünkü memelerinin daha sıkı olması tümörü gizleyebilir. Hamile veya emziren kadınlar için de aynı durum geçerlidir. Meme kanserlerinin çoğu yaşlı kadınlarda görüldüğü için bu durum bir sorun oluşturmaz. Ancak, meme kanseri açısından genetik risk taşıyan genç kadınlar için bu bir sorundur çünkü bu kadınlarda genellikle daha genç yaşta kanser ortaya çıkmaktadır. Bu nedenle, artık bazı doktorlar bu kadınların taranmasında mamografi ile birlikte MRG yapılmasını da önermektedir. Mamografi ile kanser olup olmadığı kesin olarak gösterilemez. Eğer mamografisiz olası bir soruna işaret ediyorsa, meme dokusu örneği alınır ve mikroskop ile incelenir. Bu işleme biyopsi adı verilir.
Meme ultrasonu: Ultrason, ses dalgaları kullanılarak vücudun bir bölgesinin görüntülenmesidir. Ses dalgalarının yansımaları bilgisayar tarafından toplanarak ekranda bir görüntü (resim) oluşturulur. Ultrason, mamografi ile birlikte kullanılabilecek iyi bir yöntem haline gelmiştir. Yaygın olarak bulunmakta ve diğer testlerden daha ucuza mal olmaktadır. Genellikle, mamografi ile bulunan belirli bir bölgeye bakmak için kullanılır. Ayrıca, iğne ile sıvı çekilmesine gerek kalmadan kist ile katı kitleler arasında ayırım yapma olanağı sağlar.
MRG (manyetik rezonans görüntüleme): MRG’de X ışınları yerine radyo dalgaları ve kuvvetli mıknatıslar kullanılır. Bilgisayar aracılığıyla bu dalgalar son derece detaylı bir görüntü haline getirilir. Mamografilerde bulunan kanserlerin veya meme kanseri riski yüksek kadınların incelenmesinde özel MRG türleri kullanılabilir. Bu yöntemle küçük kanserlerin bulunmasının gerçekten hayat kurtarıcı olup olmadığı henüz bilinmemektedir. Durumunuz hakkında doktora daha fazla bilgi verebilecek bazı başka testler de bulunmaktadır. Bu testlerden birini yaptıracak iseniz, çekinmeden doktorunuzdan size test ile ilgili açıklama yapmasını isteyiniz.
Duktografi: (galaktografi olarak da adlandırılır.) özel bir röntgen tetkiki olup, meme başı akıntısının sebebinin belirlenmesinde bazen yardımcı olmaktadır. Meme başındaki kanalın açıklığına ince plastik bir boru yerleştirilir. Röntgen filminde kanalın görülmesini sağlayan bir madde enjekte edilir. Kanalın içinde bir kitle varsa görüntülenebilir. Akıntı varsa, sıvı alınarak kanser hücreleri açısından araştırma yapılabilir.
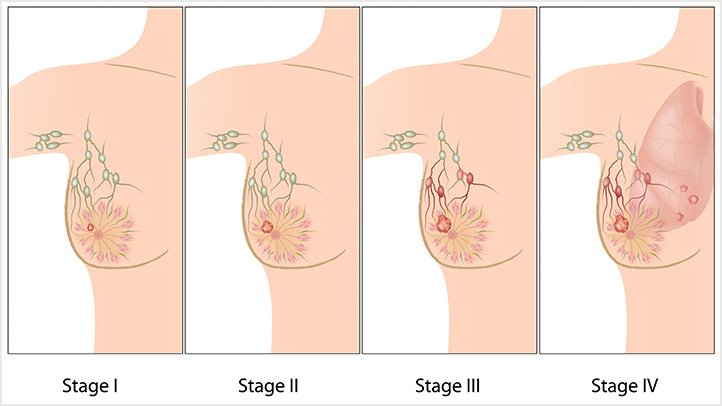
Kanser tedavisini belirleyebilmek için, hastalığın evresininin bilinmesi gerekir. Hastalığın evresi, tümörün boyutu ve ne kadar yayıldığıyla ilgilidir. Evrelendirmede, kanserin yayılıp yayılmadığını, yayıldıysa vücudun hangi bölgelerine yayıldığını öğrenmek için röntgen ve laboratuvar testlerinden yararlanılır. Meme kanseri genellikle ilk olarak koltuk altı lenf bezlerine (axillary lymph nodes) yayılır. Kanserin boyutu, çoğunlukla, memedeki tümörün ve koltukaltındaki lenf bezlerinin ameliyatla alınmasına kadar bilinmez.
Meme kanseri tanısı konan hasta doktorunun şu soruları yanıtlamasını isteyebilir.
Doktorlar meme kanserini aşağıdaki evrelerle tarif eder:
Evre 0 ‘a carcinoma in situ denir.
Evre I, yayılabilen meme kanserinin başlangıç safhasıdır. Bu evrede tümör boyutu 2 cm. den geniş değildir ve kanser hücreleri memeden başka yere (lenf bezlerine) yayılmamıştır.
Aşağıdaki durumların her biri Evre II safhasıdır.
Evre III A ve B olarak ayrılır:
Evre III A, memedeki kanserin çapının 5 cm.den küçük olduğu ve koltukaltındaki lenf bezlerine ve çevredeki dokuya yapıştığı ya da tümör çapının 5cm. den fazla ve koltuk altındaki lenf bezlerine yayılmış olduğu durumdur.
III B evresi, tümörün göğüs duvarına veya meme derisine doğru büyümüş veya göğüs kemiğinin (sternum) altındaki lenf bezlerine yayılmış olduğu durumdur.
Inflamatuvar meme kanseri, III B evresindeki meme kanserinin bir tipidir. Çok nadir görülür. Meme derisi kızarır ve şişer, çünkü kanser hücreleri meme derisinin lenf kanallarını tıkamıştır.
Evre III C: Kanserin göğüs kemiğinin altındaki ve koltukaltındaki lenf bezlerine, ya da köprücük kemiğinin altındaki veya üstündeki lenf bezlerine yayıldığı durumdur. Bu evrede ilk meme tümörünün çapı önemli değildir .
Evre IV : Uzak metastatik kanserdir. Kanser vücudun diğer bölgelerine sıçramıştır.
Tekrarlayan kanser, tedaviden sonra tekrar oluşan kanserdir. Kanser, lokal (meme veya göğüs duvarında) olarak veya vücudun herhangi bir bölgesinde (kemik,karaciğer,akciğer gibi) tekrarlayabilir.
Evrelere göre oran
Evre 0 %100
Evre I %98
Evre II %88
Evre III A %56
Evre III B %49
Evre III C %16

Meme kanserinde, memede bazı değişiklikler oluşabilir. Kadınlar, kendi kendini muayene sırasında buna dikkat etmelidir.
Meme ve memebaşında farklılık , Memenin yanında ve/ya da koltukaltında bir kitle veya kalınlık
Memebaşı akıntısı : Memebaşından kendiliğinden olan, tek taraflı, kanlı veya beyaz renkte bir akıntı önemlidir. Bu durumda hemen doktora müracaat edilmelidir. Bazı kadınlar, meme başını sıkarak akıntı geldiğini söylemektedirler. Bunu tavsiye etmiyoruz. Fibrokistik meme değişikliğinde memebaşından gri-yeşil renkte bir akıntı olabilir. Bu önemli bir belirti değildir.
Her ne kadar erken meme kanserinde kitleden dolayı ağrı/acıma olmasa da, memedeki ağrı, veya başka bir belirtinin sürmesi durumunda doktora başvurulmalıdır. Çoğunlukla kitle ile birlikte ağrı olması memede ani oluşan kistlerle ilgilidir.
Adet döneminden hemen önce ortaya çıkan ve âdetten sonra kaybolan veya boyutça küçülen yumrular hemen her zaman önemsizdir. Bu tür değişiklikler bazen fibrokistik değişiklikler olarak yorumlanır. Memenin üst-dış kısmında daha sık görülmekle birlikte, memenin herhangi bir bölgesinde ortaya çıkabilirler. Menopoz öncesi yaşlarda bu tür değişikliklerin daha sık görülme eğilimi vardır. Bu değişikliklerin kesin nedeni bilinmemekte, kadın hormonları olan östrojen ve progesterona memenin anormal bir aşırı yanıtını yansıttığı düşünülmektedir. Koltukaltındaki lenf bezleri de memedeki, koldaki (böcek ısırması, kesik, kurdeşen) veya koltuk altındaki (tıraş etmeniz durumunda) günlük değişikliklere yanıt verdiğinden, boyutlarında değişiklik meydana gelebilir.
Memede giderek büyüyen bir bölge veya yumru gibi belirtiler varsa, fizik muayene, ultrasonografi ile değerlendirilmesi ve hatta mamografi çekilmesi, ayrıca sıvı veya doku örneği alınarak incelenmesi önerilir.
Meme başındaki, çeşitli kremler kullanılmasına karşın ortadan kalkmayan, pullu, bazen kaşıntılı döküntüler iyi huylu olabilir (kanser değildir). Ancak bunların Paget hastalığı adı verilen, nadir bir meme kanserine bağlı olma olasılıkları da vardır. Memenin Paget hastalığı genellikle bir döküntü ile başlar. Zamanla, meme başına akan süt kanalları boyunca büyüyebilir. Erken yakalanırsa tedavi edilebilir. Steroidli kremlerle tedavi edildiğinde ortadan kalkan döküntülerin ciddi olmadıkları söylenebilir. Herhangi bir şekilde döküntünün tekrar ortaya çıkması veya kaybolmaması durumunda doktorunuzun biyopsi önerisi iyi bir fikirdir.
Mikrokalsifikasyon (kireçlenme) : mamografide küçük birbirine benzemeyen ve kümelenmiş kireçlenmelerin (mikrokalsifikasyon) görülmesi önemli bir bulgu olabilir. Bunu daha ileri değerlendirme gerektirip gerektirmediğne doktorunuz ve radyoloji uzmanı karar verecektir.
Memenin içerisinde kanser gelişmesi ve bu oluşan kanserli dokunun muayene veya radyolojik incelemelerle saptanabilir hale gelmesi için bir süre geçmelidir. Meme kanseri tanısı konulan hastaların yaklaşık %80’inin şikayeti memede ele gelen kitledir. Bu nedenle, erişkin her kadının düzenli olarak kendi kendine meme muayenesi yapması önerilir. Kendi kendine meme muayenesi yapan kadın kendi memesini tanır, böylece memede oluşan en küçük değişiklikleri bile erkenden farkedebilir. Bu durum erken tanı için oldukça önemlidir. Daha küçük boyutta ve daha erken evrede saptanan meme kanserleri tam şifa ile tedavi edilebilir. Bu nedenle kadınların bilinçlenmesi ve farkındalık oluşması için toplumun her kesimi gayret göstermelidir.
Meme kanserinin en sık bulgusu ele gelen kitledir. Meme kanserinde saptanan kitlelerin özelliği sert ve düzensiz sınırlı olması ve rahat hareket etmemesidir. Çevre dokulara, göğüs kasına veya cilde yapışıklık gösterebilir. Memedeki kitleye koltuk altında kitle eşlik edebilir, kitle çevresinde ülserleşme, deride iyileşmeyen yara oluşumu görülebilir. Meme cildi ve meme başında değişiklikler de diğer bulgulardır. Meme kanserinin başka organlara yayılması durumunda, yayıldığı organa ait bazı şikayetler görülebilir. Kemik yayılımında (metastazı) bacak, kol veya bel ağrısı, karaciğer metastazlarında karın ağrısı, sarılık, akciğer metastazlarında nefes darlığı, öksürük, beyin metastazlarında görme bozukluğu, baş ağrısı veya baş dönmesi gibi şikayetlerle de hastalar nadiren de olsa müracaat edebilirler. Başka organlara yayılan tümörler genelde daha büyük hacme ulaşan ve öncesinde memede bir bulgu veren tümörlerdir.
Meme kanseri belirtileri şu şekilde özetlenebilir;
Yukarıda bahsedilen bulguların varlığında vakit kaybetmeden gerekli incelemeler yapılmalı, tanı konulmalı ve tedavi planlanmalıdır. Bahsedilen bulgular ortaya çıkmadan, tarama testleri ile meme kanserinin erken tanısı mümkündür. Meme kanseri kadınların en sık görülen kanseri olduğundan ve tarama testleri ile erken tanı mümkün olduğundan, bütün kadınlar hiçbir şikayetleri olmasa bile belirli aralıklarla tarama testlerini yaptırmalıdırlar.
Meme kanserinin tedavisinde başarı oranınını, bir başka deyişle hastanın geleceğini ve sağkalım (yaşama zamanı) sürelerini belirleyen en önemli faktörler meme kanserinin evresi (yayılım durumu) ve tümörün biyolojik özellikleridir. Meme kanserine erken tanı konulması tedavi seçeneklerinin sayısını çoğaltır, tedavinin başarı şansını yükseltir ve yaşama şansını / genel sağkalım oranını arttırır. Meme kanseri, belirtiler ortaya çıkmadan tarama testleri ile tespit edilirse başarı ile tedavi edilebilir ve hastalar yaşamlarına normal şekilde devam edebilirler. Aynı zamanda tümör boyutunun küçük olması nedeniyle memenin ve koltuk altı lenf bezlerinin korunması da mümkün olabilmektedir. Bu durum, zaten yaşam süresi açısından başarıyla tedavi edileceğine inandığımız erken evre meme kanseri hastasının yaşam kalitesinin de korunmasını sağlar.
Özetle meme kanseri tedavisinde 3 hedefimiz vardır;
1) Hastanın yaşaması (genel sağkalım – overall survival)
2) Hastanın hastalıksız yaşaması (hastalıksız sağkalım – disease free survival)
3) Yaşam kalitesi (memeyi korumak, meme alınacaksa yeni meme yapmak, koltuk altı lenf bezlerini korumak)
İşte, erken evrede yakalanan hastalarda, bu üç g-hedefe ulaşma şansımız daha yüksek olmaktadır. Bu nedenle, tüm kadınlarda farkındalık oluşması, meme kanseri ile ilgili bilgilenmeleri, belirli aralıklarla hiçbir şikayetleri olmazsa bile kontrollerini yaptırmaları hayati önem taşır.
Meme kanserinin erken teşhisi için yapılması gerekenler;
Meme kanserinde tümörün erken evrede bulunabilmesi ve başka organlara yayılmadan tanı konulabilmesi için kadınların kendi kendine meme muayenesi yapmaları önemlidir. Kendi kendine meme muayenesi, 20 yaşından itibaren yapılmalıdır. Meme dinamik bir organ olduğundan ve ay boyunca hormonal değişiklikler nedeniyle farklılıklar gösterebileceğinden, kendi kendine meme muayenesi her ay aynı dönemde yapılmalıdır. Bu şekilde, zaten dönemsel değişiklikler gösteren meme dokusunun kadın tarafından tanınması sağlanır. Kendi kendine meme muayenesi düzenli yapan kadın kendi memesini tanır. Bunun için hep aynı dönem, yani adet bittikten yaklaşık 5-7 gün sonrası tercih edilmelidir. Adet bittikten 5-7 gün sonraki dönem, memelerdeki hassasiyetin en az olduğu, ödemin, ağrının ve şişliğin azaldığı ve muayenenin en rahat yapılabileceği dönemdir. İşte adet bittikten 5-7 gün sonra kendi kendine meme muayenesi yapan kadın, hep aynı dönemde memesini kontrol edeceğinden, kendi memesinin normalini öğrenir. Böylece, memede oluşan en küçük değişiklikleri bile erkenden farkedebilir. Kanser olursa, bunu göreceli olarak daha erken farkedebilir, bu hastanın yaşam süresini bile etkileyebilir. Bu nedenlerle, hiçbir şikayeti olmazsa bile, her kadın kendi kendine meme muayenesi yapmayı alışkanlık haline getirmeli ve her ay düzeli olarak adet bittikten sonra muayenesini yapmalıdır. Bunun dışında, ek risk faktörleri yoksa her kadının 20 yaşından sonra 40 yaşına kadar 3-4 yılda bir doktor muayenesi yaptırması yeterli olacaktır.
Kendi kendine aylık meme muayenesine kadınlar 40 yaşından sonra da devam etmelidirler. Menopoz sonrasında da kendi kendine meme muayenesi aylık olarak devam etmelidir ve her ayın aynı gününde yapılmalıdır. Emziren anneler, kendi kendine meme muayenesini, emzirdikten veya memelerindeki sütü boşalttıktan sonra yapmalıdırlar. Meme kanserinin erken teşhisi için 40 yaşından sonrası diğer öneriler, yıllık doktor muayenesi ve mamografi çekimidir. Tarama amacıyla (screening) mamografi çekimine 40 yaşında başlanmalı, 50 yaşına kadar 2 yılda bir, 50 yaşından 70 yaşına kadar yılda bir çekilerek devam edilmelidir. Son yıllarda, 35 yaş dolaylarında da bir kez mamografi çekilmesi, 40’lı yaşlarda çekilecek mamografilere referans olması nedeniyle önerilmektedir.
Klinik ortamda hekim tarafından yapılan meme muayenesi fiziksel bir muayene olmaktadır ve memede herhangi bir anormallik olup olmadığını tespit etmek için yapılmaktadır. Muayene sırasında el parmakları meme üzerinde bastırılarak ve genellikle yuvarlak çizilerek dolaştırılır. Bu sırada anormal bir doku varsa hissedilir. Eğer meme muayenesi sırasında anormal bir doku tespit edilirse, bulunan yumrunun büyüklüğü ve şekli, meme cildi veya altta yer alan göğüs kası ile olan ilişkisi, çevre dokulara yapışık olup olmadığı, eşlik eden meme cildinde ve meme başında bir değişiklik olup olmadığı kontrol edilir.
Memede bir yumru / kütle bulunduğunda doktorunuz genellikle mamografi ve ultrasonografi tetkiklerini ister. Genç hastalarda istenen tetkik genellikle tek başına ultrasonografi iken, yaşı 35 ve üzerinde olan hastalarda her iki tetkik birden istenir. Gelen sonuçlara göre izlenecek yol haritası belirlenir ve doktorunuz bu konuda size ayrıntılı olarak bilgi verir.
Hekim tarafından yapılan muayene dışında kadınlar her ay evlerinde kendi kendilerini muayene etmelidirler. Bu muayenenin nasıl yapılması gerektiği hekim veya diğer sağlık çalışanları tarafından detaylı bir şekilde anlatılabilir. Burada dikkat edilmesi gereken nokta, elle yapılacak olan muayenenin adet döneminin tamamlanması sonrasında 5-7 günü takiben yapılmasıdır. Erekn teşhis için, kendi kendine meme muayenesi, doktor tarafından meme muayenesi ve 40 yaş sonrasında düzenli tarama mamografileri çekilmelidir. Bu şekilde hem erken teşhis, hem de erken teşhis nedeniyle meme kanserine bağlı ölüm oranlarının azalması mümkündür.
Meme kanseri tedavisinde en önemli basamaklardan biri cerrahidir. Meme kanserinde cerrahi girişim temel olarak iki ana başlık altında incelenir.
1) Memeye cerrahi girişim (memenin tam olarak veya kısmen alınması ve yeni meme yapılması)
2) Koltuk altına cerrahi girişim (lenf bezlerine yayılımı saptamak, yayılım durumunda koltuk altı lenf bezlerini temizlemek)
Meme için yapılan cerrahi girişimler
1) Mastektomi – memenin tamamen alınması
Basit mastektomi – meme tamamen alınır, geride doku kalmaz, göğüs duvarı düzleşir, yerine aynı seansta yeni meme yapılmaz.
Cilt koruyucu mastektomi – subkutan mastektomi – memenin içi boşaltılır, meme cildi korunur, içerisi hastanın kendi dokusu veya silikon balon (ekspander) / protezle doldurulur.
Meme başı koruyucu mastektomi – nipple areola sparing mastektomi – memedeki tümörün meme başına uzak olduğu durumlarda, cilt koruyucu mastektomide olduğu gibi meme cildi korunur, ek olarak meme başı ve meme ucu da korunur, içerisi hastanın kendi dokusu veya silikon balon (ekspander) / protezle doldurulur.
2) Meme koruyucu cerrahi – memedeki tümör bir miktar çevre meme dokusu alınarak temizlenir, meme tamamen alınmaz.
Özetle, memeye yapılan girişimler mastektomi (memenin tamamen alınması) ve meme koruycu cerrahi (memenin korunması) olarak özetlenir. Memenin tamaman alındığı ve mastektomi denilen ameliyatta, hastanın klinik ve tümör özellikleri uygunsa ve hasta istiyorsa, eş zamanlı yeni meme yapılabilir. Bu durumda genellikle, meme cildinin korunduğu bir girişim (cilt koruycu mastektomi – nipple areola koruyucu mastektomi) gerçekleştirilir ve eş zamanlı olarak yeni meme yapılır (hastanın kendi dokusu veya silikon protez / balon yardımıyla).
Meme koruyucu cerrahi yapılan hastalarda kozmetik sonuç, yaşam kalitesi ve sonrasında yapılacak radyoterapi komplikasyonlarının daha az oranda görülmesi açısından büyük önem taşır. Bu nedenle, gerekli hastalarda onkoplastik cerrahi girişim adı verilen memenin yeniden şekillendirmesi (remodelling) şeklindeki girişimler yapılabilir. Bu konu ilgili bölümde çok daha detaylı olarak ele alınacaktır.
Meme kanseri (invaziv meme kanseri) olan hastalarda memeye ek olarak koltuk altına da girişim yapılır. Muayene ve radyolojik bulgulara göre koltuk altının negatif olduğu yani tümörün koltuk altına yayıldığına dair bir bulgunun bulunmadığı hastalarda, koltuk altı kontrol edilir. Bu işlemin adı sentinel nod biyopsisi – bekçi lenf nod biyopsisidir. Bu şlem için, memeye radyoaktif madde (teknesyum) ve / veya mavi boya verilerek lenfatik haritalama yapılır. Koltuk altının girişlimdeki ilk lenf nodu bulunur ve çıkarılır. Yapılan ameliyata göre, ameliyat sırasında çıkarılan bu lenf nodu patolog tarafından incelenir. Koltuk altına yayılımın (koltuk altı metastazı – aksiller metastaz – aksiller tutulum) olduğu hastalarda, koltuk altındaki tüm lenf bezleri (nodları) çıkarılır. Koltuk altındaki tüm lenf bezlerinin çıkarılması işlemine aksiller diseksiyon adı verilir.
Son dönemlerde meme kanseri tedavisi için uygulanan cerrahi operasyonlar arasında meme koruyucu cerrahi ve koltuk altına yönelik olan bekçi lenf düğümü örneklemesi oldukça popülerdir. Bu tedavi seçeneklerinin uygulanabilmesi için tümörün erken bir dönemde teşhis edilmesi gerekmektedir. Meme koruyucu cerrahi çok erken evrelerde ve meme volümünün uygun olduğu durumlarda uygulanmaktadır. Kadınların meme kanserikonusunda bilinçli davranması ve düzenli kontrollerle meme kanserinin erken teşhis edilebilmesi sayesinde bu yöntem oldukça sık uygulanır olmuştur. Diğer tedavi yöntemlerine göre yaşam kalitesi meme koruyucu cerrahi ve bekçi lenf düğümü biyopsisi (sentinel nod biyopsisi) ile çok daha az olumsuz etkilenir. Bu nedenle kadınlarınmeme kanseri varlığını erken dönemde teşhis edebilmesi için elle muayeneyi ve mamografi çektirmeyi ihmal etmemeleri gerekmektedir.
Meme koruyucu cerrahinin uygulanamayacağı hastalarda veya hastanın meme koruyucu cerrahiyi tercih etmemesi durumunda mastektomi (memenin tümüyle alınması) yapılır. Meme cildinin korunduğu ve eş zamanlı yeni memenin yapıldığı girişimlerin başarı şansı yükseldikçe ve erken teşhis ile birlikte meme koruyucu cerrahi yapılan hasta oranları arttıkça standart mastektomi yapılan hasta oranı azalmaktadır. Memenin tümüyle alınmasının gerektiği hastalarda, meme ve tümör özellikleri uygunsa meme cildi ve / veya meme başı korunabilmekte ve eş zamanlı yeni meme (meme rekonstrüksiyonu) yapılabilmektedir. Böylece meme koruyucu cerrahidekine benzer şekilde, memenin tamamen alındığı ve eş zamanlı meme rekonstrüksiyonu yapılan bu hastalarda hasta memnuniyeti artmakta ve yaşam kalitesi skorları yükselmektedir.
Meme kanseri için uygulanacak olan cerrahi tedavi yöntemleri, hastanın yaşına, fiziksel özelliklerine, alışkanlıklarına, psikolojik durumuna, tümör özelliklerine, hastalık evresine, hasta isteğine, cerrahın tecrübesine, eldeki imkanlara ve kurum prensiblerine göre belirlenir ve hasta ile tartışılarak ve alternatif tedavi seçenekleri konuşularak belirlenir.
Meme Kanserinde Tıbbi Tedavi
Meme kanseri tedavisinde son yıllarda oldukça büyük gelişmeler yaşanmıştır. Günümüzden 10 yıl önce meme kanseri östrojen hormonuna duyarlı ve duyarsız olmak üzere ikiye ayrılmaktaydı. Bugün ise çok daha ayrıntılı olarak tümör özelliklerine göre ayırım yapılabilmesi mümkün olsa da daha kolay anlaşılması açısından meme kanseri 4 gruba ayrılarak incelenir. Immünohistokimyasal inceleme sonuçlarına göre meme kanserinin alt grupları;
Östrojen hormonuna duyarlı olan tümörler (Luminal A)
Östrojen hormonuna duyarlı olan aynı zamanda Her2 reseptörü taşıyan tümörler (Luminal B)
Östrojen hormonuna duyarsız ve Her2 reseptörü taşıyan tümörler (HER 2 pozitif)
Östrojen hormonu ve Her2 reseptörü taşımayan tümörler (Tripple negative – üçlü negatif)
Meme kanseri hakkında elde edilen bilgiler sayesinde uygulanacak tedavinin de kişiye ve tümöre özel olması gerektiği söylenebilir. Böylece tedaviler daha başarılı olmakta ve meme kanseri hastalarının iyileşme oranı yükselmektedir. Erken evrelerde teşhis edilen meme kanserinde uygulanan ameliyat sonrası tıbbi tedavinin amacı hastalığın yeniden ortaya çıkma riskini azaltmaktır. Adjuvan tedavi olarak tanımlanan, ameliyat sonrası verilen koruyucu tedavilerde,
Hastanın yaşı
Hastanın fiziksel özellikleri ve ek hastalıkları
Eşlik eden hastalıklar
Tümör özellikleri
Hastalığın evresi dikkate alınarak karar verilir.
Adjuvan (koruyucu) tedavinin belirlenmesinde yukarıda belirtilen faktörler dikkate alınarak bir karar verilir. Gerekli durumlarda, cerrahi sonrasında kemoterapi verilir. Bazen hormonoterapi veya hedefe yönelik tedavi verilebilir. Hastanın yaşına, tümörüne, evresine, beklenen yaşa süresine ve uygulanacak tedavinin öngörülen katkısına göre, kemoterapi, hormonoterapi, hedefe yönelik tedavi seçeneklerinden biri veya birkaçı uygulanabilir. Bu tedavi seçenekleri sistemik tedavi olarak tanımlanmaktadır. Tümörün koltuk altına yayıldığı durumlarda, hasta yaşının 40’ın altında olduğu durumlarda genellikle kemoterapi uygulanma kararı verilebilmektedir. Elbette, sadece yaş ve koltuk altı durumu değil, daha önce bahsedilen tümörün biyolojik özellikleri, hastanın fiziksel kapasitesi, öngörülen tedavi katkısı gibi birçok faktör dikkate alınarak tedavi planı oluşturulmaktadır. Hastaların tedavi kararları, cerrah, medikal onkolog, radyasyon onkologu, radyolog, patolog, nükleer tıp uzmanı, plastik cerrah, psikolog katılımı ile yapılan multidisipliner meme kanseri konseyinde tartışılarak belirlenir. Meme koruyucu cerrahi yapılan hastalarda ek olarak radyoterapi de rutin olarak uygulanır. Tümör özelliklerine göre hedefe yönelik tedavi kararı verilen hastalarda trastuzumab adı verilen hedefe yönelik tedavi radyoterapi sonrasında 1 yıla tamamlanır.

Eğer tanı kanser ise, doktor alınan doku için özel laboratuvar testleri isteyebilir. Bu testler,, doktorun söz konusu kanser hakkında daha fazla bilgi sahibi olmasını ve uygun tedaviyi planlamasını sağlar.
Meme kanseri olan kadınlara, hormon reseptör testleri ve diğer yardımcı testler de yapılır. Hormon reseptör testi, kanserin büyümesi için hormona (östrojen veya progesteron) ihtiyaç duyup duymadığını belirler; test sonucu, doktorun doğru tedaviyi uygulamasını mümkün kılar.

Meme kanseri kadınlarda en sık görülen kanser türüdür. Ayrıca kadınlarda kansere bağlı ölümlerin en başında da meme kanseri gelmektedir. Bu nedenlerle memesinde şüpheli bir durumla karşılaşan kadınların vakit kaybetmeden bir meme cerrahına müracaat etmeleri büyük önem taşır. Memede sıradışı bir durumla karşılaşan hekim, biyopsi yapılmasını isteyebilir. Biyopsi, cerrahi biyopsi (ameliyat) veya iğne biyopsisi şeklinde yapılabilir.
Cerrahi biyopsi, insizyonel (ameliyatla şüpheli oluşumun bir kısmı çıkarılır) veya eksizyonel (ameliyatla şüpheli oluşumun tamamı çıkarılır) biyopsi şeklinde yapılabilir. Bu biyopsi türleri genellikle ameliyathane veya biyopsi odası denilen ve cerrahi girişim imkanı veren birimlerde yapılabilir. İşlem yaklaşık 30-60 dakika sürer. Hasta aynı gün evine gönderilebilir, düşük olasılıkla kanama, infeksiyon gibi problemlerle karşılaşılabilir. Çıkan sonuca göre doktorunuz izlenecek yol ile ilgili sizi bilgilendirir. Günümüzde tanı amacıyla cerrahi biyopsi yapılması (insizyonel veya eksizyonel) tercih edilmemektedir.
İğne biyopsileri, kolay, ağrısız, pratik, komplikasyon oranı düşük, tanı koyma oranları %95 ve üzerinde olan ve günümüzde tercih edilen ve önerilen tanı koyma yöntemidir. İşlem 5-10 dakika kadar sürmektedir. Biyopsi sonucuna göre memede bulunan kitlenin iyi huylu ya da kötü huylu olduğuna karar verilmektedir. Böylece nasıl bir tedavi yöntemi izleneceğine karar verilebilmektedir.
Yapılacak biyopsi işlemi kadınlarda bir gerginliğe ve tedirginliğe neden olabilmektedir. Kadınlar bu nedenle korkuya kapılmakta ve işlemi yaptırmak istememektedir. Böyle durumlarda aile fertleri ve doktor hastayı anlamaya çalışmalı ve işlemin gerekliliği konusunda hastayı bilgilendirmeli ve cesaretlendirmelidir. İşlem konusunda ayrıntılı olarak bilgilendirilen hastanın kaygısı azalmakta ve daha rahat olmaktadır. Cerrahi biyopsilerde hastanın işlem için hastaneye aç karna gelmesi gerekirken, iğne biyopsilerinde böyle bir zorunluluk yoktur. Hastanın kullandığı ilaçlarla ilgili doktorunu bilgilendirmesi büyük önem taşır. Özellikle kan sulandırıcı ilaçlar (aspirin, kumadin gibi) hakkında ve ek hastalıkları konusunda doktorunu bilgilendirmelidir. Kan sulandırıcı ilaçların kesilmesi veya alternatif başka ilaçlara geçilmesi gerekebilmektedir.
Meme kanseri tanısı için iğne biyopsisi şart mı?
Meme kanseri saptanan hastalarda, en sık doktora müracaat nedeni, ele gelen kitledir. Tanı amacıyla doktora müracaat eden hastada ilk yapılan ayrıntılı sorgulama sonrasında elle muayenedir. Muayene ve radyolojik incelemeler ışığında şüpheli bir durumun tespitinde ilk tercih edilecek biyopsi yöntemi iğne biyopsisidir. Biyopsi ile kitlenin iyi veya kötü huylu olduğu aydınlatılır. Biyopsi ile tümörün / kanserin yayılması söz konusu değildir. Doğru tanı ve tedavi için mutlaka yapılmalıdır.
Biyopsi işlemi yapılmadan önce hastanın memesinde biyopsi yapılacak yer lokal anestezi ile uyuşturulur.
Yapılan biyopsi sonucunda eğer kitle kötü huylu ise hastanın tedavisi planlanır. Tedavi planında ilk basamak tedavi cerrahi (ameliyat) olabileceği gibi, kemoterapi, hormonoterapi gibi diğer yöntemlerle de tedavi başlayabilir ve cerrahi tedavi (ameliyat) daha sonraya bırakılabilir. Memede ele gelen ve biyopsi yapılan her kitle kanser değildir. Biyopsi yapılan hastaların ancak %10-40’nda meme kanseri mevcuttur. Biyopsi kararı verilince hemen korkmayınız ve doktorunuzun direktiflerini izleyiniz.
Yapılan iğne biyopsisinde bulguların iyi huylu gelmesiyle hastalar genellikle pek çok gereksiz işlemden kurtulurlar. Hastanın ameliyat olmasına, anestezi almasına veya daha başka tetkiklerin ve girişimlerin yapılmasına gerek kalmaz.
İğne biyopsileri doktorunuzun ofisinde doktorunuz tarafından yapılabileceği gibi, radyoloji doktoru tarafından da yapılabilir. Bu durumda biyopsi, ultrasonografi, mamografi veya MR altında yapılabilir.
İğne biyopsisi radyoloji rehberliğinde yapılabilir. Radyoloji rehberliğinde yapılan iğne biyopsileri, ultrasonografi, mamografi veya MR /manyetik rezonans görüntüleme) altında yapılabilir. Bu yöntemlerden en çok ultrasonografi rehberliğinde biyopsi uygulanır. Ultrasonografi rehberliğinde meme biyopsisi, hızlı, kolay, pratik bir yöntemdir. Ultrasonografi kullanıldığundan hasta radyasyon almaz. İşlemi yapan hekim, işlemin tüm aşamalarını görerek yaptığından, doğruluk oranları radyoloji rehberliğinde yapılmayan biyopsilere göre yükselir.
Memede şüpheli lezyonu bulunan hastalarda, iğne biyopsisi kesin tanının konması için en güvenilir, pratik ve komplikasyon oranı düşük işlemdir. Biyopsi kararı sizi korkutmamalıdır.
Ultrasonografide ve mamografide görülmeyip MR da görülen lezyonlarda MR altında biyopsi yapılması gerekebilir. Bu işlem daha az merkezde yapılabilen ve özel bir donanım varlığında gerçekleştirilebilecek biyopsi türüdür.
Vakum biyopsi, kalın iğne biyopsisine göre daha fazla dokunun alındığı biyopsi yöntemidir. Daha çok radyolojik incelemelere göre şüpheli olduğu bildirilen lezyonlarda tercih edilir. Ayrıca ultrasonografi ile görülemeyen ve mamografide kendini riskli kireçlenme ile gösteren, ameliyat olmadan iğne biyopsisi ile tanı olasılığının mümkün olmadığı durumlarda vakum biyopsi ile tanı konulabilir. Biyopsi sonucunun iyi huylu bulunduğu durumlarda, şüpheli lezyon memeden çıkarılmış hem tanı konulmuş hem de hastanın tedavisi tamamlanmış olur. Vakum biyopsi sonucunun malign (kötü huylu) geldiği durumlarda hastanın tanısı konulmuş olur, hastada tümör tedavisi için gerekli planlamalar yapılabilir.
Biyopsi Türleri
İnce İğne Aspirasyon Biyopsisi (İİAB)
Memede saptanan bmöir kitleden örnek alınması, içi sıvı dolu birkistin boşaltılması veya koltuk altında ortaya çıkan lenf bezelerinden örnbek alınması amacıyla kullanılşabilir.
Hızlı, pratik, ucuz bir yöntemdir. Hastanın derisini kesmeye, dikiş atılmasına gerek kalmaz.
Bir enjektör yardımıyla uygulanır. Örnek alınacak yer içine enjektör batırılarak hücre örneği alınır. Alınan hücre miktarının yeterli olup olmadığını kontrol etmek amacıyla bir patoloji uzmanı işleme eşlik edebilir.
İşlemin avantajları, sadece bir enjektör kullanıldığından, hastaya sıkıntı verecek kesme, dikiş atma gibi girişimler gerekmemektedir. Biyopsi yöntemleri içinde en ucuz yöntemdir. Sonuçlar çok hızlı olarak (1-2 gün) öğrenilebilir. Hastanın vücudunda ağrı, kanama, morarma, enfeksiyon gibi komplikasyonların oluşma olasılığı yok denecek kadar azdır.
İnce iğne aspirasyon biyopsisinin dezavantajları, diğer biyopsi yöntemlerine göre doğruluk oranı daha düşüktür, %75 ila %80 arasında değişmektedir. İşlemin başarısı, yeterli tecrübeye sahip patolog ile doğru orantılıdır ve sitoloji konusunda tecrübeli sitopatolog ile doğruluk ve kesinlik oranları artmaktadır. Bu konuda yetişmiş sitopatolog sayısının hem ülkemizde hem dünyada çok fazla olmadığı söylenebilir.
Kesici İğne Biyopsisi (Kalın iğne biyopsisi – Tru-cut Biyopsi)
İnce iğne aspirasyon biyopsisinde kullanılan iğnelere oranla kalınlık olarak 2 ila 4 mm. kalınlığındaki iğneler kullanılmaktadır. Ayrıca diğerinden bir farkı da biyopsi tabancası kullanılması gerekliliğidir.
Uygulanma şekli olarak, iğne kitlenin ucuna yerleştirilmektedir. Tabancaya basınca iğne kitlenin içerisine gitmekte ve bir parça alıp geri gelmektedir. İğne meme içerisinden çıkarılmakta, alınan parça formol denilen bir çözelti içine konmaktadır. İşlem birkaç kez tekrarlanmaktadır, böylece biyopsi yapılan lezyonun farhklı noktalarından örnek alınabilmekte ve işlemin doğruluk oranları yükseltilmektedir. Patoloji laboratuarına gönderilen örneklerin inceleme sonuçları birkaç gün içinde bildirilmektedir.
Kesici iğne biyopsisinin avantajları, diğer biyopsi yöntemlerine göre daha kesin sonuç elde edilebilmektedir ve doğruluk oranları %95’lere ulaşmaktadır. Meme kanseri tanısında en çok kullanılan biyopsi yöntemi kesici iğne biyopsisidir (trucut – kalın iğne). Normal iğneye göre daha kalın olduğundan ciltte 1-2 mmlik bir kesi yapılması gerekmektedir. Ancak yapılan kesi birkaç gün içerisinde kendiliğinden iyileşmektedir. İşlem sonrasında hastalara az da olsa hafif ama geçici ağrı çekmektedir. Biyopsiye bağlı küçük morarmalar görülebilse de ciddi sıkıntıya yol açmamakta, çabuk iyileşmekte ve rahatsızlık hissi kabul edilebilir ve sıkıntı yaratmayacak düzeyde olabilmektedir.
Kesici iğne biyopsisinin dezavantajları, kullanılan iğnelerin, ince iğne biyopsisinde kullanılan iğnelere göre daha işlevsel olduğundan daha pahalı olmasıdır. Maliyet, daha az tercih edilmesindeki en önemli etkendir. Son yıllarda alternatif firmaların varlığı ve rekabet ile iğnenin ucuzlaması ile daha yaygın kullanılmaya başlanmıştır.
Meme kanseri düşünülen bir hastada ilk tercih edilecek biyopsi yönteminin kesici iğne (=kalın iğne = trucut) biyopsisi olduğu hatırdan çıkarılmamalıdır.
Meme kanseri kadınlarda en sık görülen kanser türüdür. Ayrıca kadınlarda kansere bağlı ölümlerin en başında da meme kanseri gelmektedir. Bu nedenlerle memesinde şüpheli bir durumla karşılaşan kadınların vakit kaybetmeden bir meme cerrahına müracaat etmeleri büyük önem taşır. Memede sıradışı bir durumla karşılaşan hekim, biyopsi yapılmasını isteyebilir. Biyopsi, cerrahi biyopsi (ameliyat) veya iğne biyopsisi şeklinde yapılabilir.
Cerrahi biyopsi, insizyonel (ameliyatla şüpheli oluşumun bir kısmı çıkarılır) veya eksizyonel (ameliyatla şüpheli oluşumun tamamı çıkarılır) biyopsi şeklinde yapılabilir. Bu biyopsi türleri genellikle ameliyathane veya biyopsi odası denilen ve cerrahi girişim imkanı veren birimlerde yapılabilir. İşlem yaklaşık 30-60 dakika sürer. Hasta aynı gün evine gönderilebilir. Düşük olasılıkla kanama, infeksiyon gibi problemlerle karşılaşılabilir. Çıkan sonuca göre doktorunuz izlenecek yol ile ilgili sizi bilgilendirir. Günümüzde tanı amacıyla cerrahi biyopsi yapılması (insizyonel veya eksizyonel) tercih edilmemektedir.
İğne biyopsileri kolay, ağrısız, pratik, komplikasyon oranı düşük, tanı koyma oranları %95 ve üzerinde olan ve günümüzde tercih edilen ve önerilen tanı koyma yöntemidir. İşlem 5-10 dakika kadar sürmektedir. Biyopsi sonucuna göre memede bulunan kitlenin iyi huylu ya da kötü huylu olduğuna karar verilmektedir. Böylece nasıl bir tedavi yöntemi izleneceğine karar verilebilmektedir.
Yapılacak biyopsi işlemi kadınlarda bir gerginliğe ve tedirginliğe neden olabilmektedir. Kadınlar bu nedenle korkuya kapılmakta ve işlemi yaptırmak istememektedir. Böyle durumlarda aile fertleri ve doktor hastayı anlamaya çalışmalı ve işlemin gerekliliği konusunda hastayı bilgilendirmeli ve cesaretlendirmelidir. İşlem konusunda ayrıntılı olarak bilgilendirilen hastanın kaygısı azalmakta ve daha rahat olmaktadır. Cerrahi biyopsilerde hastanın işlem için hastaneye aç karna gelmesi gerekirken, iğne biyopsilerinde böyle bir zorunluluk yoktur. Hastanın kullandığı ilaçlarla ilgili doktorunu bilgilendirmesi büyük önem taşır. Özellikle kan sulandırıcı ilaçlar (aspirin, kumadin gibi) hakkında ve ek hastalıkları konusunda doktorunu bilgilendirmelidir. Kan sulandırıcı ilaçların kesilmesi veya alternatif başka ilaçlara geçilmesi gerekebilmektedir.
Meme kanseri saptanan hastalarda, en sık doktora müracaat nedeni, ele gelen kitledir. Tanı amacıyla doktora müracaat eden hastada ilk yapılan ayrıntılı sorgulama sonrasında elle muayenedir.
Muayene ve radyolojik incelemeler ışığında şüpheli bir durumun tespitinde ilk tercih edilecek biyopsi yöntemi iğne biyopsisidir. Biyopsi ile kitlenin iyi veya kötü huylu olduğu aydınlatılır. Biyopsi ile tümörün / kanserin yayılması söz konusu değildir. Doğru tanı ve tedavi için mutlaka yapılmalıdır.
Biyopsi işlemi yapılmadan önce hastanın memesinde biyopsi yapılacak yer lokal anestezi ile uyuşturulur.
Yapılan biyopsi sonucunda eğer kitle kötü huylu ise hastanın tedavisi planlanır. Tedavi planında ilk basamak tedavi cerrahi (ameliyat) olabileceği gibi, kemoterapi, hormonoterapi gibi diğer yöntemlerle de tedavi başlayabilir ve cerrahi tedavi (ameliyat) daha sonraya bırakılabilir. Memede ele gelen ve biyopsi yapılan her kitle kanser değildir. Biyopsi yapılan hastaların ancak %10-
40’nda meme kanseri mevcuttur. Biyopsi kararı verilince hemen korkmayınız ve doktorunuzun direktiflerini izleyiniz.
Yapılan iğne biyopsisinde bulguların iyi huylu gelmesiyle hastalar genellikle pek çok gereksiz işlemden kurtulurlar. Hastanın ameliyat olmasına, anestezi almasına veya daha başka tetkiklerin ve girişimlerin yapılmasına gerek kalmaz.
İğne biyopsileri doktorunuzun ofisinde doktorunuz tarafından yapılabileceği gibi, radyoloji doktoru tarafından da yapılabilir. Bu durumda biyopsi, ultrasonografi, mamografi veya MR altında yapılabilir.
İğne biyopsisi radyoloji rehberliğinde yapılabilir. Radyoloji rehberliğinde yapılan iğne biyopsileri, ultrasonografi, mamografi veya MR /manyetik rezonans görüntüleme) altında yapılabilir. Bu yöntemlerden en çok ultrasonografi rehberliğinde biyopsi uygulanır. Ultrasonografi rehberliğinde meme biyopsisi, hızlı, kolay, pratik bir yöntemdir. Ultrasonografi kullanıldığından hasta radyasyon almaz. İşlemi yapan hekim, işlemin tüm aşamalarını görerek yaptığından, doğruluk oranları radyoloji rehberliğinde yapılmayan biyopsilere göre yükselir.
Memede şüpheli lezyonu bulunan hastalarda, iğne biyopsisi kesin tanının konması için en güvenilir, pratik ve komplikasyon oranı düşük işlemdir. Biyopsi kararı sizi korkutmamalıdır.
Ultrasonografide ve mamografide görülmeyip MR da görülen lezyonlarda MR altında biyopsi yapılması gerekebilir. Bu işlem daha az merkezde yapılabilen ve özel bir donanım varlığında gerçekleştirilebilecek biyopsi türüdür.
Vakum biyopsi, kalın iğne biyopsisine göre daha fazla dokunun alındığı biyopsi yöntemidir. Daha çok radyolojik incelemelere göre şüpheli olduğu bildirilen lezyonlarda tercih edilir. Ayrıca ultrasonografi ile görülemeyen ve mamografide kendini riskli kireçlenme ile gösteren, ameliyat olmadan iğne biyopsisi ile tanı olasılığının mümkün olmadığı durumlarda vakum biyopsi ile tanı konulabilir. Biyopsi sonucunun iyi huylu bulunduğu durumlarda, şüpheli lezyon memeden çıkarılmış hem tanı konulmuş hem de hastanın tedavisi tamamlanmış olur. Vakum biyopsi sonucunun malign (kötü huylu) geldiği durumlarda hastanın tanısı konulmuş olur, hastada tümör tedavisi için gerekli planlamalar yapılabilir.
Memede saptanan tümör, kitleden örnek alınması, içi sıvı dolu birkistin boşaltılması veya koltuk altında ortaya çıkan lenf bezlerinden örnek alınması amacıyla kullanılabilir.
Hızlı, pratik, ucuz bir yöntemdir. Hastanın derisini kesmeye, dikiş atılmasına gerek kalmaz.
Bir enjektör yardımıyla uygulanır. Örnek alınacak yer içine enjektör batırılarak hücre örneği alınır. Alınan hücre miktarının yeterli olup olmadığını kontrol etmek amacıyla bir patoloji uzmanı işleme eşlik edebilir.
İşlemin avantajları, sadece bir enjektör kullanıldığından, hastaya sıkıntı verecek kesme, dikiş atma gibi girişimler gerekmemektedir. Biyopsi yöntemleri içinde en ucuz yöntemdir. Sonuçlar çok hızlı olarak (1-2 gün) öğrenilebilir. Hastanın vücudunda ağrı, kanama, morarma, enfeksiyon gibi komplikasyonların oluşma olasılığı yok denecek kadar azdır.
İnce iğne aspirasyon biyopsisinin dezavantajları, diğer biyopsi yöntemlerine göre doğruluk oranı daha düşüktür, %75 ila %80 arasında değişmektedir. İşlemin başarısı, yeterli tecrübeye sahip patolog ile doğru orantılıdır ve sitoloji konusunda tecrübeli sitopatolog ile doğruluk ve kesinlik oranları artmaktadır. Bu konuda yetişmiş sitopatolog sayısının hem ülkemizde hem dünyada çok fazla olmadığı söylenebilir.
İnce iğne aspirasyon biyopsisinde kullanılan iğnelere oranla kalınlık olarak 2 ila 4 mm. kalınlığındaki iğneler kullanılmaktadır. Ayrıca diğerinden bir farkı da biyopsi tabancası kullanılması gerekliliğidir.
Uygulanma şekli olarak, iğne kitlenin ucuna yerleştirilmektedir. Tabancaya basınca iğne kitlenin içerisine gitmekte ve bir parça alıp geri gelmektedir. İğne meme içerisinden çıkarılmakta, alınan parça formol denilen bir çözelti içine konmaktadır. İşlem birkaç kez tekrarlanmaktadır, böylece biyopsi yapılan lezyonun farhklı noktalarından örnek alınabilmekte ve işlemin doğruluk oranları yükseltilmektedir. Patoloji laboratuarına gönderilen örneklerin inceleme sonuçları birkaç gün içinde bildirilmektedir.
Kesici iğne biyopsisinin avantajları, diğer biyopsi yöntemlerine göre daha kesin sonuç elde edilebilmektedir ve doğruluk oranları %95’lere ulaşmaktadır. Meme kanseri tanısında en çok kullanılan biyopsi yöntemi kesici iğne biyopsisidir (trucut – kalın iğne). Normal iğneye göre daha kalın olduğundan ciltte 1-2 mmlik bir kesi yapılması gerekmektedir. Ancak yapılan kesi birkaç gün içerisinde kendiliğinden iyileşmektedir. İşlem sonrasında hastalara az da olsa hafif ama geçici ağrı çekmektedir. Biyopsiye bağlı küçük morarmalar görülebilse de ciddi sıkıntıya yol açmamakta, çabuk iyileşmekte ve rahatsızlık hissi kabul edilebilir ve sıkıntı yaratmayacak düzeyde olabilmektedir.
Kesici iğne biyopsisinin dezavantajları, kullanılan iğnelerin, ince iğne biyopsisinde kullanılan iğnelere göre daha işlevsel olduğundan daha pahalı olmasıdır. Maliyet, daha az tercih edilmesindeki en önemli etkendir. Son yıllarda alternatif firmaların varlığı ve rekabet ile iğnenin ucuzlaması ile daha yaygın kullanılmaya başlanmıştır.
Meme kanseri düşünülen bir hastada ilk tercih edilecek biyopsi yönteminin kesici iğne (=kalın iğne = trucut) biyopsisi olduğu hatırdan çıkarılmamalıdır.
Meme kanseri genel olarak kadınlarda görülse de, her 100 kadın meme kanserine karşılık, 1 erkekte meme kanseri görülmektedir. Meme kanseri, memede yer alan süt bezleri ya da süt kanallarından kaynaklanır. Tıbbın ve teknolojinin ilerlemesine rağmen meme kanserinin kesin nedeninin tam olarak bilinmediği söylenebilir. Bununla birlikte genetik geçiş ve gen mutasyonlarının suçlandığı bir grup bulunmaktadır. Bu noktada, genetik geçişli meme kanseri sıklığının tüm meme kanseri içindeki oranının sadece % 5-10 dolaylarında olduğunun altını çizmek gerekir. Memenin süt bezlerinde ve üretilen sütü taşıyan kanalları döşeyen hücrelerde tam bilinmeyen çeşitli nedenler sonucunda hücrelerin beklenmedik bir şekilde çoğalmasından meme kanserinin kaynaklandığı düşünülmektedir. Bu arada kontrolsüz hücre büyümesi olarak adlandırılabilecek durum, yeni damar oluşumu ile devam etmekte ve meme kanseri başka organlara da sıçrayabilmektedir. Bu yüzden erken tanı hem kadınların memelerini koruyabilmek, hem de başka organlara sıçramasını engellemek açısından son derece önemli bir noktadır. Kadınlar herhangi bir belirti ve şikayete mahal vermeden, düzenli aralıklarla kontrollerini yaptırmalıdırlar.
Hangi etkenlerden olduğunun bilinmemesinin yanı sıra meme kanseri riski, özellikle gen mutasyonlarına bağlı olan hastalarda ebeveynlerin çocuklarına taşınabilmektedir. Meme kanserinin oluşmasında en bilinen neden, genlerde oluşan kansere eğilimli mutasyonlardır.
Meme kanseri tanısında ve tedavinin planlanmasında kullanılan yöntemlerden biri de MR (manyetik rezonans) görüntülemesidir. Ultrasonografi ve mamografi ile birlikte değerlendirildiğinde daha kesin sonuçlar ve hangi tedavi şeklinin izleneceğine karar verilmektedir. MR görüntüleme, genellikle tek başına tercih edilecek veya mamografi / ultrasonografi yerine kullanılacak bir yöntem değildir. İndikasyonu bulunmayan durumlarda yapılması, gereksiz biyopsilere neden olabilmektedir. Diğer incelemelere göre daha pahalı bir görüntüleme yöntemidir.
MR görüntülemenin en önemli indikasyonu, kanser tanısı konulan kadınlarda, hastalığın memedeki yaygınlığını belirlemek, ek odakların varlığını saptamak ve karşı memede bir başka odağın olup olmadığını kontrol etmektir. Ayrıca yüksek riskli kadınlarda tarama amacı ile de MR görüntüleme yapılmaktadır. Diğer görüntüleme yöntemlerine ek olarak çekilen MR ile, ek odakların ortaya konabilmesi mümkün olabilmektedir. MR ile yeni odakların bulunması durumunda, second look ultrasonografi denilen, MR’da izlenen odakların yeniden yapılan US ile görüntülenmesine çalışılır ve bu noktalardan biyopsi yapılabilir. MR da saptanan ek odakların, second look US ile görülememesi durumunda MR altında biyopsi yapılması gereklidir. Son yıllarda artan sayıda merkezde MR altında biyopsi yapılabilir olmuştur. MR altında biyopsi için, deneyimli bir radyoloji uzmanı ve uygun teknik altyapının bulunması gereklidir. MR altında biyopsinin mümkün olmadığı durumlarda, bulunan lezyonun natürüne bağlı olarak, kısa aralıklarla takip yapılabileceği gibi, ek odaklar nedeniyle cerrahi kararında değişiklikler oluşabilmektedir. MR’da saptanan ek odaklar meme koruyucu cerrahi planlanan hastaların tedavi planını, memenin alınması olarak değiştirilebilmektedir. MR görüntülemenin ilk kullanılmaya başlandığı zamanlara göre, böylesi durumlarla çok daha az sıklıkta karşılaşılmaktadır. Zamanın ilerlemesi ile artık bu durumlar yaşanmamakta ve işlemlerin hepsi sırası ile yapılmaktadır.
MR görüntüleme yöntemi radyasyon içermez, yumuşak dokuların görüntülenmesinde diğer yöntemlere oranla daha başarılı sonuçlar elde edildiği söylenebilir. Bunlara rağmen MR ne kadar güçlü sonuçlar elde etse de, meme kanserinde kesin sonuçlara ulaşılabilmek için diğer görüntüleme yöntemleriyle birlikte değerlendirilmesi gerektiği hatırdan çıkarılmamalıdır.
Meme kanseri tanısı konulan hastalarda, ek odak varlığının araştırılması,
Meme kanseri tanısı konulan hastalarda, karşı memenin değerlendirilmesinde,
Meme kanseri tanısı konulan hastalarda hastalığın göğüs duvarına yayılım derecesinin belirlenmesinde,
Mamografi ve ultrasonografi değerlendirmelerine ek olarak yüksek klinik şüphe varlığında,
Lokal ileri evre meme kanserinde kemoterapi yanıtının değerlendirilmesinde
Genetik olarak meme kanseri açısından yüksek riskli kadınlarda tarama amacıyla,
Meme protezi olan kadınlarda memenin değerlendirilmesinde,
Meme kanseri nedeniyle eş zamanlı rekonstrüksiyon yapılan hastalarda göğüs duvarı nükslerinin saptanmasında meme MR görüntülemesi yapılabilmektedir.
Kemoterapi ilaç tedavisi, kanser hücrelerini öldürücü ilaçlarla yapılan tedavidir. Bu ilaçlar ağızdan veya damardan verildikten sonra tüm vücuda yayılır. Genellikle, aynı anda birkaç ilaç birlikte verildiğinde daha etkili olduklarından, değişik kombinasyonlar halinde verilirler. Kemoterapi, belirli bir süre verilir ve sonra ara verilir. Bu aralarda hastanın kendisini toparlaması sağlanır. Daha sonra tekrar bir süre ilaç verildikten sonra ara verilir.
Bazı olgularda lokal olarak yapılan cerrahi tedaviye ek olarak, ilaç tedavisi de eklemek gerekebilir. Hastalarda cerrahi tedavi sonrası yapılan tetkiklerde, herhangi bir bölgede kanser kalmamış olsa bile, koruyucu önlem olarak bir süre ilaç tedavisi yapılabilir.
Kemoterapinin hangi durumlarda, hangi ilaçlarla ne süre ile yapılacağı genellikle medikal onkologlarca düzenlenir.
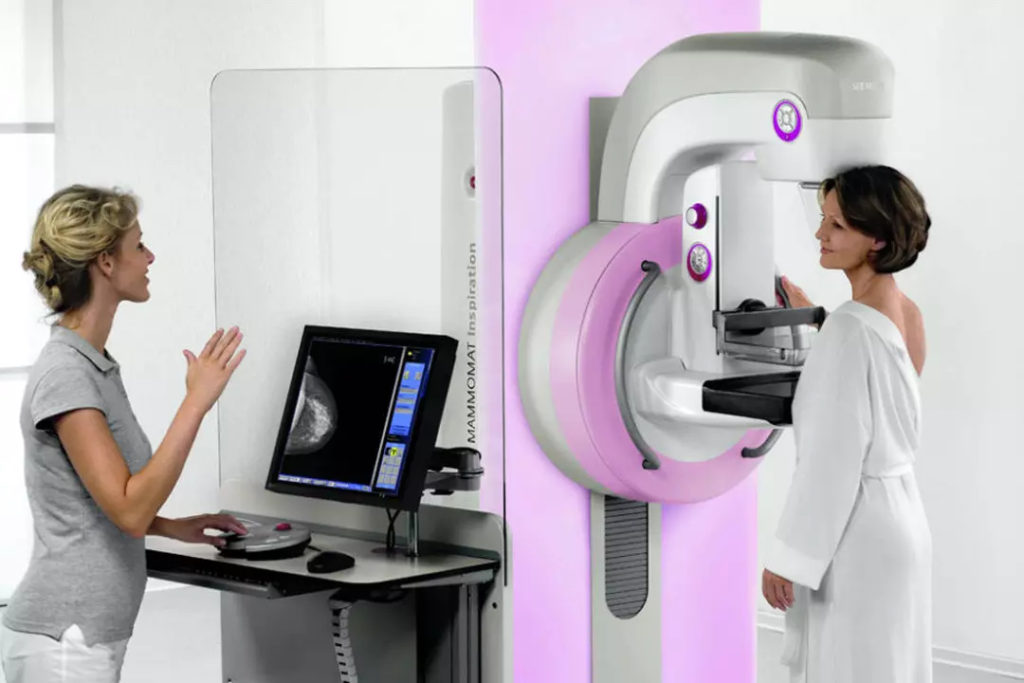
Meme kanseri kadın sağlığı için çok önemli bir konu. Gerek elle yapılan değerlendirmeler, gerek yıllık doktor kontrolleri, gerekse ultrasonografik incelemelerle yaygın kullanılan mamografiler ise son derece önemli tarama araçlarıdır.
Özellikle mamografiler erken teşhiste altın standart olarak kabul ediliyor. Bütün mesele mamografi incelemelerinin kime, ne zaman ve ne sıklıkta yapılacağına doğru karar vermekte. Faydalarını abartıp zararlarını asgarileştirmek ise yanlış bir düşünce.
Anne veya baba tarafında meme kanseri hikayesi bulunan, özellikle birinci derece akrabalarında (anne, kız kardeş, teyze, hala) meme kanseri teşhis edilenlerin hastalık yönünden risk grubunda oldukları kabul edilip erken yaşlarda nasıl bir tarama programı oluşturulacağı konusunda doğru karar verilmelidir. Bunu yapabilecek en yetkin kişiler meme konusunda uzmanlaşmış meme cerrahisi uzmanları ve taramalarda deneyim kazanmış radyologlar. Böyle bir durum söz konusu olduğunda bu kişilerin en geç 40’lı yaşlardan hemen sonra bir şekilde tarama programlarının başlatılması zaruridir.
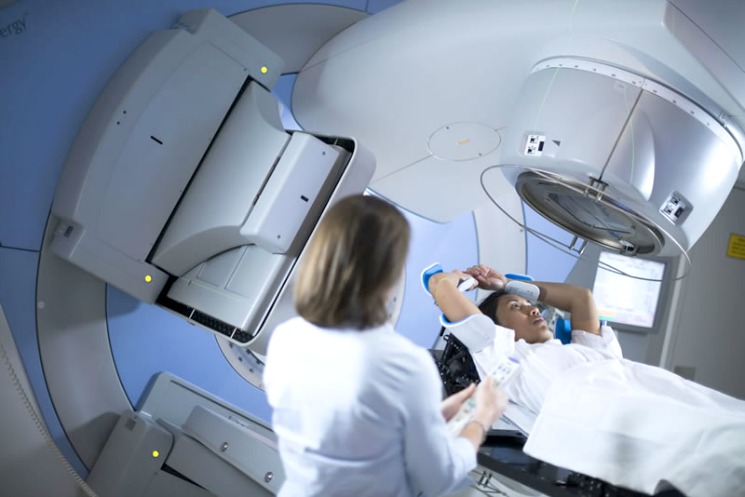
“Meme kanserini X-ışınları ile tedavi etmeye çalışan ilk kişi” George Chicitot (1908) Radyoterapi (Işın tedavisi) X-ışınları kullanılarak yapılan bir tedavi şeklidir ve aynı cerrahi gibi tümörün lokal kontrolunu sağlamak amacıyla uygulanır.
Meme koruyucu cerrahi tercih edildiyse mutlaka kalan meme dokusuna radyoterapi yapılmasına gerek vardır. Meme koruyucu cerrahiden sonra radyoterapi yapılmasının tümörün tekrar etmesini anlamlı oranda azalttığı gösterilmiştir.
Eğer cerrahi tercih mastektomi (memenin tümünün alınması) yönünde ise radyoterapi yapılması bazı kurallara bağlıdır (Örneğin tümörün göğüs duvarına veya meme cildine yapışık olması, koltuk altında 4’den fazla pozitif lenf nodu olması, vb.)
Radyoterapi meme cerrahisini takiben 6 ay içerisinde yapılmalıdır. Daha fazla gecikme olması işlemin başarı şansını düşürür.
Bu sırada kemoterapi yapılıyorsa ya bitmesi beklenir ya da kemoterapiye ara verilerek radyoterapi yapılır ve daha sonra kemoterapi devam eder.
Radyoterapi süresi uygulamaya göre değişir. Hafta içi hergün sıklıkla hastanede yatmaya gerek kalmadan ayaktan yapılır ve hafta sonları ara verilir.
Radyoterapiye başlamadan önce çeşitli ölçümler yapılarak radyoterapi yapılacak olan alan işaretlenir.
Koltuk altı lenf bezleri temizlenmiş olan hastalarda, bu bölgeye radyoterapi yapılması gerekirse kolda şişme (lenf ödem) riski artar.
Hamile kadınlarda anne karnındaki bebeğe zarar verme riski nedeniyle radyoterapi almamaları önerilmektedir.
Günümüzde çok iyi seçilmesi gereken kısıtlı bir hasta grubunda, tüm meme yerine sadece tümör çevresine radyoterapi uygulanabilmektedir. Bu uygulama ameliyat sonrasında, veya ameliyat sırasında (intraoperatif radyoterapi) yapılabilir.
Meme biopsileri görüntüleme yöntemleri ile tespit edilen şüpheli bölgelerdem mikroskopik inceleme için parça alınmasıdır.
Radyolojik yöntemlerin (ultrasonografi, mamografi veya magnetik rezonans) rehberliğinde, hastaya en az zarar verilecek şekilde, yeterli miktarda doku, radyolog tarafından uygun biçimde seçilmiş iğnelerle alınır.
Histopatolojik tanı gerektiren bir durumda radyoloğun görevi ; Hasta için en az zararlı patolog için en fazla bilgi veren biyopsi yolunu seçip uygulamaktır.
Meme hastalıklarında biyopsi uygulamaları sıklıkla aşağıdaki durumlarda yapılmaktadır;
Kitle dışardan el ile anlaşılabilse bile daha güvenli olması içim biyopsinin mutlaka ultrasonografi eşliğinde yapılması önerilmektedir.
Meme biyopsisi kadınlarda tedirginlik yaratan bir durumdur, ancak işlem öncesi işlemi yapacak Radyoloji Uzmanından bilgi alınması gerginliği azaltacaktır.

Günümüze kadar farklı mamografi cihazları denenmiştir. Özellikle yaygın kullanılan cihazlarda memenin iki boyutlu ultrason grafiklerinde görüntüler üst üste geldiği için netlik sağlamak daha zordur. Daha karışık görüntüler içinden kitleleri tespit etmek çoğu zaman yanlış sonuçlar ortaya çıkarabilir. Üç boyutlu olarak görüntüler sunan meme tomosentez sayesinde alınan kayıtlar son derece açık ve nettir. Üstelik görüntüleri analiz etmek uzmanlar tarafından daha kolaydır.
Meme tomosentez kullanmanın meme kanserini teşhis aşamasında kullanmanın avantajlarını şöyle sıralayabiliriz:

Meme kanseri erken dönemde yakalandığında yüzde 95’e yakın oranda başarı ile tedavi edilebilmektedir. Günümüzde meme kanserinde tarama yöntemlerinde farkındalığın artmasıyla erken tanı şansı yükselmiştir.
15-85 yaşlarındaki her kadın meme kanseri için risk taşımaktadır. 20- 30 yaş arasında her kadının rutin ayna karşısında meme muayenesi yapması gerekir. 30 yaş üstünde de ele gelen kitle olsun ya da olmasın, ağrı, fibrokist gibi şikayetleri olanların senede bir kez genel cerrahi uzmanına gidip muayene olmasında fayda vardır. 40 yaş üstünde ise bu görüntüleme tetkiklerine mamografi eklenmelidir. Ancak ailede birinci derece akrabaların (anne, kız kardeş, erkek kardeş) birinde meme kanseri öyküsü varsa mamografi 40 yaş altında da önerilmektedir. Bunun yanında 40 yaş altındaki genç kişilerde genelde olduğu gibi meme eğer sert ve yoğunsa bu hastalarda kontrastlı meme MR’ı önerilir.
Hiç doğum yapmamak ya da geç doğum yapmak meme kanseri için risk oluştururken; tiroid ile ilgili rahatsızlığı bulunan kadınlarda meme kanseri görülme oranı daha yüksek olabiliyor.
Meme kanseri olan hastalara evreleme için PET/CT çekilmektedir. Tüm vücutta kanser olup olmadığı bu yöntemle araştırılır. Meme kanseri olan hastaların birçoğunda PET’te tesadüfi olarak tiroid nodülü saptanabilir. Bu tiroit nodülleri incelendiğinde %10-15 oranında tiroit kanseri olduğu saptanmıştır. Meme kanseri olup tiroid nodülüne sahip olan hastaların ileriki dönemde tiroid kanserine yakalanma riski yüksektir. Meme kanseri olan hastalarda tiroid kanseri riskinin 1.5-2 kat arttığı söylenebilir. Aynı şekilde tiroid kanseri olanlarda meme kanseri olma riski 1.5-2 kat artar. Bu noktada meme kanserli ya da tiroid kanseri olanlarda karşılıklı tetkiklerin yapılması önemlidir. Bunun yanında BRCA-1 veya BRCA-2’de mutasyonlu kişilerde meme kanserinin yanında over kanseri bulunma riski de çok fazladır. Bu nedenle meme kanseri saptanan kişilerde tedaviyi takiben 2 sene içinde yumurtalıklarının da cerrahi olarak aldırılması tavsiye edilir.