Pek çok kadının aile öyküsünde kan bağı olan bir akrabasının meme kanseri öyküsü olabilir. Bunların çoğu sadece rastlantısal bir durumdur. Bazı nadir kadınların ise, anne veya baba tarafı olmak üzere aynı kan bağı kolundan birden çok meme kanseri olan yakını olabilir. Bu durumda, ailenin kadınlarının, uzun dönemde meme kanserine yola açan bozuk bir geni taşıması olasıdır. Ailesel meme kanseri denilen bu durum tüm meme kanserleri arasında ancak % 5 kadarından sorumludur. Bu bozuk geni taşıyan ailelerin tüm kadınlarının kan testleri ile mevcut risklerinin değerlendirilmesi koruyucu hekimlik açısından önemlidir.
Ailesinde meme kanseri öyküsü olan her kadın ailesel meme kanseri grubuna girmez. Soy ağacının aynı kolunda birden fazla meme ve yumurtalık kanseri olması, bu kişilere 40 yaşından önce meme kanseri tanısı konması, ailede erkeklerde de görülmesi hep ailesel meme kanserini akla getirmelidir.

Çok sık meme kanseri görülen ailelerde bunun nedeninin bazı genlerin bozukluğu olduğu bilinmektedir. Ailesel meme kanseri tanısı için meme kanserine neden olan bozuk genlere bakmak gerekir. Meme kanseri riskini arttıran değişik gen bozuklukları olabilir ancak bunlardan ikisi tam olarak gösterilmiş ve klinik uygulamaya alınmıştır: şu anda hastaların BRCA1 ve BRCA2 genlerini incelemek mümkündür. Bu genler pozitif çıkan herkes meme kanseri olacak anlamına gelmez. Bu iki genden birisinin bozuk olduğunun anlaşılması durumunda, hastanın yaşam boyu meme kanserine yakalanama riski % 85’dir. Bozuk geni taşıyan kadınların yarısı, 50 yaşına gelene kadar meme kanseri olmaktadır.
Bu testi meme kanseri tanısı konmuş ve bu kanserin, “ailesel meme kanseri” olabileceği kuşkusu hastaya uygulamak gerekir. Eğer bu kişide test pozitif çıkarsa, yani ailenin genetik yatkınlığı olduğu saptanırsa, o ailenin tüm kadınları bu testlerle incelenir. BRCA1 veya BRCA2 negatif olan kadınlar veya kızlar meme kanseri açısından toplumla aynı riski taşırken, testi pozitif çıkanlar yüksek risk taşıyor anlamına gelmektedir.
Ailesel meme kanseri riski taşıyan kadınların daha yoğun meme takipleri ve meme kanserini önleyici tedaviler yönünden mutlaka aydınlatılması gerekir.

Meme kanseri, dünyada her yıl 1 milyon 700 binden fazla kadını etkiliyor. Ülkemizde de durum çok farklı değil, zira her 8 kadından biri; hayatının bir döneminde meme kanserine yakalanıyor.
Meme kanseri hiçbir kadının aklına bile getirmek istemediği bir sağlık sorunu. Birçok kadın da bu nedenle belirtileri gözden kaçırabiliyor. Aslında meme kanseri bazı sinyaller vererek geliyor. Bunları göz ardı etmek ise hayatı tehlikeye atmak dışında bir işe yaramıyor.
Meme kanserinin erken tanısı için rutin kontroller asla ihmal edilmemeli. Ayrıca erken tanı için 20 yaşından sonra her kadın ayda bir kez kendi kendine meme muayenesi yapmalı. Böylelikle meme kanseri ileri aşamalara ulaşmadan fark edilebilir.
1- Memede kitle varlığı
Meme kanserinin en büyük sinyali; memede veya koltukaltında ele kitle gelmesi. Kanserli kitleler, diğer şişliklerden sert yapılı, düzensiz kenarlı ve pürtüklü yüzeyi ile ayırt edilebiliyor. Bunun için en etkili yöntem ise; yatağa uzanarak elle muayenenin gerçekleştirilmesi. Bir elinizi başınızın altına yerleştirin. Ardından öteki elinizin işaret ve orta parmağıyla diğer göğsünüze dokunun. Aynı işlemi diğer taraf için de yapın. Meme başından çevresine doğru dairesel hareketler uygulayın. Ardından koltukaltlarına da aynı işlemi tekrarlayın.
2- Meme başı akıntısı
Sıkmadığınız halde, tek memeden veya tek kanaldan kanlı ya da şeffaf renkli akıntılar geliyorsa, nedeninin mutlaka araştırılması gerekiyor. Bu tür meme başı akıntılarına, meme kanseri veya meme kanseri riskini artıran bir lezyon olan ‘intraduktal papillom neden oluyor.
3- Meme başındaki şekil bozuklukları
Aynanın karşısına geçip kendinizi incelediğinizde meme başlarınızda içe doğru çekilme, çökme veya şekil bozukluğu fark ediyorsanız, hemen bir doktora görünmenizde fayda var.
4- Meme başı derisinde değişiklikler
Aynanın karşısında kendinize bakarken meme başı derisinde soyulma ve kabuklanma gibi belirtiler gördüyseniz, bunların da bir uzman tarafından değerlendirilmelidir.
5- Memede büyüme ya da şekil bozukluğu
Memede büyüme ya da şekil bozukluğunu en iyi aynanın karşısına geçerek görebilirsiniz. Ellerinizi belinize koyun ve bakın bakalım her iki memeniz simetrik mi? Memelerde bir büyüme var mı?
6- Meme cildinde yara veya kızarıklık
Eğer bir yere çarpıp yaralanmadıysanız, meme cildinde aniden ortaya çıkan kızarıklık ve yaralar ciddiye alınması gereken belirtilerin başında geliyor.
7- Memede ödem, şişlik ve içe doğru çekinti
Her ödem ve şişlik, meme kanserinin belirtisi değil. Bunlar regl ve hamilelik dönemlerinde de kadınların sıkça yaşadıkları sıkıntıların başında geliyor, ancak tabloya meme cildinde içe doğru çekintiler, portakal kabuğu gibi pürüzlü bir görünüm eşlik ediyorsa, hiç zaman kaybetmeden bir doktora başvurmak gerekiyor.
ELLE MEME MUAYENESİNİ ALIŞKANLIK HALİNE GETİRİN!
Mamografik ve ultrasonografik tarama yöntemleri sayesinde meme kanseri erken teşhis ediliyor ve kişiye özel yaklaşımlar sayesinde tedavideki başarı oranları artıyor. Kadınların özellikle 40 yaşından sonra tarama periyodlarını sıklaştırmalı ve erken tanı için elle muayenenin alışkanlık haline getirilmelidir.
Her ne kadar meme ağrısı kadınlarda endişeye yol açsa da, her zaman ciddi bir hastalığın belirtisi değildir.
Meme ağrısı (mastalji) her yaş kadında görülebilen bir belirtidir. Meme ağrısını adete bağlı ve adete bağlı olmayan diye iki şekilde ele almak gerekir. Her ikisinin de tedavisi mümkündür. Her iki tip ağrı tek memede, her iki memede birden veya memenin sadece bir bölümünde olabilir.
Meme ağrısı tek başına nadiren meme kanseri belirtisi olmakla beraber yine de doktora gitmek ve ağrının nedenini mutlaka araştırmak gerekir.
Genellikle adetten önceki bir haftalık dönemde hissedilir ve adet ile birlikte kaybolur. En sık 30-40 yaşlarında görülür. Hormon tedavisi gören menopozdaki kadınlarda da ağrı olabilir? Ağrının tam olarak nedeni bilinmemekle birlikte yumurtlama döneminden sonra memede meydana gelen hücresel değişikliklerin gerginliğe ve ağrıya neden olduğu düşünülmektedir.
Doğum kontrol haplarının ve bazı depresyon ilaçlarının da ağrıya neden olduğu bilinmektedir. Esansiyel bir yağ asidi olan GLA’nın (gamolenik asit) vücutta az olması da ağrıya neden olabilmektedir?
Ağrının ilaçlardan kaynaklandığı düşünülüyorsa ve şiddeti kişiyi rahatsız edecek derecedeyse, ilaçların daha düşük dozları denenmeli veya kesilmelidir. Doğum kontrol yöntemi olarak spiral gibi farklı yöntemler tercih edilmelidir?
Ağrı yapan ilaçların azaltılması veya kesilmesi mümkün değilse, GLA yağ asidini içeren primrose (çuhaçiçeği) yağı kullanılması, kahve ve çikolata tüketiminin azaltılması, yeterince sebze ve meyve tüketilmesi ve memeleri tam saran, sıkmayan ve destek veren bir sütyen kullanımı faydalı olabilir.
Ağrı çok fazla olduğunda antienflamatuar ilaç gurubu fayda sağlar. Daha ciddi ağrılarda östrojen hormonunu baskılayan ilaçlar faydalı olabilir. Ancak bu ilaçların yan etkileri olduğundan, sadece uzun süreli ve şiddetli ağrılarda doktor kontrolünde kullanmak gerekir?
Bu ağrı doğrudan meme ağrısı olabileceği gibi, kas-eklem ağrısı, kalp ağrısı gibi ağrıların memeye yansıması şeklinde de olabilir. Başka organlardan yansıyan ağrılar dışındaki meme ağrılarının nedeni tam olarak bilinmemektedir. Her yaşta bu ağrılar görülebilir. Tedavisi adete bağlı ağrı tedavisi ile aynıdır.
Unutmamak gerekir ki ender de olsa meme kanseri kendini ilk önce ağrı ile belli edebilir. Özellikle, sadece tek bir memede, yeni ve sürekli bir ağrı oluşmaya başladıysa ve ağrı sebepsiz yere artıyorsa doktora görünmenizde fayda vardır.
Burada önemli olan ağrının altında yatan önemli bir neden varsa atlanmamasıdır. Meme ağrısı sanılan bazı ağrılar başka organlardaki önemli hastalıkların da belirtisi olabilir ve doktora başvurarak, varsa bu tür bir hastalığa da erken evrede tanı konmasını ve tedavi edilmesini sağlayabilirsiniz.
En sık görülen belirti memede ele kitle gelmesidir ve çoğunlukla hasta kendi fark eder. Tüm bu belirtiler meme iltihabı, meme kisti gibi selim meme hastalıklarının da belirtisi olabilirler ancak bunun ayırımı için mutlaka doktor kontrolü gerekir.
Memedeki kitle ve diğer belirtileri nasıl farkedilebilir?
Bazı özellikleri taşıyan kadınlarda, meme kanserinin daha sık görüldüğünü biliyoruz. Bu özelliklere risk faktörleri diyoruz. Bu risk faktörlerini taşıyan kişilerin mutlaka meme kanserine yakalanacakları söylenemez. Sadece, bu faktörleri taşımayanlara göre, daha fazla meme kanserine yakalanma olasılıkları olduğunu biliyoruz. Bu faktörleri taşımayan kişiler de meme kanserine yakalanabilirler. Meme kanserine yakalanan kadınların yarısı, bu risk faktörlerini hiç taşımamaktadır. Bu nedenle, risk faktörlerinin taşımayan kişilerinde olağan kontrollarını düzenli yaptırmaları önemlidir.
Birinci derece akrabada (anne, kızkardeş ve kızı) meme kanseri varlığı en önemli risk faktörüdür. Örneğin, kız kardeşi veya annesi meme kanserine yakalanan bir kadının, ömür boyu meme kanserine yakalanma riski % 12-14 den (% 12-14 tüm kadınlar için ömür boyu risk) % 18-20 ye çıkmaktadır. Bu durumda olan kadınlar daha sık ve dikkatli izlenmelidir, riskin büyüklüğüne göre bu durumda olan kadınlarda tarama başlangıç yaşı ve tarama metodlarında değişiklerler söz konusudur. Bu durumda olan kadınlar tarama programlarının düzeni için ilgili radyolog veya klinisyenlerine başvurmalıdır.
Birden fazla birinci derece akrabalarında meme kanseri bulunan kadınlar, meme kanseri genetik danışmanlığının yapıldığı kliniklere baş vurarak risklerini hesaplattırmaları gerekir. Eğer aile geçiş riski yüksek bulunursa, genetik test yapılabilir.
Meme kanserine yakalanma riskini artıran en önemli ikinci faktör yaştır. İleri yaş önemli bir risk faktörüdür. Yeni meme kanseri tanısı konan kadınların % 70’i, 50 yaş üzerindedir. Diğer bir deyimle, yaşı 50 yaş üzerinde olan kadınlarda meme kanseri görülme sıklığı, yaşı 50 yaşın altında olan kadınlardan 4 kat daha fazladır.
Kişisel meme kanseri hikayesi: Daha önce meme kanseri geçirmiş ve tedavi olmuş kadınlarda, diğer memede kansere gelişme olasılığı normal kadınlara göre 3-4 kat daha fazladır.
Daha önce meme biopsisi yapılmış olması: Memede bir kitle nedeni ile biopsi yapılmış ve iyi huylu bir tümör saptanmış olabilir. Bazı kanser olmayan iyi huylu tümörlerin bulunması, kanser gelişme riskini değişik oranlarda artırabilmektedir. Bu, tümörün hücresel yapısına göre değişir. Örneğin, yapılan bir biopside, çıkartılan kitlenin patolojik incelemesi sonucu atipik hiperplazi tanısı konmuş kadınlarda ( bu tamamen iyi huylu bir tümördür), meme kanseri gelişme oranı normal kadınlara göre daha fazladır.
Diğer daha önemsiz risk faktörleri ise aşağıdaki gibidir:

Kişinin kendi kendini elle muayenesinin meme kanserini erken yakalanması için iyi bir yöntem olmadığı çeşitli araştırmalarda gösterilmiştir. Ancak kişide bir meme kanseri bilinci oluşmasına yardımcı olmaktadır. Eğer kişinin kendi kendine muayenesi sizde anksiyeteye (evham’a) neden oluyorsa yapmayabilirsiniz. Ruh sağlığınızın tedavisi daha güç olabilir.
Her ay kendisini düzenli olarak kendisini muayene eden bir kadın, memesinde ortaya çıkan bir kitleyi daha erken farkedebilir.
Muayene için aydınlık bir ortamda aynanın karşısında dik durarak kollar vücudun iki yanına sarkıtılır. Bu pozisyonda memelerin bir ay önceki durumuna göre büyüklük ve biçim açısından aynı olup olmadığı, deri yüzeyinde ve meme başında değişiklik görülüp görülmediği incelenir. Ayrıca bir yerinde kızarıklık, ele gelen bir kitle, özellikle meme başında içe çökme yada çekilme olup olmadığı araştırılmalıdır. Daha sonra kollar yukarı kaldırılıp memenin biçimi, büyüklüğü ve yüzeyi kontrol edilir.
Yatarak yapılan elle muayenede memeyi düzleştirip göğüs kaslarını germek için kol başın üzerine kaldırıldıktan sonra koltuk altı sınırından meme başına ve göğüs kemiğinden meme başına doğru enine bir paralel çizgi izlenir. Meme dokusunda saptanan her değişiklik tümör değildir. Normal olarak meme dokusu küçük yumrulardan oluşur. Bu yumrular adet kanamasından önce belirginleşir yada düzensizleşir. Herhangi bir kuşku durumunda mutlaka hekime başvurulmalıdır.

Tıp henüz meme kanserini önleyebilecek bir yaşam tarzı, ilaç veya aşı bilmemektedir. Bununla birlikte meme kanseri erken yakalandığında tedavi edilebilen bir hastalıktır. Erken tanı sayesinde, meme kanserinin getirdiği sorunlar büyük oranda çözülebilmektedir. Bu sayede hastalığın yaptığı hasar en aza indirilebilir, yaşam süresi ve kalitesi önemli ölçüde arttırılabilir. Erken teşhis için bilinen en iyi ve etkili çözüm, kadınların risk durumlarına göre belirlenmiş olan tarama programına uyarak mamografilerini ve gerekli diğer tetkikleri düzenli yaptırmasıdır.
Meme kanserinde şu şikayetler ve belirtiler olabilir:
Memedeki bir çok değişiklik çoğu kez kansere bağlı olmasa da yukarıdaki belirtilerden herhangi biri varsa ve özellikle ele bir kitle geliyorsa doktora başvurmak gerekir. Mamografi ve ultrason sonucunuz normal dahi olsa doktorunuza danışın.
Tedaviler kişiden kişiye göre farklılık göstermekle birlikte bu gibi durumlarda erken teşhis çok önemlidir.

Son yıllarda görülme sıklığı giderek artan meme kanserinin özellikle genç kadınları da tehdit ettiği görülüyor. Kadınların meme kanserine karşı en büyük silahı ise bilinçli olmak ve erken teşhis. Kontrollerin aksatılmaması, kendi kendine meme muayenesinin rutin olarak yapılması ve yaşam tarzı düzenlemeleri ile meme kanseri erken teşhis edilebiliyor.
Bu hatalı kullanım gereksiz zaman kaybı, iş yükü ve gereksiz istenilen tetkiklere neden olmaktadır: ‘’Meme‘’ kelimesi yerine yanlış ve yaygın bir alışkanlıkla ‘’göğüs’’ kelimesinin kullanılması, hastaların konu ile ilgi olmayan branşlara başvurmasına neden olmaktadır. Göğüs; gövdenin üst yarısı, bir başka değişle vücudun boyun ile karın arasında kalan bölümüdür. Göğüs hastalıkları ve göğüs cerrahisi uzmanları, akciğer hastalıkları ve ameliyatları ile ilgilenirler, meme hastalıkları ile doğrudan bir ilgileri yoktur. Özellikle kadınların %80‘inin hayatlarının bir bölümünde meme ağrısı şikayetiyle karşılaşacakları düşünülecek olursa, hastanın doğru bölüme başvuru yapması vakit kaybetmemek açısından çok önemlidir.
Meme hastalıklarının değerlendirilmesinde mamografi halen ‘’altın standart’’ görüntüleme yöntemidir. Günümüzde dijital mamografi sayesinde tarama ve tanısal amaçlı düşük dozda radyasyon miktarı ile yüksek görüntü kalitesi sağlamaktadır. Mamografi bu sayede memede kitle oluşturmayan meme kanseri odaklarını dahi tespit edebilmekte üstün bir görüntüleme yöntemi olma özelliğini korumaktadır. Mamografide alınan radyasyon miktarı genellikle şu örnekle değerlendirilmektedir: Londra’dan kalkan bir uçaktaki hostesin Avustralya’ya kadar uçuşunda atmosferin inceliği nedeniyle maruz kaldığı radyasyon miktarının mamografiden daha yüksek olduğu düşünülürse mamografideki doz önemsenmeyecek kadar azdır. Ancak gerekli hastaya gerekli algoritma ile düzenlenmesi ve yapılan planlamanın tıbbi gerçekliğe uygun olması şarttır.
Mamografinin doğru zamanlamada planlanması hasta uyumu açısından son derece önemlidir. Adet dönemine yakın planlanacak bir mamografi seansında, hastanın memesinin en dolgun ve hassas döneminde ağrı nedeniyle rahatsız olabileceği ve bu denli önemli bir görüntüleme tetkikinden kaçar hale gelebileceği akılda tutulmalıdır. Dolayısıyla mamografi amacıyla en ideal zaman, adet kanamasını takip eden 3-4. gün olmalıdır.
Günümüzde tüm meme kanserlerinin yaklaşık %5-10’unun genetik geçişli olduğu bilimsel olarak ortaya konulmuş olup, genetik hasarın nedeni olan bazı gen mutasyonları tanımlanmıştır. Hatta aile öyküsü yüksek, seçilmiş hasta gruplarında BRCA1 ve BRCA2 olarak isimlendirilen genlerdeki gen mutasyonlarının günümüzde kan analizi ile saptanabileceğini bilmelidir. Meme kanserinde aile öyküsü risk gruplarının ortaya konmasında son derece önemlidir. Bireyin düzenli olarak meme kanseri cerrahisi ile ilgilenen bir genel cerrahi uzmanı tarafından ve doktorunun belirlediği takip süreleri ile kontrollerini yaptırması çok önemlidir. Genetik geçişleri ortaya konan bu olguların dışında ailesinde meme kanseri olmasına karşın kendisinde meme kanserinin görülmediği pek çok hasta grubu da mevcuttur. Öte yandan bir kadının ailesinde meme kanseri vakasının olmaması hiçbir zaman için bu kişide meme kanseri riskinin olmayacağı anlamına gelmemektedir.
Günümüzde genç meme kanseri sayısı artmaktadır. Yirmili yaşlara gelmiş her kadının meme kanseri açısından risk taşıdığını bilmesi gereklidir. 20-30 yaş gurubunda adet kanamasının takip eden 3. günde meme muayenesini yapması gerekmektedir. 35-40 yaş arasında yıllık genel cerrahi uzmanı kontrolü ve meme dokusunun ultrasonografik olarak değerlendirilmesi önemlidir. 40 yaşına gelmiş bir kadının rutin mamografik takiplerine başlaması gerekmektedir.
Tüm kadınların 40 yaşından önce de mamografi çekilebileceğini bilmesi gerekmektedir. Amerikan Kanser Cemiyeti’nin önerisi ile bir kadının 1. derece akrabalarında meme kanseri vakasının olması durumunda akrabasına tanı konulan yaşın 10 yıl öncesinde bu kadın için mamografik takibin başlaması gerekir. Annesine 43 yaşında meme kanseri tanısı konulmuş bir kadına 10 yıl öncesinde yani 33 yaşında mamografik takibe başlanmalıdır. Aile öyküsü olmadığı bazı seçilmiş olgularda da mamografiden yardım alındığını bilmekte fayda var.
Meme hastalıklarının ortaya konmasında altın standart meme mamografisidir. Meme MR’ı bilimsel olarak endikasyonları belirlenmiş sınırlı bir hasta grubunda planlanan bir görüntüleme yöntemidir.

Meme, süt bezleri ve burada üretilen sütü meme başına taşıyan kanallardan oluşur. Bu süt bezleri ve kanalları döşeyen hücrelerin, kontrol dışı olarak çoğalmaları ve vücudun çeşitli yerlerine giderek çoğalmaya devam etmelerine meme kanseri denir.
Bir kadının ömür boyu meme kanserine yakalanma riski yaklaşık 1/10 dur. Meme kanseri kadınlarda görülen kanserlerin %33’ünü oluşturuyor. Tüm kanser hastalarının ise %20’sini tehdit ediyor. Günümüzde ise artık her 8 kadından 1’i hayatı boyunca meme kanseriyle karşı karşıya kalma riskiyle yaşıyor. Meme kanseri kadınlara oranla erkeklerde çok nadir görülmektedir. Ancak hastalık geliştiğinde seyri kadınlarda görülen meme kanserine göre daha hızlı ve kötüdür. Her 100 meme kanserinin 1’i erkeklerde görülmektedir. Meme kanserinin nedeni tam olarak bilinmese de kalıtım, beslenme şekli, sosyo-ekonomik durum, regl durumu, doğumlar, doğum kontrol hapları gibi birçok faktörden bahsedilebilir.
Kanser, meme içinde zaman içinde büyür. Erken safhada herhangi bir belirti vermezken daha sonra memede ele gelen sertlik, meme ucunda veya ciltte çekinti, meme ucundan kanama gibi belirtiler verebilir. Sonrada aynı taraftaki koltuk altı lenf bezlerine ilerler ve bu bezlerin büyümesine sebep olur. Daha ileri evresinde beyin, karaciğer, akciğer gibi hayati organlara atlar ve ölüme neden olur.
Meme kanserinin görülme sıklığı yaş ilerledikçe artar. En çok 50-70 yaş aralığında görülen meme kanserinde risk ailede meme kanseri öyküsü bulunduğunda artmaktadır. Anne ya da kardeşte meme kanseri görüldüğünde hastalığın riski 3 kat artar. Bu nedenle aile hikâyesinde meme kanseri olan kişilerin kontrollerini özellikle 40 yaş ile birlikte sık sık yaptırmaları gerekmektedir. BRCA1 ve BRCA2 genlerinde bozulma yani mutasyon var olan kişilerin hem meme hem de yumurtalık kanserine yakalanma ihtimali riski yüksektir. Menopoz sürecinde 5 yıldan fazla hormon ilacı kullanmak da meme kanseri riskini artıran faktörlerden biridir.
Meme kanseri belirtilerini bilmek meme kanserini erken evrede yakalamak ve tedavinin başarıya ulaşması için çok önemlidir. Meme kanseri belirtileri arasında en çok rastlanan sonuç, elle yapılan muayene sonucu, kitleye elle rastlanmasıdır. Aşağıdaki değişiklikler fark edildiğinde, gecikmeden bir hekime başvurulmalıdır.
Meme kanseri belirtilerini tanımak meme kanserinin ilerlemesine engel olabilmek adına çok önemlidir. Bu nedenle kişinin kendi meme yapısını tanıması ve risk faktörlerini bilmesi gerekir. Meme kanseri belirtilerini fark edebilmek için her kadın 20 yaşından sonra kendi meme muayenesini yapmaya başlamalıdır. Kendi kendine meme muayenesi adet bitiminden 5-7 gün sonra; adet görmeyen kadınlar ise ayda bir belirdikleri yapılmalıdır.

Basitçe kendine kendine meme muayenesi aşağıdaki şekilde yapılmalıdır. Daha ayrıntılı meme muayenesi için tıklayınız.
Muayeneye önce ayna karşısında başlanır. Eller bele konularak önce memelerin simetrik olup olmadığı kontrol edilir. Memelerde görünür bir kitle araştırılır, meme derisinde herhangi bir çöküntü veya renk değişikliği olup olmadığına bakılır.
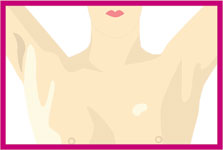
Eller yukarı kaldırılarak aynı incelemeler tekrarlanır.
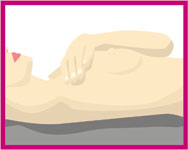
Daha sonra yatarak muayeneye geçilir. Muayeneye önce sağ memeden başlanır. Daha rahat muayene edebilmek için sağ omuz-sırt altına küçük bir yastık konulur. Sağ el başın arkasına yerleştirilir.
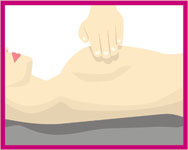
Muayene sol elin 2-3 parmak ucu ile gerçekleştirilir. Memebaşı çevresinden başlayarak ve meme dokusuna hafifçe bastırarak saat yönünde halkasal hareketler ile herhangi bir duyarlılık veya kitle olup olmadığı kontrol edilir. Tüm meme muayene edildikten sonra koltukaltına bakılır. Sol meme ve koltukaltı da benzer şekilde değerlendirilir.

Günümüzde meme kanserinin tedavisinde, cerrahi girişimin birkaç farklı uygulaması vardır. Bu uygulamalar temel olarak, memenin alınmadan korunmasına yönelik olanlar ve memenin tümünün çıkartılmasına yönelik olanlar olarak iki ana gruba ayrılmaktadır. Meme kanseri erken evrede yakalanabildiğinde memenin alınmadığı meme koruyucu cerrahiler uygulanabilmektedir.
Meme kanserinin erken yakalandığı durumlarda memenin alınmadığı cerrahi uygulamalar ile hastalığın psikolojik travması en aza indirilmektedir. Bunlara ek olarak alınan memenin yerine, plastik cerrahi teknikler ile yeniden meme rekonstrüksiyonu yapılması gibi ameliyatlar da vardır.
Meme koruyucu cerrahi yöntemi, zaman zaman kısmı (segmental) mastektomi olarak da adlandırılır. Bu cerrahide sadece memenin etkilenmiş kısmı alınır. Ancak, alınacak kısım tümörün büyüklüğüne, yerine ve başka diğer faktörlere bağlıdır. Hastaya cerrahi sonrası radyoterapi verilecekse, cerrahi sırasında memenin tümörü alınan bölgesine yerleştirilen küçük metal klipslerle (röntgende görünecektir) radyoterapi tedavi alanı işaretlenebilir.
Lumpektomide sadece memedeki kitle ve etrafındaki dokular alınır. Radyoterapi, genellikle lumpektomiden sonra uygulanan bir tedavi yöntemidir. Hastaya adjuvan kemoterapide verilecekse, genellikle kemoterapi tedavisi tamamlanana kadar radyoterapi geciktirilir.
Kadranektomide, lumpektomiden daha fazla meme dokusu alınır. Bu cerrahide, memenin dörtte biri alınır. Cerrahi sonrası genellikle radyoterapi verilir. Yine bu yöntemde de, kemoterapi verilecekse radyoterapi geciktirilir.
Alınan doku kenarında kanser hücresine rastlanırsa, hastalık pozitif marjlı demektir. Doku kenarında kanser hücresi bulunmazsa, negatif veya temiz marjlı olarak nitelendirilir. Pozitif marjın olması, cerrahi sonrası bazı kanser hücrelerinin kalmış olabileceğini gösterir. Patolog, cerrahi ile alınan dokuda pozitif marja rastlarsa, cerrahın yeni bir ameliyatla daha fazla doku alması gerekebilir. İşte bu operasyona, re-eksizyon denir. Eğer, yeterli meme dokusu alınamaması sonucu temiz cerrahi marj elde edilemezse, hastaya mastektomi yapılması gerekebilir.
Tümörün, kenar sınırına mesafesi de önemlidir. Sınırları “temiz” ise “kapalı” olabilir. Bunun anlamı, alınan tümörün kenarı ile dokunun kenarı arasındaki mesafe çok azdır ve daha fazla cerrahi yapılması gerekebilir. Cerrahlar, tümörün yeterli kenar sınırları konusunda fikir uyuşmazlığına düşebilir.
I ve II. Evre meme kanseri olan kadınların çoğu için meme koruyucu cerrahi ve ek olarak radyoterapi tedavisi, mastektomi kadar etkilidir. Bu iki yöntemle tedavi edilen kadınların yaşam oranı aynıdır. Ancak, meme koruyucu cerrahi, meme kanseri olan tüm kadınlar için bir seçenek değildir.
Radyoterapi, zaman zaman meme koruyucu tedavinin bir parçası olarak tedaviye dahil edilmeyebilir. Bu tartışmaya açık bir konudur. Bu sebeple, radyoterapi uygulanmadan meme koruyucu cerrahi eğer hasta en az 70 yaşında ise ve aşağıda belirtilenlerin hepsi doğru ise tercih edilmelidir:
2 cm veya daha küçük tümörü olan, cerrahi ile tamamen alınmış (temiz kenar sınırları olan) meme kanseri olan
Tümörü hormon-reseptör pozitif olan ve hormon tedavisi gören (tamoksifen veya aromatöz inhibitör gibi) meme kanseri olan
Lenf bezlerine yayılım göstermemiş meme kanseri olan
Hastalarda olasılıkları, tedaviyi yürüten doktorla birlikte detaylı görüşülmelidir.
Bu operasyonun yan etkiler ağrı, geçici şişlik, hassasiyet ve cerrahi müdahale yapılan bölgede sert yara dokusu şeklinde oluşabilir. Tüm cerrahi müdahalelerden sonra, ameliyat bölgesinde kanama ve enfeksiyon olasılığı vardır.
Meme ne kadar geniş alınırsa, memenin şekli o kadar değişecektir. Cerrahi sonrası meme çok farklı görünürse, bazı estetik cerrahi operasyonlar uygulanabilir veya kanser olmayan memenin boyutu küçültülerek birlikte daha simetrik görünmesi sağlanır. Bu işlem, yapılan ilk cerrahi operasyon sırasında da gerçekleşebilir. Cerrahi öncesinde doktorunuzla konuşarak memenizin ameliyat sonrası nasıl görüneceğini ve seçeneklerinizin neler olabileceğini öğrenmeniz önemlidir.
Mastektomi, memenin tamamen alınması işlemidir. Bu operasyonla tüm meme dokuları hatta bazen yakınındaki dokularda alınır.
Basit mastektomi: Bu işlem, total mastektomi olarak da adlandırılır. Meme uçları dahil tüm meme alınır, ancak koltuk altı lenf bezleri veya memenin altındaki kas dokuları alınmaz. Bazen, meme kanseri riski oldukça yüksek kadın hastalarda koruma amacıyla her iki meme birden alınır (double mastektomi). Bu ameliyat için hastaneye yatırılan hastaların çoğu, ertesi gün taburcu edilir. Bu yöntem, meme kanseri tedavisinde en sık kullanılan yöntemdir.
Cilt koruyucu mastektomi: Bazı kadın hastalarda meme, cerrahi müdahale sırasında yeniden yapılandırılabilir. Bu işleme, cilt koruyucu mastektomi olarak adlandırlmaktadır. Bu yöntemde, sıklıkla meme ucu ve meme ucu çevresi (areola) alınır, ancak meme cildinin geri kalanı büyük oranda korunur. Bu işlem, hastaya basit mastektomi kadar fayda sağlayabilir. Alınan meme dokusunun miktarı, basit mastektomi yöntemindeki oranın aynısıdır.
Bu yöntem, sadece hemen ardından meme rekonstrüksiyonu (estetik cerrahi) planlandığında kullanılır. Büyük veya deri yüzeyine yakın tümörlerde bu yöntemin kullanılması uygun olmayabilir.
Vücudun başka bir bölümünden implant veya doku kullanılarak memenin yeniden yapılandırılır. Cilt koruyucu mastektomi, daha standart bir yöntem olan mastektomi kadar fazla kullanılmamaktadır. Ancak birçok kadın hasta, daha az yara dokusuna ve daha iyi görünümlü bir memeye sahip olma isteğiyle cilt koruyucu mastektomi yöntemini tercih etmektedir.
Meme ucu koruyucu mastektomi, cilt koruyucu mastektominin bir çeşitidir. Bu yöntem, daha çok deride veya meme ucuna yakın kanser belirtisi göstermeyen memenin daha dış kısmında küçük, erken evre kanseri olan kadın hastalar için bir seçenektir. Bu işlemde meme dokusu alınır, ancak meme derisi ve meme ucu yerinde bırakılır. Sonrasında memeye estetik cerrahi (rekonstrüksiyon) uygulanır. İşlem sırasında, kanserli hücreleri kontrol etmek için meme ucu ve meme ucunun çevresinin areola alt tarafındaki meme dokusu alınır. Bu dokularda kanser belirlenirse, meme ucu alınmalıdır. Meme ucunun alt tarafında kanser belirlenmese bile, bazı tedavilerde kanserin tekrarlama riskini azaltmak için cerrahi sırasında ve sonrasında meme ucu dokularına bir doz radyoterapi uygulanır.
Meme ucu koruyucu cerrahide halen bazı problemler vardır. Cerrahi sonrası meme ucu tam bir kan akışı sağlamayabilir. Buda, buruşukluğa ve deformasyona (şekil bozukluğu) sebep olabilir.
Cerrahi sırasında sinirlerde kesildiği için, meme ucunda his azalır ya da hiç kalmaz. Daha büyük memesi olan kadınlarda estetik cerrahi sonrası meme ucu yerinden dışarı doğru çıkabilir. Bu sebeple, birçok doktor bu cerrahinin daha çok orta ve küçük boy memesi olan kadınlar için iyi bir seçenek olduğuna inanmaktadır. Bu yöntemle görünür yara izleri daha azdır, ancak işlem doğru yapılmazsa diğer mastektomi yöntemlerinden daha fazla meme dokusu bırakılma olasılığı vardır. Buda, cilt koruyucu veya basit mastektomiye nazaran meme ucu koruyucu cerrahide daha fazla kanser riski gelişebileceği anlamına gelir. Bu durum geçmişte bir problemken, günümüzde gelişen tekniklerin de yardımıyla meme cerrahisini daha güvenli bir yöntem haline getirmiştir. Halen birçok uzman, meme ucu koruyucu yöntemin standart meme kanseri tedavisi olarak oldukça riskli olduğunu düşünmektedir.
Modifiye Radikal Mastektomi: Bu yöntem, basit mastektomidir ve koltuk altı lenf bezleri alınır. Lenf bezlerinin alınması ile ilgili cerrahi, aşağıda “Lenf Bezi Cerrahisi” bölümünde detayları ile anlatılmıştır.
Radikal Mastektomi: Bu geniş çaplı operasyonda tüm meme, koltuk altı lenf bezleri ve meme altındaki pektoral (göğüs duvarı) kaslar alınır. Radikal mastektomi, geçmişte oldukça sık kullanılmıştır. Ancak, sonraları daha küçük çaplı ama aynı şekilde etkili yeni cerrahi yöntemler (modifiye radikal mastektomi gibi) bulunmuştur. Bu sayede, hastada radikal mastektomiye bağlı yan etkiler ve memede şekilsizlik görülmemektedir. Günümüzde radikal mastektomi, daha nadir başvurulan bir yöntemdir. Şimdilerde radikal mastektomi, daha çok memenin altındaki pektoral (göğüs duvarı) kaslarda bulunan geniş tümörler için uygulanmaktadır.
Cerrahi sonrası ağrı ve memenin şeklindeki değişiklik dışında mastektominin olası yan etkileri; yaranın enfeksiyon kapması, hematoma (kanın doku aralıklarında ve boşluklarında özellikle de deri altında toplanması) ve seroma (yarada kan ve cerahat dışında sıvı toplanması) olarak sıralanabilir. Cerrahide koltuk altı lenf bezleri de alınırsa, başka yan etkilerin görülme olasılığı artar. Bu yan etkiler, aşağıda “Lenf Bezi Cerrahisi” bölümünde detayları ile anlatılmıştır.

Meme kanserinin tedavisi cok sayıda tıp dalının birlikte calışmasını gerektirir. Birçok hastada cerrahi tedavi ilk basamağı oluşturmakla birlikte, operasyon sonrası patolojik inceleme sonuçlarına göre radyoterapi, kemoterapi ve hormon tedavisinden biri, birkaçı veya hepsi belli bir sırayla uygulanmaktadır. Cerrahi tedavi ve radyoterapi daha çok tümorün bolgesel kontrolunu sağlamada önemli iken, kemoterapi ve hormonoterapi ise sistemik kontrole yardımcı olmaktadır.
Meme kanseri için uygulanacak tedaviye karar verilirken hastaya durumu hakkında ayrıntılı bilgi verildikten sonra aşağıdaki tedavi seçenekleri hastayla birlikte tartışılmalıdır.

Meme kanseri sistemik ve kronik bir hastalıktır. Meme kanseri multidisipliner tedavi edilen sistemik bir hastalıktır. Erken tanı ve ideal tedavi ile hastalıktan tamamen kurtulma şansı vardır. Herkesin artık bildiği gibi erken tanı için yıllık kontroller çok önemlidir. Hastanın hiç bir şikayeti olmasa dahi yılda bir güvenilir bir yerde yapılan düzenli kontroller hastalığın çok erken evrede yakalanmasını sağlar.
Erken tanı yeterli midir ? Elbette fakat bunun ideal tedavi ile devam ettirilmesi gerekir.
İdeal tedavi için öncelikli koşul: elimizde iğne biyopsisi ile konmuş hastalığın kesin tanısının olmasıdır. İğne biyopsisi ile alınan doku örneğinin patoloji analizi sonucunda tanı dışında, o hastanın tümörüne ait başka parametreler de rapora yazılır. Örneğin tümör süt kanallarından mı yoksa süt bezlerinden mi kaynaklanmaktadır, hızla yayılmaya müsait midir, histopatolojik skoru nedir, hormon reseptörleri ve prognostik (sonucu belirleyen ve kanserin karekterini gösteren) testler nasıl çıkmıştır gibi… İğne biyopsisi ve elimizdeki kesin tanı raporu bu savaşın cephanesi gibidir.
Bazı hastalarda meme MR, tüm vücut PET CT gibi ileri tetkikler gerekebilir. Elimizde kesin tanı ve bu tetkikler olduğunda, klinik muayene sonuçlarını da göz özünde bulundurup tedavi planı yapılır. Hastaya önce ameliyat sonra kemoterapi mi yoksa önce kemoterapi sonra ameliyat mı yapılacağına karar verilir. Yine buna göre meme koruyucu mu yoksa tüm memenin alındığı mastektomi mi yapılacağına karar verilip hasta ile bu konuyu görüşülür ve gerekli planlamalar yapılır. Nasıl bir yol izleneceğine karar vermek başarı için şarttır.

Meme kanseri kadınlarda en sık kanser olması ve erken yakalandığı zaman tamamen tedavi edilme şansı en fazla olan kanserler arasında yer alması nedeniyle belli bir yaştan sonra belirli kontrollerin yapılması çok önemsenmektedir.
Özellikle vurgulanması gereken durum meme kanseri riski yüksek olan kişilerde ( Ailevi meme kanseri veya genetik meme kanseri olması gibi )kişiye özel takiplerin yapılması gereğidir. Aşağıda açıklayacağımız rutin kontroller kanser riski bakımından yüksek risk içermeyen kişilerin takibinin nasıl olmasını açıklamaktadır. Çünkü yeni tanı konan meme kanseri olgularının %75’i ( yani dört hastanın üçü) ailesinde daha önce hiç meme kanseri saptanmayan kişilerdir.
Tüm kadınların 20 yaşından sonra aylık ( Tercihen adet gördükten sonraki 5-10 gün içerisinde ) kendi meme muayenelerini yapmalarını alışkanlık haline getirmeleri önemlidir. Rutin yaptıkları kontrollerde daha önce saptamadıkları bir değişiklik durumunda ( özellikle kitle, sıkmadan kendiliğinden oluşan bir meme ucu akıntısı, meme başında ve cildindeki çekintiler ) doktora başvurmaları gerekmektedir.
Otuz yaşından itibaren aylık kendi kendine meme muayenesinin yanısıra yıllık doktor muayenesinin başlamalıdır.
Bazı merkezler yayımladıkları rehberlerinde kendi kendine muayene yapmak istemeyen hastaların takipleri için 6 ayda bir doktor kontrolu önermektedir.
Takip açısından 40 yaş ek riski olmayan hastalar için milad gibi kabul edilebilir. Bu yaştan itibaren yıllık radyolojik kontroller de eklenmek zorundadır ve radyolojik kontroller (Mamografi ve gereği halinde ultrasonografi veya MR) çok önemlidir. Meme kanserinin sıklığı 50 yaşından itibaren pik yaparak artmaktadır. Elli yaşında klinik belirti verecek düzeye gelen bir kanserin radyolojik bulguları çok daha erken başlayabilmekte ve sadece radyolojik bulgularla tanı alan kanserlerin %90’nından fazlası çok erken evrede tanı alabilmekte ve tamamen tedavi olma olasılığı çok yüksek düzeyde olabilmektedir. Bunun için radyolojik kontroller on yıl önceden başlanmaktadır.

Kadınlarda yaş gözetmemekle birlikte menopoz sonrasında daha riskli olabilen meme kanseri, bugünkü gelişmiş tanı yöntemleriyle ve ameliyat teknikleriyle meme kanserine zamanında müdahale edildiği takdirde ölüm riski sıfıra yakın seyretmektedir. Özellikle deriye ve meme başına yakın olan tümörleri erken fark etme şansı olabilir. Ayrıca, kadının meme kanserinin farkında olması ve bu hastalığı ciddiye alması için de kendi kendini muayeneyi öğrenmesi ve yapması şarttır. Muayene sırasında fark edilen en ufak bir değişiklik için doktora gidilmelidir.
Düzenli egzersiz yapan kadınlarda meme kanseri riskinin azaldığı bilinmektedir. Hafif egzersiz yapılması, haftada 4 saat tempolu yürüyüş, şişmanlığın azaltılması ile meme kanseri riski yüzde 30-40 oranında azaltılabilir. Sadece meme kanserinde değil, tüm kanser türlerinde beslenmenin önemli bir rolü vardır. Sebze ve meyveye hayatımızda daha çok yer vermek, ağır yağlı yiyeceklerden uzak durmak önemlidir. Alkol kullanımına dikkat edilmelidir. Kadınların meme sağlığının korunmasında düzenli kontroller önemli yer tutar.

Kadın meme kanserine yakalanma riskini doktoruyla konuşmalı. Ne zaman kontrollere başlayacağını ve ne sıklıkta kontrol edileceğini sormalı. Bu kararlar diğer tıbbi kararlar gibi kadının ihtiyaçlarına göre olmalı. Kanser erken bulunduğunda tedavi daha etkili olur. Bu nedenle meme kanseri belirtileri görülmeden tarama önerilir.
* Mamografi
* Klinik meme muayenesi
* Kendi kendine meme muayenesi
Meme kanserinin erken tanısı için önerilen tarama mamografisi programı aşağıdaki şekildedir;
Klinik meme muayenesi sırasında, doktor kadınların memeleri otururken ve yatarken incelenir. Kadının kolunu kafasının üzerine kaldırması, vücudunun yanında sarkıtması, beline koyması istenebilir. Doktor memelerdeki beklenmedik boyut ve şekil de dahil olmak üzere memeler arasındaki farklılıklara bakar. Her memede kızarıklık, çukur ve diğer anormal işaretler kontrol edilir.
Meme uçları bir akıntının olup olmadığını kontrol etmek için sıkılabilir.
Doktor parmaklarıyla kitleleri bulmak için, önce tüm memeyi sonra koltukaltını, köprücük kemiğinin önce bir tarafını sonra diğer tarafını kontrol eder. Bir kitle önce genellikle bezelye tanesi kadardır. Memeye yakın lenf nodlarının şiş olup olmadığına bakılır.
Tüm klinik muayene 10 dakika sürebilir.
Bazı kadınlar memelerindeki değişiklikler için aylık kişisel muyene yaparlar. Bir kadın bu muayeneyi yaptığında, her kadının memesinin farklı olduğunu, yaşlanmadan, adet, doğum, menopoz ve doğum kontrol haplarından ve diğer hormonlardan dolayı değişiklikler olabileceğini hatırlamalıdır. Memelerin kitleli ve farklı olması normaldir. Aynı zamanda adet döngüsünden önce veya adet döngüsü sırasında kadınların memelerinin şiş ve hassas olması yaygındır.
Kadınların kendi kendine meme muayenesi sırasında veya başka bir zamanda farklı bir şey fark etmeleri halinde doktorlarına başvurmaları gerekir. Aynı zamanda kendi kendine meme muayenesinin, düzenli mamografi ve klinik meme muayenesinin yerini tutmayacağını hatırlamak gerekir. Her ne kadar kendi kendine meme muayenesi daha çok meme biyopsisine neden olsa da, şimdiye kadar olan çalışmalar kendi kendine meme muayenesinin meme kanserinden dolayı ölümleri azaltmadığını göstermiştir.

Kanser tanısı ve tedavisinden bir süre sonra, kendinizi yeni bir doktorun muayenehanesinde bulabilirsiniz. Eski doktorunuz taşınmış veya emekli olmuş olabilir veya siz taşınmış ya da başka bir nedenle doktorunuzu değiştirmiş olabilirsiniz. Yeni doktorunuza tanı ve tedavinizle ilgili tüm ayrıntıları anlatmanız çok önemlidir.
Aşağıdaki bilgilerin elinizin altında olduğundan emin olunuz;
Kanser olmak ve tedaviyle uğraşmak çok zaman alıcı ve duygusal açıdan çökertici olabilir ancak yaşamınıza yeni bir açıdan bakma fırsatı da yaratabilir. Uzun vadede sağlığınızı nasıl koruyacağınızı düşünebilirsiniz.
Kanser olduğunuzu öğrenmeden önceki yaşamınızı düşünün. Sağlığınızı olumsuz etkileyebilecek şeyler yapıyor muydunuz? Belki de çok miktarda alkol alıyor, gereğinden fazla yemek yiyor, sigara içiyor ya da sık egzersiz yapmıyor olabilirsiniz.
Şimdi kendinizi suçlu hissetme veya kendinizi ayıplama zamanı değil. Aksine, yaşamınızın geri kalanını olumlu etkileyebilecek değişikliklere başlayabilirsiniz. Kendinizi sadece iyi hissetmekle kalmayacak, aynı zamanda daha sağlıklı olacaksınız.

Memeler, süt yapabilen bezlerdir. Her meme , kaburgaların üzerindeki göğüs kaslarının. önündedir. Her meme lob denilen 15 ile 20 kısımdan oluşur. Loblar küçük lobülleri; lobüller, süt üreten küçük bezleri kapsar. Süt, lobüllerden ve duct denen ince kanallardan geçerek memebaşından akar. Memebaşı areola denen koyu renkli cilt bölgesinin merkezidir. Lobül ve kanalların arasını yağ ve bağ dokusu doldurur. Memeler aynı zamanda lenf denen renksiz sıvıyı taşıyan lenf kanallarını da içerir. Lenf kanalları küçük yuvarlak lenf bezlerine açılır. Memeye ait lenf bezi grupları memeye yakın olan koltukaltında, köprücük kemiğinin üstünde ve sternumun (iman kemiği) yanında bulunur. Lenf bezleri lenf sisteminde olabilecek bakteri, kanser hücreleri ve diğer zararlı bileşenleri tutar.

Memede kitle fark edildiğinde, gecikmeden uzman doktorla görüşülmelidir. Kitlenin ele gelmesi genellikle kanseri düşündürür.
Unutulmamalı! Kesinlikle savsaklanmamalı!
Memedeki her kitle kanser değildir.
Tüm meme kitlelerinin %80-85′i, özellikle 40-50 yaş altında, kanser dışı nedenlere bağlıdır.
İyi huylu nedenler, fibrokistler, fibroadenom, meme absesi, yağ nekrozudur.
Kanser açısından şüpheli kitleler genellikle sert, düzensiz kontürlü ve hareketsizdir.
Fibrokistler, içi sıvı dolu keseciklerdir. Ağrısız, hareketli, düzgün sınırlı ve yumuşak kıvamlıdır.
Unutulmamalı!!!
Meme kanserine bağlı kitlelerin % 90 ı ağrısızdır.
Fibrokistik meme hastalığı
Tüm kadınların yaklaşık %60′ında görülür.
30-50 yaş arasında sık rastlanır.
Menopoz sonrası ender; doğum kontrol hapı kullanan kadınlarda daha da ender görülür.
Nedeni tam olarak bilinmemektedir. Menopoz sonrası nadir görülmesi, yumurtalık hormonlarıyla ilişkisinin olduğunu düşündürmektedir.
Risk etmenleri: Kalıtım ve beslenmeyle (aşırı yağlı beslenme, fazla kahve tüketimi) ilişkili olabilir.
Nedeni bilinmemektedir. Yağ tüketiminin artmasıyla ilişkili olabilir.
Genç kızlık dönemi ve 20 li yaşlarda en sık görülür.
30 yaşın üstünde nadiren görülür.
Tek veya her iki memede, bir veya daha çok sayıda olabilir.
Yağ nekrozu
Travmaya bağlı olarak gelişir.
Kitlenin yakınındaki deride morluk görülebilir.
Kitlede duyarlılık olabilir.
Deride veya memebaşında çökme ve çekinti olabilir.
Biyopsi yapılmadan meme kanserinden ayırdedilemez.
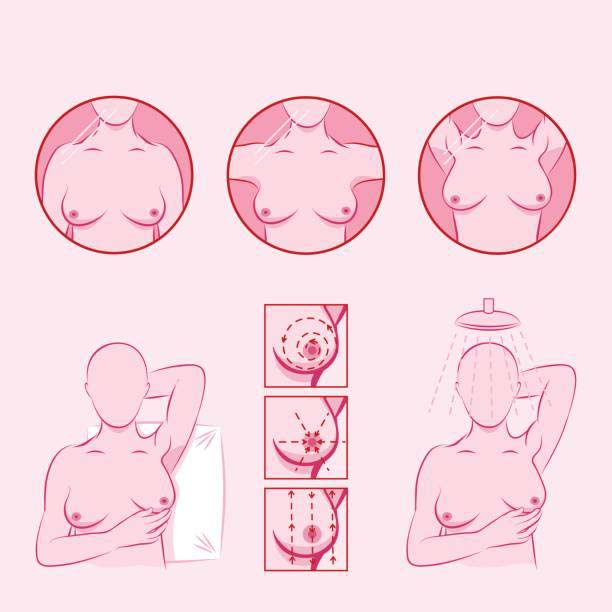
Muayene için en uygun dönem
Muayene
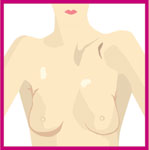
Belden üst bölüm tamamen soyunuk olarak ayna karşısına geçin. Yeterli ışık olmasına dikkat edin.
Muayenenin 2 bölümü vardır. Gözle inceleme ve elle muayene.
I) Gözle inceleme
Ayna karşısında yapılmalıdır. Muayene edilecek bölgeler, memenin kendisi ve memebaşları, koltukaltları ve memealtı bölgeleri.
Muayene nasıl yapılmalı?
Elinizin üç orta parmağıyla (a), küçük dairesel hareketler çizerek ve baskı şiddetini hafiften kuvvetliye doğru arttırarak muayeneye başlayın.
Sağ meme için sol, sol meme için sağ elinizi kullanın (b,c).
Göğsünüzün tümünü yoklayarak muayene edin.
Aynı muayeneleri diğer göğsünüzde tekrarlayın.
Parmaklarınıza vücut losyonu veya sabun sürüp kayganlığı arttırarak, muayeneyi daha rahat yapabilirsiniz.
Köprücük kemiğinin altından başlayarak, tüm meme bölgesini muayene edin (Şekil A). Elinizi kaldırmadan, kaydırarak birbirine koşut dikey çizgiler çizerek (a), veya köprücük kemiğinin altından başlayıp saat ibresi yönünde giderek içice geçen daireler çizerek (b), ya da meme başında sonlanan oklar şeklinde (c) tüm memenizi muayene edin. Memebaşını, elinizin başparmağı ve işaret parmağı arasında sıkarak, akıntı olup olmadığını kontrol edin.
İlk muayeneler, göğsünüzün yapısını tanımanızı sağlar. Daha sonraki muayenelerde farklı, devam eden bir dolgunluk, kitle farketmeniz durumunda doktorunuzla bağlantı kurun.
Yatarken elle muayene
En rahat muayene şeklidir.
Sırtüstü yatarak yapılabilir.
Muayene edilecek bölgeler
Memenin kendisi ve memebaşları
Koltukaltları ve memealtı bölgeleri
Muayene edeceğiniz taraftaki omuz altına küçük bir yastık veya katlanmış bir havlu yerleştirin.
Aynı taraftaki kolunuzu başınızın üstüne koyun.
Diğer elinizin 3 orta parmağıyla dairesel hareketler çizerek ve baskı şiddetini hafiften kuvvetliye doğru arttırarak muayeneye başlayın (a).
Kolunuzu yana koyun, diğer elinizle koltukaltı bölgesini muayene edin (b).
Memebaşını, diğer elinizin baş ve işaret parmakları arasında sıkarak, akıntı olup olmadığını kontrol edin (c).
Aynı muayeneleri diğer göğsünüzde tekrarlayın.
Ayakta, otururken, ya da duşta elle muayene
Muayene edilecek bölgeler
Memenin kendisi ve memebaşları
Koltukaltları ve memealtı bölgeleri
Muayene nasıl yapılmalı?
Meme muayenesi yapılacak taraftaki kolunuzu başınızın üstüne veya arkasına koyun.
Diğer elinizin 3 orta parmağıyla dairesel hareketler çizerek ve baskı şiddetini hafiften kuvvetliye doğru arttırarak muayeneye başlayın (a).
Koltukaltı bölgesini muayene edin (b).
Memebaşını, diğer elinizin baş ve işaret parmakları arasında sıkarak, akıntı olup olmadığını kontrol edin (c).
Aynı muayeneleri diğer göğsünüzde tekrarlayın.
Meme dokusundan bir örnek alınarak, bu örneğin mikroskop altında incelenmesi ve böylece meme kanseri olup olmadığının araştırılması meme biyopsisi sayesinde gerçekleştirilebilmektedir. Genellikle meme muayenesi sonucunda bir yumru bulunmasıyla ya da mamografi, ultrasonografi ve MR gibi görüntüleme yöntemleriyle şüpheli bir alanın tespit edilmesiyle meme biyopsisi yapılması gerekli olmaktadır. Meme biyopsisi ile alınan meme dokusu örneği patolog tarafından incelenmektedir ve böylece meme kanserinin olup olmadığı kesinleştirilebilmektedir. Meme biyopsisini yapmanın birçok farklı yöntemi vardır. MR rehberliğinde biyopsiyapılması da bu yöntemlerden bir tanesidir.
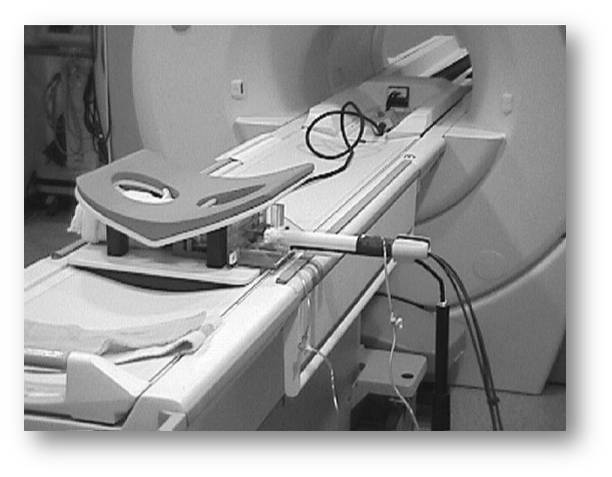
Memenin MR ile incelenmesi, meme kanseri tespit edilen kadınlarda ameliyat yapılmadan önce memede başka bir odak olup olmadığının tespit edilmesi ya da yüksek risk faktörlerine sahip olan kadınlarda tarama yapılması amacıyla kullanılmaktadır. Başka görüntüleme yöntemleri ile saptanamayan şüpheli bulgular, MR yöntemi ile kolayca saptanabilmektedir. Yakın bir zamana kadar ülkemizde sadece MR’da görülebilen bulgulara biyopsi yapılamamaktaydı. Bu hastalar hekim tarafından yakından gözetim altında tutuluyor ve belirli bir süre endişe içerisinde beklemek zorunda kalıyorlar ya da gereksiz bir yere ameliyat olmak, anestezi almak zorunda kalıyorlardı. Hatta kimi zaman memede ne olduğu tam olarak bilinemeyen bulgular saptandığı için meme kanserli kadınlara koruyucu tedavi uygulanamıyor ve bu kadınların memesinin tamamen alınması tercih ediliyordu. Artık kolayca uygulanabilen MR rehberliğinde biyopsi sayesinde MR ile tespit edilmiş olan kitlelere biyopsi yapılabiliyor ve kesin olarak konulan teşhis ile kadınlar endişe içerisinde beklemeden, gereksiz tedavi ve ameliyatlara maruz kalmıyorlar.
Ülkemizde sınırlı sayıda olan merkezlerde yapılabilen MR rehberliğinde biyopsi hastalar meme MR çekimlerinde olduğu gibi yüz üstü yatar. Bilgisayar yardımıyla şüpheli alanın koordinatları üç boyutlu bir şekilde belirlenmektedir. Koordinatları belirlenen bölgeye iğne biyopsisi veya ameliyat öncesinde işaretleme yapılabilmektedir.
MR rehberliğinde biyopsi uygulaması ülkemizde yeni yeni uygulanmaya başlayan bir yöntem olduğu için sadece belirli sayıda merkezlerde gerçekleştirilebilmektedir. Bu biyopsi tekniği diğer biyopsi tekniklerinden pek farklı olmasa da, işlem yapılırken özel MR cihazı ve biyopsi aparatları gerekli olmaktadır. Bu faktörler de sistemin dezavantajları arasında sayılmaktadır. MR rehberliğinde biyopsi uygulaması meme kanseri teşhisinde arada kalmış olan hastalara umut sağlayan yeni imkanlar içerisinde sayılmaktadır.
Tüm biyopsilerde olduğu gibi MR rehberliğinde biyopsi uygulaması sonrasında da hastalar ağrı hissetmemektedir. Eğer hafif derecede bir ağrı hissedilirse de kan sulandırıcı etkisi olmayan ağrı kesiciler kullanılabilmektedir. Genellikle biyopsi sonrasında hastalar günlük yaşamlarına kolaylıkla devam edebilmektedirler. Çok özel durumlar haricinde, çalışan kadınlar işlerine geri dönebilmekte, biyopsi sebebiyle herhangi bir sıkıntı hissetmemektedirler. MR rehberliğinde biyopsi uygulamasında uygun teknikler kullanılması sebebiyle, herhangi bir komplikasyon oluşması riski oldukça düşüktür. En sık görülmekte olan komplikasyon ise biyopsinin yapıldığı bölgede kanama oluşmasıdır. Bu durum özellikle kan sulandırıcı etkisi olan ilaç kullanan kişilerde daha sık görülmektedir. Bu nedenle hastaların MR rehberliğinde biyopsi uygulaması yapılmadan önce hekimlerine kullandıkları ilaçlar konusunda bilgi vermeleri gerekmektedir. Biyopsi sonrasında meydana gelen kanama ise herhangi bir müdahaleye gerek olmadan kendiliğinden iyileşmektedir.
MR eşliğinde biyopsi ya da diğer biyopsi türleri ile elde edilen doku örneklerinin incelenmesi birkaç gün sürebilmektedir. Yani sonuçlar hemen elde edilememektedir. Biyopsi sonrasında elde edilen dokular, vücut dokularının analizi konusunda uzman olan patologlar tarafından incelenir. Bu inceleme sırasında mikroskop ve diğer özel cihazlar kullanılmaktadır. Doku örneklerini inceledikten sonra patolog elde ettiği sonuçları bir rapor hazırlayarak açıklar ve ilgili hekime gönderir. Patoloji raporunda MR eşliğinde biyopsi veya biyopsi türleri ile hastadan alınmış olan doku örneklerinin boyutu, rengi ve kıvamı ile birlikte biyopsi yapılan alanda kanser hücrelerinin yer alıp almadığı ve tespit edilen hastalığın özellikleri detaylı bir şekilde açıklanmaktadır.
Yapılmış olan meme biyopsisinde sonuçların kanser çıkmadığı durumlarda, memede bulunan kitlenin gerçekten iyi huylu olduğu konusunda radyoloji ve patoloji uzmanı ile meme cerrahının fikir birliğine varıp varmadıkları önemlidir. Kimi zaman hastanın tedavisinde rol alan bu uzmanlar farklı görüşlere sahip olabilmektedirler. Böyle bir durum söz konusu ise daha kesin sonuçlar elde edilebilmesi için detaylı tetkikler ya da ameliyat yapılması gerekebilmektedir.
Patoloji raporunda meme kanseri teşhisi yapıldıysa, ne tür bir kanser olduğu, hormon reseptörlerinin pozitif ya da negatif olup olmadığı gibi detaylı bilgiler de yer alacaktır. Patoloji raporunda kanserin evresi ve türüne göre hekimler hastalarına ve tümöre özel bir tedavi planı oluşturmaktadırlar. Bu nedenle MR eşliğinde biyopsi ya da diğer biyopsi türleri ile elde edilen doku örneklerinin detaylı ve özenli bir şekilde incelenmesi gerekmektedir. İnceleme sonucunda elde edilen bilgilere göre hastanın sağlık durumu değerlendirilecek ve gerekli tedaviye hemen başlanacaktır.
Meme kanserinde belirli risk faktörlerine sahip olan kadınların hastaya özgü risk analizi sonrasında, uygun takip ve tarama programına alınması erken teşhis için hayati önem arzeder. Mutasyonu bulunan (BRCA 1 ve BRCA 2 gibi) ve ameliyat ile risk azaltıcı cerrahi kararı verilen ancak böylesi bir girişim yapılmayan hastalarda MR takibi yapılabilmektedir. Ayrıca, yüksek aile öyküsü, memede prekanseröz lezyonların saptanması gibi nedenlerden dolayı MR çekilen ve şüpheli bir lezyon bulunan hastalarda tüm bulgular topluca değerlendirilir. MR da görülen lezyonun, ultrasonografi veya mamografi ile bulunması durumunda, göreceli olarak daha kolay olan ultrasonografi veya mamografi altında biyopsi yapılması ile tanı konulabilir. Ancak, şüpheli lezyonun,
MR dışında görüntülenememesi durumunda MR altında biyopsi yapılması gerekebilir. MR altında biyopsi ile, mamografi ve ultrasonografide görünemeyen tümörlerin tanısı konabilir. Bunun dışında, meme kanseri tanısı konulan hastalarda, aynı memede veya karşı memede MR ile bulunan şüpheli ek odakların, ameliyat önvcesinde tanısının kesinleştirilmesinde MR altında biyopsi yapılabilmesi oldukça önemlidir. MR altında biyopsi imkanı olmadığı ve ek odakların tümör olup olmadığının kesinleştirilemediği durumlarda olası sonuçlar da hasta ile tartışılmalıdır. Meme kanseri tanısı konulan hastalarda, MR ile saptanan ek odaklar, kanser olmayabilir, bu durumda biyopsi yapılmadan yapılacak daha radikal bir girişim, gereğinden fazla bir girişim olarak nitelendirilebilir. Aksi durum da söz konusu olabilir. MR çekilen ve MR da şüpheli olarak nitelendirilen odakların dikkate alınmadığı, biyopsi ile sonucun kesinleştirilmediği ve takip yapılan hastalarda, bu oluşumların tümör olabileceği hatırdan çıkarılmamalıdır.
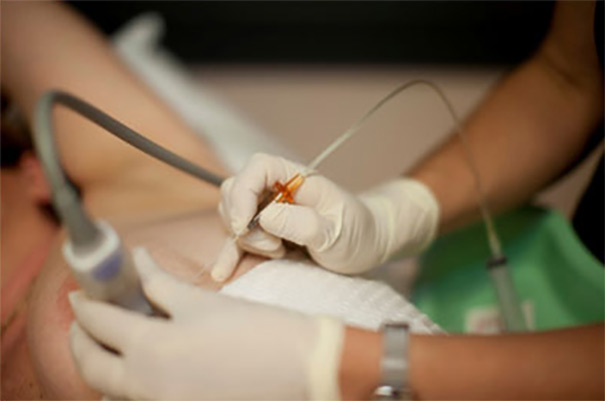
Meme kanseri kadınlarda en sık görülen kanser türüdür. Ayrıca kadınlarda kansere bağlı ölümlerin en başında da meme kanseri gelmektedir. Bu nedenlerle memesinde şüpheli bir durumla karşılaşan kadınların vakit kaybetmeden bir meme cerrahına müracaat etmeleri büyük önem taşır. Memede sıradışı bir durumla karşılaşan hekim, biyopsi yapılmasını isteyebilir. Biyopsi, cerrahi biyopsi (ameliyat) veya iğne biyopsisi şeklinde yapılabilir.
Cerrahi biyopsi, insizyonel (ameliyatla şüpheli oluşumun bir kısmı çıkarılır) veya eksizyonel (ameliyatla şüpheli oluşumun tamamı çıkarılır) biyopsi şeklinde yapılabilir. Bu biyopsi türleri genellikle ameliyathane veya biyopsi odası denilen ve cerrahi girişim imkanı veren birimlerde yapılabilir. İşlem yaklaşık 30-60 dakika sürer. Hasta aynı gün evine gönderilebilir. Düşük olasılıkla kanama, infeksiyon gibi problemlerle karşılaşılabilir. Çıkan sonuca göre doktorunuz izlenecek yol ile ilgili sizi bilgilendirir. Günümüzde tanı amacıyla cerrahi biyopsi yapılması (insizyonel veya eksizyonel) tercih edilmemektedir.
İğne biyopsileri kolay, ağrısız, pratik, komplikasyon oranı düşük, tanı koyma oranları %95 ve üzerinde olan ve günümüzde tercih edilen ve önerilen tanı koyma yöntemidir. İşlem 5-10 dakika kadar sürmektedir. Biyopsi sonucuna göre memede bulunan kitlenin iyi huylu ya da kötü huylu olduğuna karar verilmektedir. Böylece nasıl bir tedavi yöntemi izleneceğine karar verilebilmektedir.
Yapılacak biyopsi işlemi kadınlarda bir gerginliğe ve tedirginliğe neden olabilmektedir. Kadınlar bu nedenle korkuya kapılmakta ve işlemi yaptırmak istememektedir. Böyle durumlarda aile fertleri ve doktor hastayı anlamaya çalışmalı ve işlemin gerekliliği konusunda hastayı bilgilendirmeli ve cesaretlendirmelidir. İşlem konusunda ayrıntılı olarak bilgilendirilen hastanın kaygısı azalmakta ve daha rahat olmaktadır. Cerrahi biyopsilerde hastanın işlem için hastaneye aç karna gelmesi gerekirken, iğne biyopsilerinde böyle bir zorunluluk yoktur. Hastanın kullandığı ilaçlarla ilgili doktorunu bilgilendirmesi büyük önem taşır. Özellikle kan sulandırıcı ilaçlar (aspirin, kumadin gibi) hakkında ve ek hastalıkları konusunda doktorunu bilgilendirmelidir. Kan sulandırıcı ilaçların kesilmesi veya alternatif başka ilaçlara geçilmesi gerekebilmektedir.
Meme kanseri saptanan hastalarda, en sık doktora müracaat nedeni, ele gelen kitledir. Tanı amacıyla doktora müracaat eden hastada ilk yapılan ayrıntılı sorgulama sonrasında elle muayenedir.
Muayene ve radyolojik incelemeler ışığında şüpheli bir durumun tespitinde ilk tercih edilecek biyopsi yöntemi iğne biyopsisidir. Biyopsi ile kitlenin iyi veya kötü huylu olduğu aydınlatılır. Biyopsi ile tümörün / kanserin yayılması söz konusu değildir. Doğru tanı ve tedavi için mutlaka yapılmalıdır.
Biyopsi işlemi yapılmadan önce hastanın memesinde biyopsi yapılacak yer lokal anestezi ile uyuşturulur.
Yapılan biyopsi sonucunda eğer kitle kötü huylu ise hastanın tedavisi planlanır. Tedavi planında ilk basamak tedavi cerrahi (ameliyat) olabileceği gibi, kemoterapi, hormonoterapi gibi diğer yöntemlerle de tedavi başlayabilir ve cerrahi tedavi (ameliyat) daha sonraya bırakılabilir. Memede ele gelen ve biyopsi yapılan her kitle kanser değildir. Biyopsi yapılan hastaların ancak %10-
40’nda meme kanseri mevcuttur. Biyopsi kararı verilince hemen korkmayınız ve doktorunuzun direktiflerini izleyiniz.
Yapılan iğne biyopsisinde bulguların iyi huylu gelmesiyle hastalar genellikle pek çok gereksiz işlemden kurtulurlar. Hastanın ameliyat olmasına, anestezi almasına veya daha başka tetkiklerin ve girişimlerin yapılmasına gerek kalmaz.
İğne biyopsileri doktorunuzun ofisinde doktorunuz tarafından yapılabileceği gibi, radyoloji doktoru tarafından da yapılabilir. Bu durumda biyopsi, ultrasonografi, mamografi veya MR altında yapılabilir.
İğne biyopsisi radyoloji rehberliğinde yapılabilir. Radyoloji rehberliğinde yapılan iğne biyopsileri, ultrasonografi, mamografi veya MR /manyetik rezonans görüntüleme) altında yapılabilir. Bu yöntemlerden en çok ultrasonografi rehberliğinde biyopsi uygulanır. Ultrasonografi rehberliğinde meme biyopsisi, hızlı, kolay, pratik bir yöntemdir. Ultrasonografi kullanıldığından hasta radyasyon almaz. İşlemi yapan hekim, işlemin tüm aşamalarını görerek yaptığından, doğruluk oranları radyoloji rehberliğinde yapılmayan biyopsilere göre yükselir.
Memede şüpheli lezyonu bulunan hastalarda, iğne biyopsisi kesin tanının konması için en güvenilir, pratik ve komplikasyon oranı düşük işlemdir. Biyopsi kararı sizi korkutmamalıdır.
Ultrasonografide ve mamografide görülmeyip MR da görülen lezyonlarda MR altında biyopsi yapılması gerekebilir. Bu işlem daha az merkezde yapılabilen ve özel bir donanım varlığında gerçekleştirilebilecek biyopsi türüdür.
Vakum biyopsi, kalın iğne biyopsisine göre daha fazla dokunun alındığı biyopsi yöntemidir. Daha çok radyolojik incelemelere göre şüpheli olduğu bildirilen lezyonlarda tercih edilir. Ayrıca ultrasonografi ile görülemeyen ve mamografide kendini riskli kireçlenme ile gösteren, ameliyat olmadan iğne biyopsisi ile tanı olasılığının mümkün olmadığı durumlarda vakum biyopsi ile tanı konulabilir. Biyopsi sonucunun iyi huylu bulunduğu durumlarda, şüpheli lezyon memeden çıkarılmış hem tanı konulmuş hem de hastanın tedavisi tamamlanmış olur. Vakum biyopsi sonucunun malign (kötü huylu) geldiği durumlarda hastanın tanısı konulmuş olur, hastada tümör tedavisi için gerekli planlamalar yapılabilir.
Memede saptanan tümör, kitleden örnek alınması, içi sıvı dolu birkistin boşaltılması veya koltuk altında ortaya çıkan lenf bezlerinden örnek alınması amacıyla kullanılabilir.
Hızlı, pratik, ucuz bir yöntemdir. Hastanın derisini kesmeye, dikiş atılmasına gerek kalmaz.
Bir enjektör yardımıyla uygulanır. Örnek alınacak yer içine enjektör batırılarak hücre örneği alınır. Alınan hücre miktarının yeterli olup olmadığını kontrol etmek amacıyla bir patoloji uzmanı işleme eşlik edebilir.
İşlemin avantajları, sadece bir enjektör kullanıldığından, hastaya sıkıntı verecek kesme, dikiş atma gibi girişimler gerekmemektedir. Biyopsi yöntemleri içinde en ucuz yöntemdir. Sonuçlar çok hızlı olarak (1-2 gün) öğrenilebilir. Hastanın vücudunda ağrı, kanama, morarma, enfeksiyon gibi komplikasyonların oluşma olasılığı yok denecek kadar azdır.
İnce iğne aspirasyon biyopsisinin dezavantajları, diğer biyopsi yöntemlerine göre doğruluk oranı daha düşüktür, %75 ila %80 arasında değişmektedir. İşlemin başarısı, yeterli tecrübeye sahip patolog ile doğru orantılıdır ve sitoloji konusunda tecrübeli sitopatolog ile doğruluk ve kesinlik oranları artmaktadır. Bu konuda yetişmiş sitopatolog sayısının hem ülkemizde hem dünyada çok fazla olmadığı söylenebilir.
İnce iğne aspirasyon biyopsisinde kullanılan iğnelere oranla kalınlık olarak 2 ila 4 mm. kalınlığındaki iğneler kullanılmaktadır. Ayrıca diğerinden bir farkı da biyopsi tabancası kullanılması gerekliliğidir.
Uygulanma şekli olarak, iğne kitlenin ucuna yerleştirilmektedir. Tabancaya basınca iğne kitlenin içerisine gitmekte ve bir parça alıp geri gelmektedir. İğne meme içerisinden çıkarılmakta, alınan parça formol denilen bir çözelti içine konmaktadır. İşlem birkaç kez tekrarlanmaktadır, böylece biyopsi yapılan lezyonun farhklı noktalarından örnek alınabilmekte ve işlemin doğruluk oranları yükseltilmektedir. Patoloji laboratuarına gönderilen örneklerin inceleme sonuçları birkaç gün içinde bildirilmektedir.
Kesici iğne biyopsisinin avantajları, diğer biyopsi yöntemlerine göre daha kesin sonuç elde edilebilmektedir ve doğruluk oranları %95’lere ulaşmaktadır. Meme kanseri tanısında en çok kullanılan biyopsi yöntemi kesici iğne biyopsisidir (trucut – kalın iğne). Normal iğneye göre daha kalın olduğundan ciltte 1-2 mmlik bir kesi yapılması gerekmektedir. Ancak yapılan kesi birkaç gün içerisinde kendiliğinden iyileşmektedir. İşlem sonrasında hastalara az da olsa hafif ama geçici ağrı çekmektedir. Biyopsiye bağlı küçük morarmalar görülebilse de ciddi sıkıntıya yol açmamakta, çabuk iyileşmekte ve rahatsızlık hissi kabul edilebilir ve sıkıntı yaratmayacak düzeyde olabilmektedir.
Kesici iğne biyopsisinin dezavantajları, kullanılan iğnelerin, ince iğne biyopsisinde kullanılan iğnelere göre daha işlevsel olduğundan daha pahalı olmasıdır. Maliyet, daha az tercih edilmesindeki en önemli etkendir. Son yıllarda alternatif firmaların varlığı ve rekabet ile iğnenin ucuzlaması ile daha yaygın kullanılmaya başlanmıştır.
Meme kanseri düşünülen bir hastada ilk tercih edilecek biyopsi yönteminin kesici iğne (=kalın iğne = trucut) biyopsisi olduğu hatırdan çıkarılmamalıdır.
Bazı meme kanseri hücreleri, içerdikleri hormon reseptörleri (algılayıcıları) aracılığı ile dişilik hormonu olan östrojene duyarlı olabilir. Yani, östrojen hormonu bu kanser hücrelerinin büyümelerine ve artmalarına neden olabilir. Hormon tedavisinde amaç, bu şekilde östrojen reseptörü içeren ve bu hormona duyarlı olan kanser tiplerinde, östrojen etkisinin ortadan kaldırarak kanserin gelişmesinin önlenmesidir. Bu amaçla günümüzde kullanılan ilaçlar uzun süreler (üç-beş yıl) ağız yolu ile alınırlar.
Meme kanseri nin oluşmasında kadınlık hormonları östrojen ve progesteronun rolü biliniyor. Bu hastalara yeniden hormon tedavisi uygulanması, bu konuyu bilmeyenlere çelişkili gelmektedir. Aslında bu tedavi bir anti – hormon tedavisidir. Bazı hastalarda kanser hücreleri üzerinde östrojen ve progesteron hormonlarının alıcıları vardır. Bu alıcılar kan dolaşımındaki hormonlarla uyarılarak yeniden meme kanser oluşmasına neden olur. Hormon tedavisinde amaç, bu şekilde östrojen reseptörü içeren ve bu hormona duyarlı olan kanser tiplerinde, östrojen etkisinin ortadan kaldırarak kanserin gelişmesinin önlenmesidir.
Adet gören hastalarda vücudun en önemli östrojen kaynağı yumurtalardır. Meme kanserli ve hormon reseptörü pozitif olup, adet gören bu kadınların bazılarında 3 yıl geçici olarak ayda bir veya 3 ayda bir yapılan iğne ile adetler geçici olarak kesilir. Ayrıca ağızdan beş yıl süreyle verilen ilaçla hastalığın aynı meme ve diğer memede tekrarı önlenmeye çalışılır.
Genelde kemoterapi bittikten sonra başlar ve 5 yıl süre ile devam eder. Anti hormon tedavisi sırasında özellikle adet gören kadınlarda sıcak basması, terleme, vücutta yağlanma gibi yakınmalar olabilir.
Meme kanseri olup menopoza giren kadınlara hormon replasman tedavisi verilir mi?
Bizler bu dönemde hastalığın tekrarlanma olasığını arttıracağından menopoz tedavisini tavsiye etmiyoruz.
Hayır. Memede bulunan bir kitle fark edildiğinde muayene ve gerekli görülen tetkiklerle değerlendirilmesi yapılıyor. Eğer kitle içerisine sıvı bulunan basit bir kist ise bunun çıkarılmasına gerek yoktur.
Çok büyük ve ağrılı kistlerin, nadiren enjektörle boşaltılması gerekebilir. Memedeki ödem, gerginlik ve ağrıyı azaltmak için bazı bitkisel ilaçlar önerilebilir.
Memedeki basit kistler menopozdan sonra kendiliğinden kaybolabilir. Genç kadınlarda sık görülebilen iyi huylu meme tümörler fibroadenom adını alır. Bunlar genellikle 2 cm altında ve düzgün sınırlı ise 6 ayda bir yapılan ultrason ile takip edilebilirler. Hızlı büyümeleri ve şekil düzensizlikleri varsa iğne biyopsisi yapılır. Sonuca göre çıkarılabilir. Şüpheli tümörlerin çıkartılmaları ve incelemelerinin yapılması gerekir.
Meme biopsileri görüntüleme yöntemleri ile tespit edilen şüpheli bölgelerdem mikroskopik inceleme için parça alınmasıdır.
Radyolojik yöntemlerin (ultrasonografi, mamografi veya magnetik rezonans) rehberliğinde, hastaya en az zarar verilecek şekilde, yeterli miktarda doku, radyolog tarafından uygun biçimde seçilmiş iğnelerle alınır.
Histopatolojik tanı gerektiren bir durumda radyoloğun görevi ; Hasta için en az zararlı patolog için en fazla bilgi veren biyopsi yolunu seçip uygulamaktır.
Meme hastalıklarında biyopsi uygulamaları sıklıkla aşağıdaki durumlarda yapılmaktadır;
Kitle dışardan el ile anlaşılabilse bile daha güvenli olması içim biyopsinin mutlaka ultrasonografi eşliğinde yapılması önerilmektedir.
Meme biyopsisi kadınlarda tedirginlik yaratan bir durumdur, ancak işlem öncesi işlemi yapacak Radyoloji Uzmanından bilgi alınması gerginliği azaltacaktır.